HAL Id: dumas-02003963
https://dumas.ccsd.cnrs.fr/dumas-02003963
Submitted on 1 Feb 2019HAL is a multi-disciplinary open access
archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Observance des malades au traitement par les
antihypertenseurs : enquête auprès de 94 patients dans
le cadre de l’officine
Pascale Brand
To cite this version:
Pascale Brand. Observance des malades au traitement par les antihypertenseurs : enquête auprès de 94 patients dans le cadre de l’officine. Sciences pharmaceutiques. 1994. �dumas-02003963�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SID de Grenoble :
bump-theses@univ-grenoble-alpes.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/juridique/droit-auteur
2-
~
-<._..(_<
""f
~
TT'UT"'-ŒRSITE JOSEPH FOURIER GRENOBLE 111111111111111111111111111111
l
Scien~RT~~hp~~~;ecine
115 015447 5 omaine de la Merci - 38700 LA TRONCHE
ANNEE1994 N° D'ORDRE
:ro
f
2_
Observance des malades au traitement par les
antihypertenseurs : enquête auprès de 94 patients
dans le cadre de l'officine
THESE
présentée à
l'UNIVERSITE JOSEPH FOURIER GRENOBLE 1
pour obtenir le grade de
DOCTEUR EN PHARMACIE
par
Melle Pascale BRAND
;,,,(. c,\~
DfCINE-PHI>.~~~
Cette thèse sera soutenue publiquement le 29 mars 1994 devant:
Monsieur le Professeur J. CALOP, Président du Jury
Madame S. CLEMENT, Docteur en Pharmacie Madame-le PHfiililiwr M. BOIT ARD. ~ (\
ANNEE1994
UFR DE PHARMACIE
Domaine delaMerci -38700 LA TRONCHE
N° D'ORDRE
1-o.A
..2.J
Observance
des
ma
lades
au
tra
itement
par
les
ant
ihypertenseurs
:
enquête
auprès
de
94
pat
ients
dans
le
cadre
de
l
'off
ic
ine
THESE
présentéeà
l'UNIVERSITEJOSEPH FOURIER GRENOBLE I
pour obtenir legrade de
DOCTEUR EN PHARMACIE
par
Melle Pascale BRAND
4ftf).- c ~
~ PH \ ~\
Cette thèsesera soutenuepubliquèmëiit le29 mars 1994 devant:
Monsieur le Professeur
Madame
e~~
J. CALOP, Président du Jury
S. CLEMENT, Docteur en Pharmacie
M.BOITARD.
[Données à caractère personnel]
1
-Je dédie ce travail à mes parents,
en témoignage de toute mon affection et de toute ma reconnaissance.
Je remercie,
Monsieur le ProfesseurJ.CALOP, Président Directeur de thèse qui m'a conseillée et guidée dans l'élaboration de ce travail.
Qu'il trouveicil'hommage de ma respectueuse gratitude.
Madame S. CLEMENT, Docteur en Pharmacie, Maître de stage, pour l'attentionqu'elle a bien voulu m'accorder.
Sa contribution m'a permis de réaliser l'enquête dans de bonnes conditions et de mener à bien ce travail.
Qu'elle soit assurée de mon profond respect et de ma parfaite considération.
Madame e P~S T M. BOITARD, qui a participé à ma
formation pharmaceutique et qui a bien voulu prendre part au Jmy de cette thèse.
3
-A Madame M. VOLOSCENKO, Pharmacien,
Avec votre compréhension et votre patience, et grâce à l'aménagement de mon temps de travail, vous m'avez vivement soutenue à l'élaboration de cette thèse.
Veuillez trouver ici le témoignage de toute ma gratitude.
Au personnel de la pharmacie des arcades, pour toute sa gentillesse.
SOMMAIRE
~ INTRODUCTION
p.
5à 6);;;> CHAPITRE I : l'HYPERTENSION ARTERIELLE
p.
7à
19I
-
Définition p. 8 II-
Fréquence p. 8 III - Régulation p. 9à 15 1 - Nerveuse 2 - hormonale 3 - contrôle rénal IV - Etiologie p. 15 V-
Diagnostic p. 16VI - HT A : facteur de risque cardiovasculaire p. 17 à 19
~ CHAPITRE II : TRAITEMENT DE L'HTA
p.
20 à 84I
-
Objectif p. 21II
-
Bénéfice p. 21III - Instauration du traitement p. 22
IV - Traitement non médicamenteux p. 22 à 24
V
-
Les antihypertenseurs p. 25 à 751 - classification pharmacologique 2 - les diurétiques
3 - les béta-bloquants
4 - les antagonistes calciques
5 - les inhibiteurs de l'enzyme de conversion 6 - les antihypertenseurs centraux
7 - les alpha-bloquants 8 - les vasodilatateurs directs
VI - Stratégie thérapeutique p. 76 à 84
~ CHAPITRE III: HTA ET OBSERVANCE p. 85 à 101
I
-
Introduction p. 86II
-
Définition et méthodes d'évaluation de l'observance p. 86 à 89III - Facteurs influençant l'observance p. 89 à 94
IV - Amélioration de l'observance p. 95 à 101 ~ CHAPITRE IV : ENQUETE p. 102 à 128 I
-
Matériel - Méthodes p. 103 à 106 II-
Résultats p. 107 à 126 III - Discussion p. 127 à 128 ~ CONCLUSION p. 129 à 1305
INTRODUCTION
L'hypertension artérielle est une pathologie fréquente qui atteint plus de 15 % de la population dans les pays industrialisés.
Dans 9 cas sur 10, il s'agit d'HTA essentielle c'est-à-dire sans cause connue ; le traitement est alors permanent.
L'HT A est le plus important facteur de risque cardiovasculaire. Il fait courir à long terme deux risques majeurs : l'accident vasculaire cérébral et les complications cardiaques.
Le traitement antihypertenseur permet de réduire significativement l'incidence de ces complications.
Cependant, près d'un quart des hypertendus traités conserve une pression artérielle anormalement élevée malgré le traitement.
Le défaut d'observance, c'est-à-dire le manque d'adhésion au traitement apparait alors comme une cause majeure du mauvais contrôle tensionnel.
Beaucoup d'hypertendus ne souffrent d'aucun trouble avant que n'apparaissent les complications et admettent difficilement d'envisager un traitement quotidien à vie.
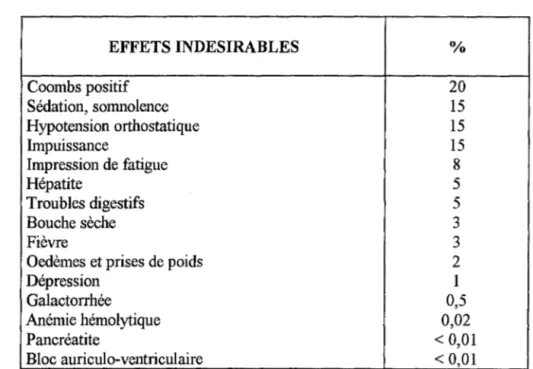
De plus les effets indésirables des antihypertenseurs et les contraintes liées aux mesures hygiéno-diètétiques associées sont généralement mal acceptés.
Tous ces facteurs agissent en faveur d'une mauvaise observance.
Nous avons tenté, à partir d'une enquête réalisée auprès de 94 hypertendus traités, d'évaluer l'observance et de dégager certains facteurs pouvant l'influencer.
-7-CHAPITRE!
L'HYPERTENSION ARTERIELLE I - Définition II - Fréquence III - Régulation IV - Etiologie V - Diagnostic1 - DEFINITION
L'OMS a défini l'hypertension artérielle de l'adulte comme :
1 PAS ~ 160 mm HG
et/ou
1 PAD ~ 95 mm HG
PAS
=
pression artérielle systolique. P AD = pression artérielle diastolique. - Classification :. L'HTA est subdivisée en 3 classes selon les valeurs de PAD: 95:::;; PAD:::;; 104 mm HG: HTA légère.
105:::;; PAD:::;; 115 mm HG: HTA modérée.
PAD ~ 115 mm HG: HTA sévère .
. On parle d'HT A limite quand les chiffres sont compris entre la normotension (PAS:::;; 140 mm HG et PAD:::;; 90 mm HG) et l'hypertension .
. HT A labile : HT A inconstante qui apparaît généralement sous l'influence d'une émotion. Elle nécessite une surveillance car peut évoluer vers une HTA permanente.
II - FREQUENCE
L'HTA atteint 15 à 20 % des adultes: (14) - rare jusqu'à 25 ans (1 à 2 %).
- entre 45 et 50 ans : on trouve 13 % d'hypertendus chez les hommes, 8 % chez les femmes.
- après 65 ans : 1 sujet sur 3 est hypertendu (31 ).
9
-III - REGULATION DE LA PRESSION ARTERIELLE
La pression artérielle (PA) est la résultante directe du débit cardiaque (DC) et des résistances périphériques totales (RPT).
PA= DC X RPT
"
~
en relation avec levolume circulant La PA est stable au repos.
en relation avec l'état de vasoconstriction
Sa régulation fait intervenir des mécanismes agissant sur le volume sanguin et/ou le degré de vasoconstriction artérielle.
Il existe 3 niveaux de régulation : nerveux, hormonal et rénal. 1 - Régulation nerveuse
Elle est le principal système régulateur et intervient à court terme. Elle met en jeu l'arc baroréflexe modulant le tonus vago-sympathique. Il comporte :
des barorécepteurs : situés au niveau de la crosse aortique et du smus carotidien et sensibles à la distension des parois.
- des voies afférentes : transmettant l'information des barorécepteurs aux centres nerveux.
- des voies efférentes : qui sont de 2 types :
7 nerf parasympathique (x, nerf vague) cardiaque (bradycardie), 7 les fibres sympathiques cardiaques (tachycardie) et vasculaires
Fonctionnement : Sinus Carotidien Crosse aortique Centres nerveux NTS CVM GS Moelle épinière VASODILATATION
Schéma du baroréflexe et de son fonctionnement lors d'une élévation de la PA.
a - barorécepteurs b - voies afférentes
NTS
=
Noyau du Tractus Solitaire bulbaire relié au noyau dorsal du vague (NX) et au centre vasomoteur sympathique (CVM).c - neurone inhibiteur d - fibre sympathique GS - ganglion sympathique
11
-En situation normale, l'arc baroréflexe freine en permanence l'activité des centres sympathiques (E). Toute élévation de la PA augmente cette action freinatrice d'où réduction du tonus sympathique. Inversement, en cas de diminution de la PA, les influx inhibiteurs diminuent, d'où augmentation du tonus E qui se traduit par une
tachycardie et une vasoconstriction d'où remontée de la PA.
L'action de l'arc baroréflexe est immédiate. Il est efficace lors de brusques variations de la PA.
En cas d'hypo ou d'hypertension permanente, les récepteurs s'adaptent. Rappel sur les récepteurs adrénergiques
La transmission entre neurones et organes effecteurs fait intervenir un neuromédiateur : la noradrénaline (NA), qui agit par l'intermédiaire des récepteurs adrénergiques.
Ils sont de 2 types : Alpha (a) et Béta (p) .
• les récepteurs a sont subdivisés en :
- rec al : postsynaptiques: situés sur les organes effecteurs.
Leur stimulation par des agonistes augmente le tonus E par
libération de NA d'où vasoconstriction.
A l'inverse leur blocage par les antagonistes est vasodilatateur. - rec a2 : ~ au niveau central : leur stimulation diminue l'activité E
d'où vasodilatation et bradycardie.
~ au niveau périphérique: ils sont:
• les récepteurs
p
- présynaptiques : leur stimulation abaisse le tonus E par
diminution de la libération de NA,
- postsynaptiques : leur stimulation provoque une libéra-tion de NA donc 1 vasoconstriclibéra-tion .
-fil:
présents notamment au niveau du coeur. Leur stimulation produit une augmentation de la fréquence et de la force des contractions cardiaques (effets chronotrope +et inotrope +).-122. :
localisés au niveau de différents organes, notamment lesConséquences thérapeutiques
Diverses molécules interférant avec le système nerveux adrénergique sont utilisées pour leurspropriétés antihypertensives, notamment :
-les antihypertenseurs centraux :agonistes des récepteursa2centraux, -lesabloquants :antagonistes des récepteursalpériphériques,
-les B bloquants :antagonistes des récepteurs
13,
responsables d'une baisse de laPA secondaireàune diminution du DC.2 -Régulation hormonale
a -Le système Rénine -Angiotensine-Aldostérone (SRAA)
Il intervient à moyen terme (quelques minutes après un changement tensionnel).
Il agit sur les 2 composantes de la PA : le volume circulant (par l'aldostérone)et letonusvasomoteur (par!'angiotensine).
Principales étapes du SRAA
8
ANGIOTENSINOGENE--;>
R I ~
i
/ ANGIOTENSINE I Bradykinine
/ / / ' / / / / / Rétrocontrôle négatif
i
<
Enzyme dec n e i ~
ANGIOTENSINE II Peptide inactif/
~
'",,VASOCONSTRICTION f'Sécrétion d'ALDOSTERONE
,,, ,,,~
1
'
Volémie (rfiention de NA)13
-La majorité des effets du SRAA est due à l'action de !'angiotensine II : elle exerce une puissante action vasoconstrictrice locale et stimule la secrétion d'aldostérone par les corticosurrénales.
La secrétion de rénine (enzyme protéolytique d'origine rénale) régule ce système. Elle est contrôlée par : ( 5)
- un mécanisme barorécepteur : toute baisse de pression dans l'artériole glomérulaire afférente stimule la libération de rénine. (c'est le cas lors d'hypovolémie ).
- un mécanisme chémosensible : toute diminution de la charge en Na au niveau de la macula densa du tube distal stimule la secrétion de rénine . . (c'est le cas lors de l'administration de Diurétiques).
- le système nerveux sympathique : il stimule la libération de rénine par l'intermédiaire des récepteurs f31 adrénergiques.
Certaines variétés d'hypertension comportent une hypersecrétion de rénine : c'est le cas des hypertensions rénovasculaires par sténose de l'artère rénale.
Pour la majorité des HTA, l'activité rénine plasmatique est normale.
Sur le plan thérapeutique
On dispose de divers médicaments capables d'interférer avec le SRAA :
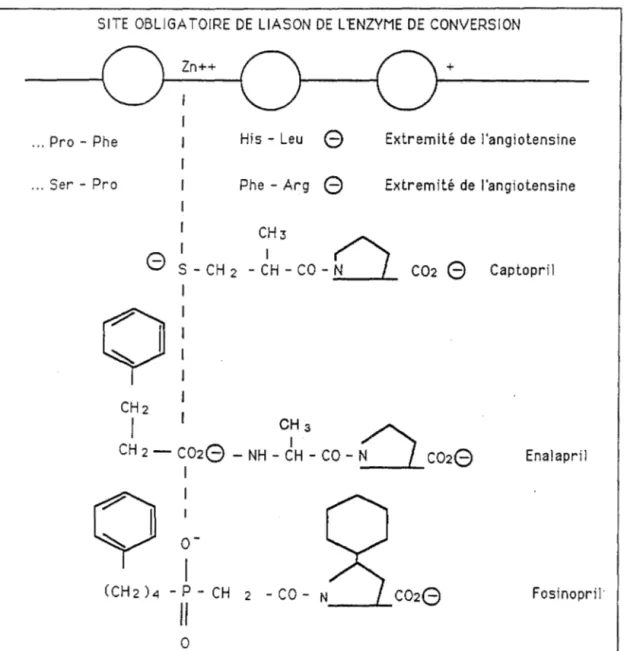
- les inhibiteurs de l'enzyme de conversion (IEC) qui empêchent la transformation de !'angiotensine I en angiotensine II.
Ils sont efficaces dans les HTA à rénine normale comme dans celles à rénine élevée.
- les
l3
bloquants : ils diminuent la secrétion de rénine.b - Le système des bradykinines et des prostaglandines
Leur rôle dans la régulation de l'HTA n'est pas bien connu.
La Bradykinine vasodilatatrice est dégradée en peptide inactif par l'enzyme de conversion.
c -L'ADH =hormone antidiurétique
= vasopressme
Elle règle laréabsorption de l'eauet du Na et renforce l'effetconstricteur des catécholamines et de l'angiotensine.
L'ensemble des systèmes hormonaux impliqué dans la régulation de la PA interagissententre eux :
INTERRELATIONENTRE SRAA -BRADYKININES -ADHET PROSTAGLANDINES
volémie osmolarité1'
l
angiïinogène brady:kinines -- -angiotensine1
} enzyme de conveWon --{ ang1otensme 2 peptides inactifs
L
prostllglandine<~
' 1 '.ADH ~1 1 1 r--r-:::.-:::.-:::.-:::.-:::.-:::.-:::.-:::.-:::.-:::.-:::.-:::_' _____________J
~~~~
... c>i<J
~
Augmentation-- -Stimulation TA = pression X volémie inDUPONT (16), 1989 aldostéronel
Diminut ion---Inhibition15
-3 - Contrôle rénal de la PA
Il se fait par le système de rétrocontrôle Pression - Diurèse : toute augmentation tensionnelle est suivie d'une augmentation du Na excrété donc d'une diminution de la volémie.
Le rétrocontrôle peut compenser à long terme toute variation tensionnelle. Il n'intervient que plusieurs heures voire plusieurs jours après une variation de pression.
IV - ETIOLOGIE DE L'HTA
~ Dans 90 % des cas, l'HTA est dite primaire ou essentielle : c'est-à-dire sans
étiologie connue.
Elle dépend de facteurs génétiques ou individuels liés à l'environnement, au mode de vie.
Elle pourrait résulter de dérèglements mineurs des mécanismes de régulation de la PA vus précédemment.
~ L'HTA secondaire a une étiologie connue.
Ce peut être :
- une sténose de l'artère rénale responsable d'une hypersécrétion de rénine, - une maladie des
(hyperaldostéronisme catécholamines) ou corticoïdes),
surrénales comme le syndrome de Conn laire ), le phéochromocytome (hypersecrétion de le syndrome de Cushing (hypersecrétion de - une coartation de l'aorte (-7 HTA en amont),
- l'HTA gravidique qui apparaît au cours du troisième trimestre de la grossesse et qui disparaît après l'accouchement,
- la prise de certains médicaments comme :
. les AINS : provoquant un déficit de secrétion des prostaglandines vasodilatatrices,
. les glucocorticoïdes : provoquant une rétention hydrosodée,
. les contraceptifs estroprogestatifs : responsables d'une stimulation de ·la synthèse hépatique de l'angiotensinogène par le composant estrogénique et d'une rétention de Na par le progestatif (moins hypertensif)
. l'abus de vasoconstricteur nasal,
V - DIAGNOSTIC
1 - Circonstances de la découverte
L'HT A est le plus souvent découverte forfuitement lors d'une consultation. Dans certains cas des signes d'alerte ont motivé la consultation : tels que céphalées, épistaxis, troubles oculaires ou bourdonnements d'oreille.
Plus rarement des accidents révèlent l'HTA : accidents vasculaires cérébraux (A VC), infarctus, hémorragies.
2 - Mesure de la PA
L'OMS recommande au moins 3 mesures à 2 visites successives séparées d'au moins un jour (voire 6 mesures en cas d'HTA légère). ( 41)
L'HT A est affirmée lorsque la moyenne des valeurs dépasse les normes physiologiques.
3 - Bilan initial
Il comporte un interrogatoire, un examen clinique et un bilan biologique. Il permet de déterminer les causes éventuelles d'une HT A secondaire, d'évaluer le retentissement viscéral de l'HTA et de rechercher un traitement spécifique.
Exploration de l'HTA : les arguments du dépistage.
in PLOUIN (40), 1986
D L'interrogatoire
Antécédents
. Notion d'atteintes vasculaires sous-diaphragmatiques, de maladie uro-néphrologique, de protéinurie ou d'hématurie : exploration rénale .
. Notion de crampes et d'hypokaliémie sous diurétique : hyperaldostéronisme ?
. Prise d'estroprogestatifs, d'anorexigène, de vasoconstricteur (nasal ou oculaire), d'anti-inflammatoires stéroïdiens ou non, consommation de réglisse, de ginseng, d'alcalins : HTA iatrogène?
Symptômes
. Symptômes urologiques : enquête rénale
. Céphalées + sueurs + palpitations : phéochromocytome ?
D L'examen
Souffle para-ombllical ou rein palpable : enquête rénale D Le bilan biologique OMS
(pour mémoire : créatinine, kaliémie, glycémie, uricémie, cholestérol, hématocrite, et recherches d'hématurie ou de protéinurie par les bandelettes réactives)
Créatinine élevée, anomalie urinaire : enquête rénale Hypokaliémie : hyperaldostéronisme ?
17
-VI - HTA : FACTEUR DE RISQUE CARDIOVASCULAIRE
On peut distinguer 3 phases dans l'HT A : - latence clinique,
- apparition de signes mineurs, - complications.
Les complications sont dues à 2 phénomènes :
- mécanique : l'élévation de la PA provoque une augmentation de la post-charge et des hémorragies.
- métaboligue : la pression anormale qui s'exerce sur la paroi artérielle aboutit progressivement à une sclérose fragilisante, favorise l'athéros-clérose (entraînant des ischémies), et peut constituer des anévrismes.
Ces complications touchent principalement le coeur et les artères, le cerveau et les reins :
au niveau cardiaque
- l'insuffisance coronarienne : responsable d'angor et d'infarctus du myo-carde ; Directement liée aux plaques d'athérome, c'est la plus fréquente des complications liées à l'HT A,
- pour maintenir un DC normal face à l'augmentation des RP, le coeur s'hypertrophie, aboutissant à l'insuffisance ventriculaire gauche.
au niveau cérébral
- l'HTA peut provoquer :
. des hémorragies cérébrales ou méningées (par rupture des microanévrismes de Charcot-Bouchart,
. des ramollissements cérébraux consécutifs à une thrombose et respon-sable d'hémiplégies.
Les accidents vasculaires cérébraux (AVC) représentent la troisième cause de mortalité en France.
au niveau rénal,
néphroangiosclérose qui peut évoluer vers l'insuffisance rénale. autres complications :
- oculaire : diminution de l'acuité visuelle,
- auditive : bourdonnements et diminution de l'acuité auditive, - artérite des membres inférieurs.
L'OMS définit 3 stades en fonction de l'importance du retentissement viscéral (1). Stade 1 : Pas de signe d'atteinte viscérale.
Stade Il : Présence d'au moins une des atteintes suivantes : - Hypertrophie Ventriculaire Gauche,
- rétrécissement des artères rétiniennes, - protéinurie.
Stade III : Manifestations fonctionnelles liées à une atteinte viscérale :
Epidémiologie :
- Insuffisance Ventriculaire Gauche,
- atteinte cérébrale hémorragie ou encéphalopathie
hypertensive,
- hémorragies au fond d'oeil,
- autres complications angine de poitrine, infarctus,
ramollissement cérébral, thromboses artérielles, insuffisance cardiaque.
- Des enquêtes épidémiologiques notamment celle de Framingham réalisée aux Etats-Unis dès 1949, ont établi que le taux annuel de mortalité est 2 fois plus élevé chez les hypertendus par rapport aux normotendus. (18) Le risque de maladies cardiovasculaires est beaucoup plus élevé chez l'hypertendu.
4 3 2
CARDIOPATHIES CLAUDICATION INFARCTUS CEREBRAL INSUFF1SANCE ISCHEMIQUES INTERMITTENTE PAR ATHEROSCLEROSE CARDIAQUE
,....
-,..._ ,....--~-!NORMOmGIS IM'E<T>WUS HOIWOJENDUS
"'"'"'""'"
-
"""""'""" NORMOIDfOOS IM'tllTIMHIS....
,,. HO-'! 141/'8 lf&-t$ 141/fl Hi-t5 1 ... ,,. HO-tSENQUETE PROSPECTIVE - FRAMINGHAM - ETATS-UNIS - 14 ANS DE SURVEILLANCE Risque relatif de quatre complications en rapport avec l'hypertension artérielle.
-19
-L'HTA est lefacteur de risque principal en ce qui concerne lesAVC.
-L'enquête de Framingham a également montré que le risque vasculaire dépend aussi d'autres facteurs associés qui sont :l'hypercholestérolémie, le diabète, le tabac.
-Le risque vasculaire augmente avec leniveau de PA :
' 1 1 '
)
~,
.
·; '1=
I1u I 1~ I > I I.2 / 1"8 I 1!'j / 1~ : ' 1 '--_______
...
-
,,,/PAD mmHg 11_g
a::~
1 1 90 105 115 140 ~ HT A Légère Sévère Maligne Modérée inIMBS (25), 1990(-)Histogramme des fréquences des valeurs de la pression diastolique en
mmHG
(---) Exponentielle schématisant l'augmentation durisque cardiovasculaire en fonction des valeurs de laPAD :
-risque majeur en cas d'HTA maligne mais ne touche qu'un très petit nombre de patients,
-risque faible en cas d'HTA légère ou modérée mais concerne une proportion importantede lapopulation.
CHAPITRE II
TRAITEMENT DE L'HTA
I - Objectif II - Bénéfice
III - Instauration du traitement IV - Traitement non médicamenteux V - Les antihypertenseurs
21
-I-OBJECTIF
Le traitement vise à abaisser et maintenir les chiffres tensionnels à des valeurs normales c'est-à-dire <à 140 / 90.
L'objectif étant la prévention des complications cardiovasculaires.
Il - BENEFICE DU TRAITEMENT
La première étude ayant montré le bénéfice du traitement antihypertenseur sur la prévention vasculaire est celle de la vétérans administration, réalisée aux Etats-Unis entre 1965 et 1970. (48)
Les résultats de cette enquête ont montré que le traitement réduit significativement la morbidité et la mortalité cardiovasculaire.
Les complications prévenues par le traitement sont essentiellement les hémorragies cérébrales et l'insuffisance cardiaque.
De nombreuses études ont été menées par la suite.
L'efficacité du traitement antihypertensem est actuellement bien établie : - HT A sévères :
Le bénéfice du traitement est évident. Il permet une réduction de : (20)
- 15 % de la mortalité globale, - 90 % de l'insuffisance cardiaque,
- 30 % des AVC et accidents coronariens . .. HT A modérées :
Le traitement réduit les A VC de 50 %.
Par contre seulement 14 % des accidents coronariens peuvent être prévenus par les antihypertenseurs. Ceci s'expliquerait par un traitement trop tardif de l'HTA, les lésions d'athérosclérose coronariennes étant déjà constituées. (13, 18, 20).
Les bénéfices du traitement sont aussi évidents chez les hypertendus âgés que chez les sujets jeunes ou d'âge moyen (31, 50).
III-INSTAURATION DU TRAITEMENT
C'est le degré d'HT A (légère, modérée ou sévère) qui détermine le délai entre le diagnostic et le début du traitement.
Certaines circonstances peuvent accélérer sa mise en route : - antécédents familiaux de problèmes cardiovasculaires, - complications déjà installées,
- présence d'autres facteurs de risque (hypercholestérolémie, tabac, diabète).
HTA Lé2ère Modérée
Critères tensionnels > 160 et/ou > 160 et/ou
(mmHg) 2 95 / 90
*
2 105Délai de confirmation m01s semaines
de la Ire mesure
Début du traitement différé précoce
médicamenteux
Tenir compte : . de l'hérédité cardio-vasculaire
. des complications cardio-vasculaires . des autres facteurs de risque
Objectif du traitement < 140 / < 90 mm.Hg
Quand faut-il commencer le traitement?
in RUTISCHAUER (44), 1992
Le traitement de l'HTA repose sur:
- l'administration d'antihypertenseurs, et/ ou
- la recommandation de règles hygiéno-diététiques. IV - TRAITEMENT NON MEDICAMENTEUX
Sévère 160 et/ou 2 115 jour(s) immédiat
*
Critère de I'OMSIl comporte des règles hygiéno-diététiques qui ne peuvent être proposées seules qu'en cas d'HT A légère ou labile ; bien suivies elles peuvent alors suffire à normaliser les chiffres tensionnels.
La recommandation de ces mesures vise à contrôler, en même temps que l'éléva-tion tensionnelle, les autres facteurs de risque cardiovasculaire.
23
-Principales règles hygiéno-diététigues :
- Réduction de la consommation sodée
L'apport excessif de sel dans l'alimentation joue un rôle important dans l'entretien de l'HTA.
Des études ont montré qu'une diminution de l'apport sodé à 5 g de NaCl par jour réduit la PA. (19)
Le régime sans sel classique ne parait actuellement pas justifié.
Conseil au patient : éviter charcuteries, conserves et autres aliments riches en sel, ne pas resaler à table.
- Régime hypocalorique
La perte de poids diminue la PA (parallèlement à la volémie) aussi bien chez les hypertendus de poids normaux que chez les obèses.
- Suppression de l'alcool
La consommation chronique d'alcool augmente la PA (ceci résulterait d'une sécrétion accrue de catécholaminies pendant les périodes de sevrage). (16)
- Réduction du tabac et du café
La cigarette et le café ont pour effet immédiat d'augmenter légèrement la PA (la nicotine et la caféine augmenteraient la libération des catécholamines).
A long terme certaines études ont montré que le tabagisme aurait un effet hypotenseur (12) mais en tant que facteur de risque cardiovas-culaire majeur, le tabac devrait être supprimé.
- L'exercice physique
Une pratique sportive régulière est bénéfique à l'hypertendu (en dehors de toute complication déjà installée).
Elle réduit notamment l'activité sympathique et la fréquence cardiaque
(16)
De plus elle aide à la stabilité du poids et contribue à la sensation du bien-être du sujet.
Ell.e est particulièrement indiquée chez le sujet jeune. - Les techniques de relaxation
Le stress augmente le tonus sympathique et donc le niveau tensionnel : l'HT A est beaucoup plus fréquente dans les sociétés industrialisées par rapport aux sociétés primitives.
Traitement non médicamenteux de l'hypertensionartérielle
A combattre A favoriser
-stress -relaxation
exercice physique
-excès pondéral -régime équilibré,
poids idéal
-café, tabac, alcool -abstinence
-ingestionde : -ingestionde :
.Na .K
.pb (?) .Mg
.Ca(?) .Ca(?)
Effet prouvé Effet encore hypothétique
-~p i -~ graisses saturées
-71 activité physique 71 acidelinolénique et
huiles marines
-~ c
-71 fibres
-préférer lerégime -renoncerau régime omnivore
ovo-lacto-végétarien
-~ (71K+) -71 Mg++ et71 Ca ++
inDUPONT (16), 1989
Ces règles impliquent des modifications importantes du style de vie, souvent perçues comme contraignantes par le patient.
Elles s'adressent à des sujets motivés, le suivi réel en pratique courante étant difficile.
Leur adhérence à long terme n'est probablement pas meilleure que celle des médicaments. (16)
Pourtant le respect des consignes diététiques, regime amaignssant et restriction sodée, permet de réduire le traitement médicamenteux, voire de contrôler dans certains cas la PA après arrêt du traitement : c'est ce que suggère une étude réalisée auprès de 189 hypertendus traités (46) :
Ceux-ci ont été divisés en 3 groupes :
-groupe1:les patients arrêtent le traitement et s'astreignentà
des mesures diététiques. (réduction du poids, de la consomma-tion de sel et d'alcool),
-groupe 2 : arrêt du traitementsans mesures diététiques, -groupe3:poursuite du traitementhabituel.
Au bout de 4 ans, 39% des patients du groupe 1 restent normotendus sans médicaments contre uniquement 5%dans legroupe 2.
Cependant la mise en oeuvre d'essais thérapeutiques sur ces différentes méthodes se révèle difficile et actuellement aucune n'a montré son aptitude a réduire la morbidité et la mortalité cardiovasculaires liées à
25
-V - LES ANTIHYPERTENSEURS 1 - Classification pharmacologique
Point d'impact Mode d'action Antihypertenseurs
*
Réduction de la Volémie DIURETIQUESDEBIT CARDIAQUE
*
Réduction de la Fréquence p BLOQUANTScardiaque
*
Relaxation de la fibre lisse vasculaire- par action directe VASODILATATEURS DIRECTS
--- par inhibition de l'entrée ANTAGONISTES CALCIQUES
cellulaire du Ca RESISTANCES
*
Réduction du tonussympathique vasoconstricteur
- par action centrale ANTIHYPERTENSEURS CENTRAUX
- par action périphérique a BLOQUANTS
PERIPHERIQUES
*
Inhibition du SRAA :- par blocage de l'enzyme IEC
de conversion
- par réduction de la p BLOQUANTS sécrétion de rénine
2 - Les Diurétigues
Ils ont été les premiers antihypertenseurs utilisés.
Leur efficacité sur la prévention cardiovasculaire est bien établie ; ils gardent une place. importante dans le traitement actuel de l'HT A.
~ Mode d'action
Les diurétiques (D) augmentent la natriurèse en inhibant la réabsorption du Na filtré par le néphron à différents segments du tubule rénal.
o
e
Na+
T.C.P.
Anse de Henle
T.C.P. : Tube contourné proximal T.C.D. : Tube contourné distal
Na+
e{
Na+
T.C.D.
Sites de réabsorption du sodium et sites d'action des diurétiques usuels.
1. Réabsorption proximale massive de sodium, chlore et eau : les diurétiques usuels n'agis-sent pas à ce niveau.
2. Réabsorption active du sodium (responsable de la création du gradient corticopapillaire) inhibée par lè furosémide (Lasilix®).
3. Segment de dilution. La réabsorption sodée y est inhibée par les diurétiques thiazidi-ques.
4. Ajustement final de l'excrétion sodée. Le sodium, sous l'influence de l'aldostérone, est échangé contre du potassium ou des ions hydrogènes.
Ce phénomène est inhibé par les diurétiques du tube distal ( triamtérène et Modamide®) et par les antialdostérones.
27
-On distingue, selon leur site d'action : - les diurétiques de l'anse,
- les diurétiques thiazidiques, - les diurétiques distaux.
~ Les diurétiques de l'anse
(furosémide, bumétamide, pirétanide) - Ce sont des sulfamides (Annexe 1, page 36).
- Leur site d'action
=
branche ascendante de Henlé ils inhibent l'A TPase membranaire donc empêchent la réabsorption de Na.- leur effet est rapide, puissant mais bref donc mal adapté au traitement de l'HTA d'où les formes faiblement dosées (LASILIX FAIBLE®) ou retard (LASILIX RETARD®, EURELIX®LP).
- Ils sont kaliurétiques d'où leur effet hypokaliemiant.
- Ce sont les seuls diurétiques utilisables en cas d'insuffisance rénale (car augmentent le débit sanguin rénal (DSR) et la filtration glomérulaire (FG).
- Pharmacocinétique :
Biodisponibilité Délai d'action Durée 1/2 vie Pic Posologie d'action plasmatique Furosémide 50 - 75 % 20' 4à6h 1 h 60' 20 à 80 mg/j LASILIX Bumétamide 95 % 30' 6h 1h30 30' 1 mg/j BURINEX Pirétanide 90%
-
8h 60' 2h 6mg/j EURELIX~ Les diurétiques thiazidiques et apparentés
- Ce sont des· sulfamides (Annexe 2, page 37). - Site d'action
=
segment cortical de dilution.- Mode d'action
=
inhibition de l'A TPase entraînant une diminution de la réabsorption du Na.- Leur effet natriurétique est modéré et progressif, leur durée d'action supérieure, d'où leur intérêt en utilisation chronique.
- Ils ont un effet kaliurétique important.
- Ils sont contre-indiqués en cas d'insuffisance rénale (car diminuent le DSR et la FG)
- Pharmacocinétique des principaux thiazidiques utilisés :
DCI Biodisponibilité Pic 112 vie Durée d'action Nom de spécialité plasmatique Hydrochlorothiazide 65 % 1hà2h30 9 - 13 h 12 h ESIDREX® Bendrofluméthiazide 90% 2h 9h 24h NATURlNE® lndapamide 80% là2h 15 -18 h 24 - 36 h FLUDEX® Clopamide 80- 90 % là2h 6h 36h BRINALDIX® Xipamide 73 % 45' à 2 h 6à8h 12 h LUMITENS® Chlortalidone 50-90 % 50h 50 h 48 - 72 h HYGROTON® 1 Ciclétanine* 80% 30 à 45' 7h 12 - 24 h 1 TENSTATEN®
*
La Ciclétanine (appartenant au groupe des furopyridines) stimule la synthèse de prostacycline. La prostacycline est une prostaglandine libérée par les cellules de l'endothélium vasculaire, qui est vasodilatatrice, natriurétique et antiagrégante plaquettaire.La Ciclétanine provoque une baisse significative de la PA avec baisse des résistances périphériques. Elle posséderait une action antiathérogène liée à son effet antiagrégant plaquettaire.
~ Les diurétiques distaux
(=Diurétiques d'épargne potassique) Tube distal H+ [ - spironolactone - - - triamtérène - amiloride K+
Les Diurétiques distaux bloquent les échanges cationiques Na+ contre H+ et/ou K+ au niveau du tube contourné distal (TCD).
Leur action natriurétique est faible. On distingue :
- Les antialdostérones qui se substituent à l'aldostérone sur son récepteur. - Les pseudoantialdostérones qui agissent directement au niveau du TCD. Leur effet natriurétique est indépendant des taux circulants d'aldostérone.
29
-. Les antialdostérones (spironolactone, canrénone)-. - Il s'agit de stéroïdes (Annexe 3, page 38).
- Ils sont d'autant plus actifs que la sécrétion d'aldostérone est importante (donc particulièrement efficace dans l'hyperaldostéronisme ).
- Leur durée d'action est longue (mode d'action cellulaire) . . Les pseudoantialdostérones (triamtérène, amiloride).
- Composés hétérocycliques azotés (Annexe 3).
- Leur effet= augmentation modérée de l'élimination sodique et diminution de l'excrétion des ions H+ et K+. Ils sont donc hyperkaliemiants.
- Leur administration est contre-indiquée en cas d'insuffisance rénale. - Caractéristiques pharmacocinétiques :
DCI Biodisponibilité Délai d'action Pic 112 vie Durée d'action plasmatiaue
Spironolactone 70%
-
54' à 2 h là3h 24 à 72 hAmiloride 50% 2h 4h 10 h 24 h
Triamtérène 50% lh 45 à 60' 2à4h 24 h
- Dans l'HTA, les diurétiques distaux sont généralement associés aux thiazidiques, ce qui permet :
. la potentialisation de leur effet natriurétique, . la réduction du risque de dyskaliémie.
~ Mécanisme de l'action hypotensive
Les diurétiques agissent à plusieurs niveaux :
*La fuite rénale du Na entraîne une hypovolémie. Mais phénomène transitoire qui n'explique pas l'effet hypotenseur à long terme.
* La baisse de concentration intracellulaire en Na stimule les échanges Na/Ca qui contribuent à éliminer les ions Ca d'où action vasodilatatrice.
*Diminution de la réactivité des fibres lisses aux agents vasopresseurs (Noradré-naline, angiotensine).
Rq : Tous les diurétiques augmentent la libération de rénine.
Une stimulation excessive du SRAA peut limiter leur efficacité antihyper-tensive.
>-
Effets indésirablesLes diurétiques sont généralement bien tolérés quand les doses sont faibles. On distingue les effets indésirables hydroélectrolytiques et métaboliques.
a - Troubles électrolytiques
L'action iatrogénique des diurétiques provient essentiellement de leur action natriurétique : parallèlement à la fuite de Na d'autres électrolytes sont éliminés dans les urines, notamment le k.
. Hypokaliémie (k < 3 mmol/l)
Première complication des diurétiques de l'anse et des thiazidiques. Certaines circonstances favorisent l'hypokaliémie.
FACTEURS DE RISQUE ADDITIONNELS DE LA DEPLETION POTASSIQUE DES SUJETS HYPERTENDUS TRAITES PAR LES DIURETIQUES .
. Troubles digestifs comportant vomissements, diarrhée, prise de laxatifs . . . . . Diabète instable .
. Traitement digitalique . . Corticothérapie . . Prise de réglisse .
. Hyperaldostéronisme secondaire (cirrhose, syndrome néphrotique) . . Néphropathies tubulaires .
. Alcalose métabolique . . Sueurs .
. Malnutrition.
in GUILLEVIN (21), 1993
~ Principaux signes de l'hypokaliémie :
- Musculaires : crampes, faiblesse des membres inférieurs, hypotonie. - Cardiaques: troubles du rythme, allongement de l'onde QT à l'ECG.
~ L'hypokaliémie est à redouter chez les sujets :
- présentant des anomalies à l'ECG,
- présentant une hypertrophie ventriculaire, - insuffisants coronariens,
- sous traitement digitalique (l'hypokaliémie favorisant la toxicité des digitaliques).
-31
-c::.!'> La correction de l'hypokaliémie se fait soit par :
-adjonction de sels de k,
-adjonction d'un diurétique d'épargne potassique, -réduction des doses.
.Perte excessive d'eau et de sel
Elle peut se voir chez des sujets âgés et chez des patients suivant un régime désodé strict. Les symptomes sont ceux d'une deshydratation (asthénie, hypotension orthostatique ...).
.Hyperkaliémie
Elle peut s'observer avec tousles diurétiques d'épargne potassique. Elle présente un risque cardiaque si lakaliémie dépasse 6 mmol/l. Elle est favorisée par :
-l'associationavec un sel de k ou un IEC, -l'insuffisancerénale,
-lediabète sucré (hyperaldostéronisme). b -Troubles métaboliques
.L'hyperuricémie
Due à une diminution de la sécrétion tubulaire de l'acide urique et une augmentation de sa résorption.
Elle se rencontre avec les diurétiques thiazidiques et ceux de l'anse après un traitementprolongé.
Elle est traitée si les symptomes de goutte apparaissent et si l'uricémie est trèsélevée.
.Toubles de laglycorégulation
Les diurétiques thiazidiques et le furosémide peuvent aggraver un diabète sucré.
L'effet hyperglycémiant est dose-dépendant et réversibleà l'arrêt du traitement.
Chez un sujet ayant au préalable une glycorégulation normale, le risque est discuté.
La surveillance glycémique en début de traitement est cependant nécessaire chez les sujetsà risque (obèses et/ouà hérédité diabétique) .
.Troubles du métabolisme lipidique
A cours terme, les thiazidiques augmentent les triglycérides et le cholestérol total.
Cependant des essais ont montré qu'au bout d'un an de traitement les chif(res sont revenus à leurni ~ préthérapeutique. (1)
c - Autres effets indésirables
- Allergies cutanées (sous thiazidiques), par sensibilisation au groupement sulfamide.
- La spironolactone peut provoquer une gynécomastie chez l'homme, des troubles menstruels chez la femme, pour des posologies allant de 1 OO à 200 mg/j.
- Des troubles digestifs ont été rapportés avec l'amiloride et le triamtérène. *L'administration de diurétiques nécessite donc des précautions particulières :
- Surveillance de l'équilibre électrolytique en début de traitement (Natrémie, Kaliémie).
- En cours de traitement surveillance de la kaliémie chez les sujets à risque : cirrhotiques, patients sous digitaliques, corticoïdes, laxatifs stimulants ou antiarythmiques.
- Surveillance périodique de la glycémie chez le diabétique. - Prudence chez les goutteux et les hyperuricémiques.
- Ils sont contre-indiqués en cas de grossesse et d'allergie aux sulfamides. *Le tableau ci-dessous regroupe les principaux effets indésirables des
diurétiques et les mesures préventives ou curatives associées.
Diurétiques en cause Effets secondaires Mesures oréventives ou curatives
Diurétiques hypokaliémants Déplétion potassique Eviter cette classe thérapeutique s'il y
a des facteurs favorisants associés. Adjonction de sel de potassium. Association d'un diurétique épargneur de ootassium.
Diurétiques puissants surtout (mais, Déplétion hydrosodée. Déshy- Surveillance accrue chez un malade
potentiellement, tout diuréti-ques à dratation (asthénie, insuffisance âgé ou sous régime désodé strict.
hautes doses ou longtemps prescrits). rénale fonctionnelle).
Diurétiques épargneurs de potas- Hyperkaliémie. Eviter l'association d'un tel diuréti-que
sium ( spironolactone, amiloride, à la prise d'un sel de potassium. Eviter
triamtérène). leur prescription en cas d'insuffisance
rénale ou de diabète.
Diurétiques thiazidiques et diuré- Hyperuricémie. Traitement d'une goutte ou d'une
tiques de l'anse hvoeruricémie.
Diurétiques thiazidiques, furosé- Aggravation d'un diabète. Surveillance de la glycémie et
adap-mi de. tation du traitement du diabète.
Diurétiques thiazidiques. Hypercholestérolémie,
hyper-lipémie, hypertriglycéridémie.
Diurétiques thiazidiques. Allergie cutanée. Remplacement par un autre diurétique
Cytopénie sanguine.
Spironolactones. Gynécomastie, dysménorrhée. Remplacement par un autre diurétique
si possible.
Amilorïde et triamtérène. Troubles digestifs. Remplacement oar un autre.
33
-~ Utilisation thérapeutique
- Les diurétiques thiazidiques sont les plus utilisés dans l'HT A (effet natriurétique modéré et progressif).
Leur efficacité antihypertensive et leur aptitude à réduire la morbidité et mortalité cérébrovasculaires ont été démontrées.
- Les posologies utilisées doivent être faibles.
L'augmentation des doses n'améliore pas l'effet antihypertenseur mais accroît les risques d'effets indésirables.
- Prise quotidienne unique généralement.
- Les diurétiques doivent toujours être associés à un régime hyposodé. ~ Principales intéractions médicamenteuses
c::!> Avec tous les diurétiques :
- Lithium : risque d'accident toxique par diminution de l'élimination rénale du lithium imposant une surveillance stricte et une adaptation posolo-g1que.
- AINS : risque d'insuffisance rénale aigue chez le malade deshydraté et diminution de l'effet antihypertenseur des diurétiques.
- Aminosides : augmentation du risque néphro et oto toxique des aminosides.
c::!> Avec les diurétiques hypokaliémants :
- Digitaliques : surveiller la kaliémie et l'ECG.
- Antiarythmiques susceptibles de donner des torsades de pointe : bepridil, sotalol, quinidine, amiodarone. L'hypokaliémie favorise la survenue des torsades de pointe.
- Hypokaliémiants
stimulants. corticoïdes, amphotéricine B (voie IV), laxatifs c::!> Avec les <fiurétiques hyperkaliémiants :
DIURÉTIQUES (administrables par voie orale)
Produit
Date de commercialisation Principe actif
DIURÉTIQUES THIAZIDIOUES ET APPARENTÉS
BRINALDIX 1963 Clopamide 20mg Lab. Sandoz C.HRONEXAN 1989 Xipamide 200 mg Lab. Sarget ES ID REX 1960 Hydrochlorothiazide 25 mg Lab. Ciba·Geigy EURELIX LP 6 mg 1993 Piretamde 6 mg Lah. Hoechst FLUDEX 1977 lndapamide 2,5mg Lab. Biopharma HYGROTDN-QUART 1981 Chlortalidone 25mg Lab. Ciba·Geigy LUMITENS 1988 Xipamide 20mg Lab. Thérapeutique Moderne
NATURINE 1961 Bendrofluméthiazide 5mg Lab. Léo
TENSTATEN 1988 Ciclétanine 50mg Lab. lpsen
DIURÉTIQUES DITS DE L'ANSE DE HENLE
BURINEX 1 mg 1978 Bumétanide 1 mg Lab. Léo
BURINEX 5 mg 1978 Bumétanide 5mg Lab. Léo
FUROSEMIOE RATIDPHARM 40 mg 1992 Furosémide 40mg Lab. Lafon Ratiopharm
FUROSEMIX FAIBLE 1990 Furosémide 20mg Lab. Biogalénique
FUROSEMIX 40 mg 1990 Furosémide 40mg Lab. Biogalénique
LASILIX FAIBLE 1980 Furosémide 20 mg Lab. Hoechst
LASILIX 19ii5 Furosémide 40mg Lab. Hoechst
LASILIX RETARD 1982 Furosémide 60mg Lab. Hoechst
LASILIX 10 mg/ml 1989 Furosémide 10mg/ml Lab. Hoechst
LASILIX SPECIAL 500 1972 Furosémide 500 mg Lab. Hoechst
NB: réservé aux établissements de soins publics ou privés.
Présentation
Comprimés boite de 25 Comprimés sécables boite de 30 Comprimés boite de 20 Gélules boite de 30 Comprimés dragéifiés boite de 30 Comprimés boite de 30 Comprimés sécables boîte de 30 Comprimés boite de 24 Gélules boite de 30 Comprimés boite de 30 Comprimés boite de 100 Comprimés boite de 20 Comprimés boite de 30 Comprimés boîte de 20 Comprimés boite de 30 Comprimés boîte de 30 Comprimés boite de 20 Gélules boite de 30 Solution buvable 60 ml avec mesurette Comprimés boîte de 50 Prix au 1-10·93 14,40 33,30 8,90 53,20 59,80 8.30 36,00 17,40 94,90 32,90 RH 10,50 12,20 10,60 15,00 15,50 16,20 28,90 RH RH Durée d'action 36 h 24 h < 12 h 8h 12·24 h 72h 24 h 12·24 h 12·24 h 4·6h 4·6 h 4-6 h 4·6h 4-Sh 4·6 h 4-6 h 4-6 h 12·24 h 4-Sh 4-6 h
Coût de l'unité de prise
-o.57 1.11 -o.44 1.77 1,99 -0.21 1,20 -0.12 3.16 1,10 Réserve hospitalière -0.525 -0.40 -o.53 -o.so -o.51 0,81 0,96 Réserve hospitalière Réserve hospitalière
-35
-DIURÉTIQUES (administrables par voie orale)
Produit
Date de commercialisation Principe actif DIURÉTIQUES DITS DISTAUX :
-par antagonisme de laldostérone
ALDACTONE 50 1963 Spironolactone microfine Lab, Searle
ALDACTONE 75 1986 Spironolactone microfine Lab. Searle
PAACTON50 1981 Spironolactone microfine Lab. Biogalénique
SPIROCTAN MICRONISE 50 1982 Spironolactone microfine Lab. lipha Santé
SPIROCTAN MICRONISE 75 1984 Spironolactone microline Lab, lipha Santé
SPIRDNONE MICAOFINE 75 Spironolactone microfine Lab. Pharmafarm
!reprise d'exploitation en ~
SPIROPHAR 50 1993 Spironolactone microfine Lab. Pharblol
·d'action directe
MODAMIDE 1973 Amiloride Lab. M.S.D.·Chibret
ASSOCIATION DE DIURÉTIQUES
ALDACTAZINE 1964 Spironolactone microfine Lab. Searle Altizide
PRACTAZIN 1982 Spironolactone microfine Lab, Biogalénique Altizide
PRINACTIZIDE 1982 Spironolactone microfine Lab. Clin, Midy Altizide
SPIAOCTAZINE 1984 Spironolactone microfine Lab, lipha France Altizide
ALDAUX• 1993 Sprronolactone 'llrcrotrne Lab Searle Furosem:de
CYCLOTEAIAM 1976 Cyclothiazide Leb. Roussel Triemtérène
ISO BAR 1988 Méthyclothiazide Lab. Jacques Logeais Triamtérène
LOGIRENE 1989 Furosémide
t·•.Upjohn Amiloride chlorhydrate
MODURETIC 1973 Amiloride Lab. M.S.D. ·Chibret Hydrochlorothiazide
PRESTO LE 1983 Triamtérène Lab. Smith Kline Beecham Hydrochlorothiazide NB: réservé aux établissements de soins publics ou privés,
•Spécialité préconisée dans l'insuffisance cardiaque.
Présentation 50mg Comprimés boîte de 20 75 mg Comprimés boîte de 20 50mg Comprimés boîte de 20 50mg Gélules boîte de 10 75mg Gélules boîte de 20 75mg Comprimés boîte de 20 50mg Comprimés boîte de 20 5mg Comprimés boîte de 30 25mg Comprimés enrobés boîte de 20 15mg
25mg Comprimés boite de 15 15mg Comprimés enrobés boîte de 20 Comprimés boîte de 30 25mg Comprimés boîte de 20 15mg
25mg Comprimés enrobés boîte de 20 15mg
50 mg gélules boite de 30 20mg
3mg Comprimés boîte de 30 150mg
5mg Comprimés sécables boîte de 30 150mg
40mg Comprimés sécables boîte de 30 5mg
5mg Comprimés boîte de 30 50mg
50mg Gélules boîte de30 25mg Prix au 1-10-93 40,90 57,50 28,10 24,70 35,10 50.80 26.80 20,70 36,10 18,90 24,70 27.70 26,90 16,20 57,40 36,10 42,10 39,10 40,00 42,80 1 ! 1 1 Durée d'action __, ~ "E' ~ ~ ~ ""
...
:; ~ '!g-!! [; ,g ::z ~ g>t
3: .c ~ 24hCoût de l'unité de prise
2,04 2,87 1,40 1,23 1,75 2,54 1,34 -0.69 1,80 0,92 1.34 0,81 'JI i..:U J,40 1,30 1,33 1,42
DIURETIQUES
DE
L
'ANSE
*
FurosémideLASILIX®
*
BumétamideBURINEX®
(Sulfamides)
Cl
'
f
'(NH
-
CHz-Q
NH2 -S~
H
~~0
0
~ Groupement Sulfonamide COOH Annexe 1THIAZIDIQUES
F onnule générale R 1 NH2-S Il\\0
0
~ Groupement Sulfamide*
HydrochlorothiazideESIDREX® Ri =Cl
APPARENTES
AUX
THIAZIDES
*
Indapamide FLUDEX®*
Xipamide LUMITENS® CHRONEXAN®*
Clopamide BRINALDIX®CE
Cl -37-(Sulfamides)
H 1 Annexe 2
~
.~
H
~
0 CH3DIURETIQUES
DISTAUX
-Par antogonisme de laldostérone. * Spironolactone
ALDACTONE®
*Canrénone
PHANURANE®
-D'action directe * Triamtérène
inCYCLOTERIAN®
(
+
Cyclothiazide)*
AmilorideMODAMIDE®
inMODURETIC®
NH2/
(
+
Hydrochlorothiazide)inMODUCREN®
~
~\
0
39
-3 - Les
B
bloquantsCe sont des antagonistes spécifiques des récepteurs J3 adrénergiques. a - Structure
Les J3 bloquants sont des amines secondaires. Leur structure dérive de celle de l'isoprénaline. Formule générale : R 1 - CHOH - CH2 - NH - R2
La figure I page 49 regroupe les formules chimiques de quelques J3 bloquants.
Relation structure - activité :
R1
-0-
OCH2 - CHOH - CH2 - NH - R2C
B
A
A: Chaîne aminoalcool : responsable de l'affinité pour les récepteurs J3. B : Fraction oxyméthylène : augmente l'activité. (abscente sur le sotalol
et le labétalol).
C : Site aromatique qui peut être substitué en ortho (activité augmentée) ou en para (molécule cardiosélective).
b - Propriétés pharmacologiques
Les
p
bloquants différent par l'existence ou non: - d'une cardiosélectivité,- d'une activité agoniste partielle = activité sympathomimétique intrinsèque.
*
Cardiosélectivité= Capacité de certains
p
bloquants d'antagoniser préférentiellement les récepteurs J31.Conséquences = moindre bronchoconstriction,
=respect des récepteurs P2 vasculaires.
Intérêt : le choix se porte sur un J3 bloquant cardiosélectif lorsque le patient présente des risques liés au blocage des récepteurs J32 (asthme, bronchopathies, artérite périphérique).
Cependant cette cardiosélectivité est relative (n'existe que pour une gamme étroite de posologies) et inversement proportionnelle à la dose. Molécules cardiosélectives :
*
Activité sympathominétique intrinsèque(ASI)Certains ~ bloquants (Pindolol, Céliprolol, Alprénolol, Penbutolol) peuvent stimuler les cep e ~ (agonistes partiels).
D'où:
-Un effet inhibiteur moins marqué sur la fréquence et le débit cardiaque par stimulation des récepteurs~ 1 cardiaques.
-Un effet vasodilatateur par stimulation des récepteurs~ vasculaires. L'ASI n'est pas dose dépendante.
Intérêt:
Les~ bloquants à ASI seront préférentiellement utilisés : -lorsqu'unebradycardie excessive doit être évitée,
-en cas de bronchopathie chronique,
-encas de pathologies vasculaires périphériques.
Par contre, ils devront être évités en cas d'insuffisance coronarienne.
DCI, noms de spécialité, propriétés pharmacologiques des principaux bêta-bloquants.
DCI Spécialité 131 -sélectivité ASI
Acebutolol Sectral* + +
-Alprénolol Aptine* +
Aténolol Tenormine* +
Betaxolol Kerlone* +
Bisoprolol Detensiel* +
Soprol*
Celiprolol X Celectol* +
Labetalol XX Trandate*
Metoprolol Lopressor*
+
Seloken*
Nadolol Corgard*
Penbutolol Betapressine* +
Pindolol Visken* ++
Propanolol Avlocardyl*
Sotalol XXX Sotalex*
Tertatolol Artex*
Timolol Timacor*
X : activité vosodilatrice directe ASI :action sympathominétique intrinsèque XX :effetabloquant
XXX :propriété antiarythmique indépendantede l'effetbêta-bloquant.
41
-*
Propriétés phannacologiques particulières -LabétaJol :Possède une activité a bloquante (liée à la présence sur la molécule d'un groupement R1 volumineux) .
. Intérêt:
En cas de troubles de la circulation périphérique. . Inconvénient :
Expose
à
l'hypotension orthostatique (mais qui peut être évitée par 3 prises quotidiennes de 200 mg).C'est le seul
!3
bloquant utilisable dans les urgences hypertensives (grâce à une diminution immédiate des résistances périphériques).-Céliprolol :
Possède une action vasodilatatrice directe de la fibre musculaire lisse vasculaire qui majore l'effet antihypertenseur.
c - Propriétés pharmacocinétigues
Le degré d'hydro ou de liposolubilité d'un ~ bloquant conditionne ses
caractéristiques phannacocinétiques :
f3
bloquants liposolublesf3
bloquants hydrosolubles (propanolol, alprénolol, (sotalol, aténolol, nadolol) métoprolol, oxprénolol)RESORPTION Bonne résorption digestive. Résorption irrégulière.
Effet de 1er passage Pas de Ier passage.
hépatique marqué
DIFFUSION Fixation protéique élevée. Fixation protéique faible.
Passage dans le SNC. Pas de passage dans le SNC.
ELIMINATION Hépatique Rénale
=>
1/2 vie courte.=>
1/2 vie longue.PATHOLOGIE
POUVANT Insuffisance hépatique. Insuffisance rénale. MODIFIER LA
PHARMACOCINETIQUE
Conséquences thérapeutiques :
-En cas d'insuffisance hépatique, on choisit 1 ~ bloquant hydrosoluble.
-En cas d'insuffisance rénale, on choisit 1 ~ bloquant liposoluble.
-Les
f3
bloquants hydrosolubles permettent d'éviter les effets secondaires centraux.-Pour les ~ bloquants à 1/2 vie courte, les formes retard permettent de
Caractéristiques phannacocinétiques des principaux
B
bloquantsDegré de liposolubilitéet caractéristiques pharmacocinétiques des principaux bêta-bloquants.
Liposolu Fraction Effet de Biodispo- Variations Fixation Demi-vie B Elimination
-bilité ("') résorbée premier nibilité interindi- protéique (h) rénale sous
(%) passage absolue viduelles forme
voie orale des taux inchangée
(%) Acebutolol 0,58 80-90 ++ 30-50 x4 11-19 2** Alprenolol 3,27 90 +++ ::;; 10 X10-20 85 2-3 Atenolol 0,015 50-60 50 x4 <5 6-9 Betaxolol 0,59 > 90 + 80-89 55 14-22 Bisoprolol 4,8 >90 88 26-33 10 Butofilol 75 ++ x4 90 4 Céliprolol 30-70 25 4-5 Labetalol 1,2 ++ 50 3 Métoorolol 0,98 >95 40-50 x7 12 3-4 Nadolol 0,01 30 x5 30 12-24 Oxorenolol 0,43 70-90 ++ 25-60 x5 92 2 Penbutolol > 95 ~ 100 x2 > 95 26 Pindolol 0,82 >90 100 x4 57 3-4 Prooanolol 20,2 > 90 +++ 30 x20 93 2-3 Sotalol 0,01 > 90 90 x2 < 1 5-13 Tertatolol 2,5 85 + 65 >90 Timolol 0,30 75 + 60 x7 60 4,5
*coefficient de partage octanol/eau; **Demi-vie du diacetolol à 11-14 heures inANDREJAK (1), 1991
d -Mécanisme de l'actionantihypertensive Il n'est pas encore connu.
Plusieurs hypothèses sont émises dont : -Réduction du débit cardiaque :
Observée dans un premier temps ; elle ne suffit pas à expliquer la baisse tensionnelle car le DC redevient normal au bout de quelques jours alors que laPA reste abaissée.
-Diminution de la libérationde rénine : Par blocage des cep e ~.
-Action sur le système nerveux central (SNC) :
Cependant les produits liposolubles ne sont pas plus efficaces que les produits hydrosolubles qm ne franchissent pas la barrière héma to-e ~ ph i to-e. (%) 7-25 < 1 85-100 16 50-60 4 11 < 20 3 70 10 40-50 <5 <l 1,5-4,5 20
43
-e - Eff-ets indésirabl-es
~ Liés au blocage des récepteurs
f31.
- Une bradycardie excessive (c'est-à-dire FC<40 puls/min) peut s'observer sous
f3
bloquants sans ASI dans 1 à 2 % des cas : elle se manifeste par asthénie, malaises et vertiges d'où la nécessité de débuter progressivement le traitement.Toute bradycardie préexistante marquée est une contre-indication aux
13
bloquants.- Troubles de la conduction auriculo-ventriculaire : exceptionnels.
Cependant des troubles préexistants peuvent être aggravés et seront donc contre-indiqués à toute thérapeutique
f3
bloquante.- Décompensation d'une insuffisance cardiaque latente
nellement observée.
exception-L'asthénie est l'effet indésirable le plus fréquent du traitement
f3
bloquant, probablement liée à une diminution du DC à l'effort notamment en début de traitement.~ Liés au blocage des récepteurs
132
*
Bronchospasme, dyspnée :Rares lorsque l'asthme est considéré comme une contre-indication formelle.
Chez les patients atteints de bronchopneumopathies chroniques obstructives, on prescrit un
13
bloquant cardiosélectif ou à ASI.*
Troubles de la circulation périphérique :~ Phénomène de Raynaud (2 à 3 % des cas).
Il s'agit d'un trouble de la vasomotricité artérielle des extrémités qui survient après plusieurs années de traitement.
Préférer les
13
bloquants cardiosélectifs ou à ASI ou à activité abloquante.
----+ Aggravation d'une artériopathie des membres inférieurs (avec claudication intermittente).
*
Troubles de la glycorégulation :Chez le diabétique, les f3 bloquants peuvent provoquer :
- la survenue d'hyperglycémie : les récepteurs f32 étant impliqués dans la libération d'insuline,
- L'aggravation d'une hypoglycémie : en effet la mobilisation du glucose à partir des stocks de glycogène lors d'hypoglycémie dépend des récepteurs f32.
=>
Risque d'hypoglycémies sévères lors de surdosage 'en insuline, dejeûnes prolongés ou d'effort intense.
De plus, les signes d'hypoglycémie (sueurs, tremblements, crampes d'estomac, céphalées) sont masqués du fait du blocage ~.
=>
Eviter lesB
bloquants chez le diabétique sinon préférer les f31sélectifs.
~ Effets indésirables non liés directement au blocage f3
- Effets centraux :décrits avec les molécules liposolubles.
Troubles du sommeil, cauchemars, hallucinations, dépression (propanolol).
- Troubles digestifs.
Diarrhées, nausées, gastralgies. - Prise de poids.
Décrite pour le propanolol : liée à une majoration de l'appétit. - Impuissance.
- Dyslipidémies modérées. (
1'
Triglycérides,w
HDL cholestérol). Survenant à long terme.Les ~ bloquants sont généralement bien tolérés
à
condition que lescontre-indications soient respectées :
Contre-indications absolues Contre-indications relatives
- Insuffisance cardiaque non contrôlée.
- Bradycardie ou bloc auriculo-ventriculaire de haut degré. - Asthme bronchique.
- Diabète insulino-dépendant. - Ulcère évolutif.
- Syndrome de Raynaud.
45
-e - Utilisation thérap-eutiqu-e
~ Choix du
f3
bloquant :Il est guidé par l'existence d'une pathologie associée et d'effets indésirables à éviter.
Choix d'un bêta-bloquant en fonction de la situation clinique d'une pathologie associée
SITUATION CLINIQUE CHOIX POSSIBLE
Bronchopneumopathie obstructive Eviter les béta-bloquants ; sinon préférer les f3 1 sélectifs et f3-bloquants à activité sympatho-minétique intrinsèque (ASI).
Bradycardie Préférer les f3-bloquants avec ASI ou les a f3 bloquants.
Insuffisance coronarienne Eviter les f3-bloquants ayant une ASI.
Diabète sucré Eviter les f3-bloquants smon préférer les cardiosélectifs (CS).
Dyslipidémies Préférer les CS et les 13-bloquants avec ASI. Insuffisance hépatique Eviter les B-bloquants liposolubles.
Insuffisance rénale Eviter (en théorie) les f3-bloquants hydro-solubles surtout le sotalol.
Maladies vasculaires périphériques Préférer les f3-bloquants avec ASI, les CS et les a 13 bloquants.
Urgence hypertensive Le seul f3-bloquant qui puisse être utilisé est le labetalol.
in ANDREJAK (1), 1991
>-> Une prise quotidienne suffit pour la plupart des
f3
bloquants (existence d'une f01me galénique retard pour ceux ayant une 1/2 vie inférieure à 4 heures).>-> Tout traitement
f3
bloquant doit être interrompu progressivement: L'arrêt brutal représente un danger chez l'insuffisant coronarien où il y a risque d'accidents ischémiques, de troubles du rythme, voire de mort subite.L'arrêt brutal est suivi d'une hypersensibilité
f3
adrénergique transitoire qui se traduit par une augmentation de la réponse cardiaquef3
et donc de la consommation d'oxygène.Chez l'hypertendu non coronarien, les symptomes sont sans gravité et régressent au bout de quelques jours.
Ils traduisent l'hyperactivité sympathique : palpitations, sueurs, tremble-ments, anxiété.
Ces réactions au sevrage seraient liées à une augmentation des récepteurs
f3.
~ Les
f3
bloquants contrôlent 50 à 60 % des HT A essentielles enmonothérapie.
Leur efficacité serait meilleure chez le sujet jeune (activité rénine plus élevée).
Le bénéfice du traitement en matière de prévention cardiovasculaire a été bien montré.
Indications préférentielles :
= HTA associée à une insuffisance coronarienne. =HTA du sujet jeune.