THÈSE D'EXERCICE / UNIVERSITÉ DE RENNES 1
FACULTÉ DE PHARMACIE
sous le sceau de l’Université Européenne de Bretagne
THÈSE EN VUE DU
DIPLÔME D'ÉTAT DE DOCTEUR EN PHARMACIE
présentée par
Clémence d’Aietti
née le 13 avril 1990 à Alençon
Intitulé de la thèse :
Perception et satisfaction de la prise
en charge du cancer en France :
présentation des résultats d’une
étude qualitative et d’une étude
quantitative
Thèse soutenue à Rennes 1
le 23 mai 2016
devant le jury composé de :
Michèle DAVID
Maître de conférences, Université de Rennes 1 /
président
Déborah WALLET VODKA
Maître de conférences, Université Pierre et Marie Curie / directeur de thèse
Joël BOUSTIE
THÈSE D'EXERCICE / UNIVERSITÉ DE RENNES 1
FACULTÉ DE PHARMACIE
sous le sceau de l’Université Européenne de Bretagne
THÈSE EN VUE DU
DIPLÔME D'ÉTAT DE DOCTEUR EN PHARMACIE
présentée par
Clémence d’Aietti
née le 13 avril 1990 à Alençon
Intitulé de la thèse :
Perception et satisfaction de la prise
en charge du cancer en France :
présentation des résultats d’une
étude qualitative et d’une étude
quantitative
Thèse soutenue à Rennes 1
le 23 mai 2016
devant le jury composé de :
Michèle DAVID
Maître de conférences, Université de Rennes 1 /
président
Déborah WALLET VODKA
Maître de conférences, Université Pierre et Marie Curie / directeur de thèse
Joël BOUSTIE
S
ERMENT DE
G
ALIEN
En présence des maitres de la Faculté, des conseillers de l’Ordre des pharmaciens et
de mes condisciples, je jure :
D’honorer ceux qui m’ont instruit dans les
préceptes de mon art et de leur témoigner ma
reconnaissance en restant fidèle à leur
enseignement.
D’exercer, dans l’intérêt de la santé publique, ma
profession avec conscience et de respecter non
seulement la législation en vigueur, mais aussi les
règles de l’honneur, de la probité́ et du
désintéressement.
De ne jamais oublier ma responsabilité́ et mes
devoirs envers le malade et sa dignité́ humaine ; en
aucun cas, je ne consentirai à utiliser mes
connaissances et mon état pour corrompre les
moeurs et favoriser des actes criminels.
Que les hommes m’accordent leur estime si je suis fidèle à mes promesses.
«
LA
FACULTE
N’ENTEND
DONNER
AUCUNEAPPROBATION, NI IMPROBATION
AUX OPINIONS EMISES DANS LES THESES,
CES OPINIONS DOIVENT ETRE CONSIDEREES
COMME PROPRES A LEUR AUTEUR ».
1BOUSTIE Joël HDR
2BURGOT Gwenola HDR
3DONNIO Pierre Yves HDR
4FAILI Ahmad HDR 5FARDEL Olivier HDR 6FELDEN Brice HDR 7GAMBAROTA Giulio HDR 8GOUGEON Anne HDR 9LAGENTE Vincent HDR 10LE CORRE Pascal HDR
11LORANT (BOICHOT) Elisabeth HDR
12MOREL Isabelle HDR
13SERGENT Odile HDR
14SPARFEL-BERLIVET Lydie HDR
15TOMASI Sophie HDR
16URIAC Philippe HDR
17VAN DE WEGHE Pierre HDR
18VERNHET Laurent HDR 1BUREAU Loïc 2DAVOUST Noëlle HDR 1CILLARD Josiane HDR 2GUILLOUZO André HDR 1ABASQ-PAOFAI Marie-Laurence 2ANINAT Caroline HDR 3AUGAGNEUR Yoann 4BEGRICHE Karima 5BOUSARGHIN Latifa HDR 6BRANDHONNEUR Nolwenn 7BRUYERE Arnaud 8BUNETEL Laurence 9CHOLLET-KRUGLER Marylène 10COLLIN Xavier 11CORBEL Jean-Charles HDR 12DAVID Michèle HDR 13DELALANDE Olivier 14DELMAIL David
15DION Sarah nouvelle MCF en cours de formation (étudiante de 5ème année HU)
16DOLLO Gilles HDR 17GILOT David HDR 18GOUAULT Nicolas HDR 19HITTI Eric 20JEAN Mickaël 21LECUREUR Valérie HDR 22LE FERREC Eric 23LE PABIC Hélène PROFESSEURS ASSOCIES MAITRES DE CONFERENCES PROFESSEURS EMERITES PROFESSEURS
28MOURET-PLEIBER Liza 29NOURY Fanny 30PINEL-MARIE Marie-Laure 31PODECHARD Normand 32POTIN Sophie HDR 33RENAULT Jacques HDR 34ROUILLON Astrid 1GICQUEL Thomas ATER 1SMIDA Imen 2PASCREAU Gaëtan 3SAVARY Camille 4ALHARETH Khairallah
Remerciements
A ma présidente de thèse, Madame Michèle DAVID,
Maitre de conférences à la Faculté de Pharmacie de Rennes,
Pour m’avoir fait l’honneur de présider cette thèse et pour votre disponibilité tout au long de mes études, veuillez trouver ici l’expression de ma sincère reconnaissance.
A ma directrice de thèse,
Madame Déborah WALLET-‐VODKA,
Directrice de la spécialité Marketing de la santé à l'Université Pierre et Marie Curie et Maître de conférences Marketing de la santé à l’UPMC
Pour votre encadrement durant cette thèse, votre temps et vos précieux conseils, veuillez trouver
ici mes chaleureux remerciements.
Au membre du jury, Monsieur Joël BOUSTIE,
Professeur à l’Université de la faculté de Pharmacie de Rennes,
Pour le plaisir que vous m’avez fait en acceptant spontanément de juger de cette thèse et pour votre présence aujourd’hui, veuillez trouver ici mes sincères remerciements.
A Madame Giovana Marsico,
Directeur de l'association Cancer Contribution et du pôle citoyen de Cancer Campus,
Pour le support apporté spontanément à la réalisation de cette thèse, je vous remercie.
A Madame Silvia Rossi,
Docteur en littérature et community and content manager chez Cancer Contribution,
Pour votre aide précieuse quant à la diffusion du questionnaire de l’étude quantitative et la communication réalisée autours, je vous remercie.
Aux personnes qui ont bien pris le temps de participer aux enquêtes -‐ patients, proches-‐aidants et professionnels de santé,
A mes parents,
Vous êtes en grande partie responsable de la réussite de mes études. Je vous remercie pour votre amour, la confiance que vous m’avez accordée, et votre soutien durant toutes ces années. Sans vous, rien n’aurait été possible.
A mes grands-‐parents,
Pour votre exemple et votre affection, veuillez trouver ici toute ma reconnaissance.
A mon oncle,
Tu as toujours cru en moi sans jamais douter, je te remercie pour ta bienveillance et nos éclats de rire.
A mon frère,
Pour tout ce qui nous unit.
A Guillaume,
Bientôt ton tour ! Merci d’être toujours présent.
A Quentin,
Le seul normand de la bande, et un binôme de choix ! Merci pour les moments d’anthologie en TP, nos fous rire et ceux à venir !
A Estelle,
Pour cette belle et sincère amitié, merci !
A Thomas,
Pour ta bonne humeur et ta droiture, je te souhaite de réussir dans le défi que tu te lances !
A Louis,
Pour ton aide et tes conseils. Merci !
A Brune, Cécile, Charline et Laëtitia,
Pour le beau projet de recherche initié durant le Master 2, je vous remercie.
Sigles et abréviations
ALD : Affectation de Longue Durée ARS : Agences Régionales de Santé CHU : Centre Hospitalier Universitaire CLCC : Centres de Lutte Contre le CancerCNAMTS : Caisse Nationale d’Assurance Maladie des Travailleurs Salariés DCC : Dossier Communicant de Cancérologie
DGOS : Direction Générale de l’Offre de Soins DGS : Direction Générale de la Santé
DSS : Direction de la Sécurité Sociale HPST : Hôpital Patients Santé Territoires INCa : Institut National du Cancer
INPES : Institut National de Prévention et d’Education pour la Santé MG : Médecin Généraliste
OMS : Organisation Mondiale de la Santé
PPAC : Programme Personnalisé de l’Après Cancer PPS : Programme Personnalisé de Soins
PRS : Projets Régionaux de Santé PSC : Parcours de Soins Coordonnés RAC : Reste à Charge
RCP : Réunions de Concertations Pluridisciplinaires RRC : Réseaux Régionaux de Cancérologie
UNCAM : Union Nationale des Caisses d’Assurance Maladie
UNOCAM : Union Nationale des Organismes Complémentaires d’Assurance Maladie URSSAF : Union de Recouvrement de la Sécurité Sociale et des Allocations Familiales
Sommaire
Remerciements ... 7
Sigles et abréviations ... 9
Sommaire ... 10
Liste des figures ... 15
Liste des annexes ... 16
Introduction ... 17
Partie 1 : Cancer et prise en charge sur le territoire français ... 18
1. L’épidémiologie des cancers en France ... 18
1.1 Une incidence* en hausse ... 18
1.2 Une mortalité par cancer en baisse ... 18
1.3 Prévalence* ... 19
1.4 Des projections de survie encourageantes ... 19
2. Les Plans Cancer ... 20
2.1 Définition du plan cancer ... 20
2.2 Plan Cancer 2003 – 2007 ... 20 2.2.1 Objectifs ... 20 2.2.2 Bilan ... 22 2.3 Plan cancer 2009-2013 ... 24 2.3.1 Objectifs ... 24 2.3.2 Bilan ... 25 2.4 Plan cancer 2014 – 2019 ... 26 2.4.1 Présentation ... 26 2.4.2 Etat d’avancement ... 28
3. Le parcours de soins en oncologie ... 28
3.1 Les différentes étapes du parcours de soins ... 29
3.1.1 Le diagnostic ... 29
3.1.2 La réunion de concertation pluridisciplinaire (RCP) ... 29
3.1.3 Le dispositif d’annonce ... 30
3.1.4 Le programme personnalisé de soins (PPS) ... 32
3.1.5 La prise en charge thérapeutique ... 32
3.1.7 Le Dossier Communiquant de Cancérologie (DCC) ... 32
3.1.8 Le programme de l’après cancer (PPAC) ... 33
3.2 Les différents professionnels de santé impliqués dans le parcours de soins des patients ... 34
3.2.1 Les médecins ... 34
3.2.2 Les pharmaciens ... 35
3.2.3 Les intervenants paramédicaux ... 36
3.2.4 Les autres intervenants ... 38
4. La démocratie sanitaire ... 38
5. Conclusion ... 41
Partie 2 : La mesure de la satisfaction de la prise en charge des cancers appliquée à ce projet de recherche ... 42
1. La mesure de la satisfaction ... 42
1.1 Définition de la satisfaction ... 42
1.2 La satisfaction du patient dans une prise en charge thérapeutique ... 43
1.2.1 La prise en charge d’une pathologie lourde, un service très particulier ... 43
1.2.2 Le patient, un client très particulier ... 43
2. Objectif et déroulement de l’étude ... 44
2.1 Objectif ... 44
2.2 Déroulement de l’étude ... 44
3. Méthodologie de l’étude exploratoire qualitative ... 44
3.1 Objectifs de l’étude qualitative ... 44
3.2 Méthode de recueil des données ... 45
3.2.1 La perception : variable à examiner ... 45
3.2.2 Collecte des données ... 45
3.3 Traitement et analyse de données ... 47
3.3.1 Retranscription des entretiens ... 48
3.3.2 Codification des données ... 48
3.3.3 Définition de l’unité d’analyse : construction de la grille et définition des thèmes 48 4. Méthodologie de l’étude quantitative ... 48
4.1 Construction du questionnaire ... 48
4.2 La diffusion du questionnaire ... 48
Partie 3 : Résultats de l’étude exploratoire qualitative sur la perception de la prise en charge
de la maladie par trois groupes d’individus ... 49
1. Caractéristiques des échantillons de personnes interrogées ... 49
1.1 Echantillon de patients ... 49
1.2 Echantillon de professionnels de santé ... 49
1.3 Echantillon de proche-aidants ... 50
2. Analyse qualitative des résultats ... 50
2.1 Focus groupe « patients » ... 50
2.1.1 Définition de la maladie selon les patients ... 50
2.1.2 La maladie et ses impacts au quotidien ... 52
2.1.3 La prise en charge clinique ... 53
La confiance des patients dans leur prise en charge ... 54
Les acteurs de la prise en charge ... 55
L’information des patients sur la prise en charge ... 57
2.1.4 La gestion des effets indésirables : un axe à améliorer ... 58
2.1.5 Les recommandations des patients pour améliorer la prise en charge clinique 59 2.1.6 La prise en charge administrative : des avis partagés ... 60
L’environnement hospitalier ... 61
2.1.7 Une image plutôt positive du système de santé français ... 63
2.1.8 Résumé des entretiens patients ... 64
2.2 Focus groupe « professionnels de santé » ... 65
2.2.1 Définition de la maladie selon les professionnels de santé ... 65
2.2.2 L’expérience personnelle de la maladie ... 66
2.2.3 La prise en charge clinique ... 66
2.2.4 La prise en charge administrative : des démarches laborieuses ... 71
2.2.5 Une image du système de santé français plutôt positive ... 73
2.2.6 Résumé des entretiens des professionnels de santé ... 74
2.3 Focus groupe proches-aidants ... 74
2.3.1 Définition de la maladie selon les proches-aidants ... 74
2.3.2 L’expérience personnelle de la maladie ... 76
2.3.3 La prise en charge clinique de la maladie : une satisfaction mitigée ... 78
2.3.4 Les aspects administratifs de la prise en charge ... 83
2.3.6 Résumé des entretiens proches-aidants ... 86
2.4 Conclusion de l’étude qualitative ... 87
Partie 4 : Résultats de l’étude quantitative sur la perception de la prise en charge de la maladie par les patients ... 89
1. Caractéristiques de l’échantillon de patients ... 89
2. Résultats de l’analyse quantitative ... 92
2.1 Analyse descriptive ... 92
2.1.1 La satisfaction générale ... 92
2.1.2 Généralités sur la prise en charge ... 93
2.1.3 La relation patient-oncologue : une relation de confiance ... 94
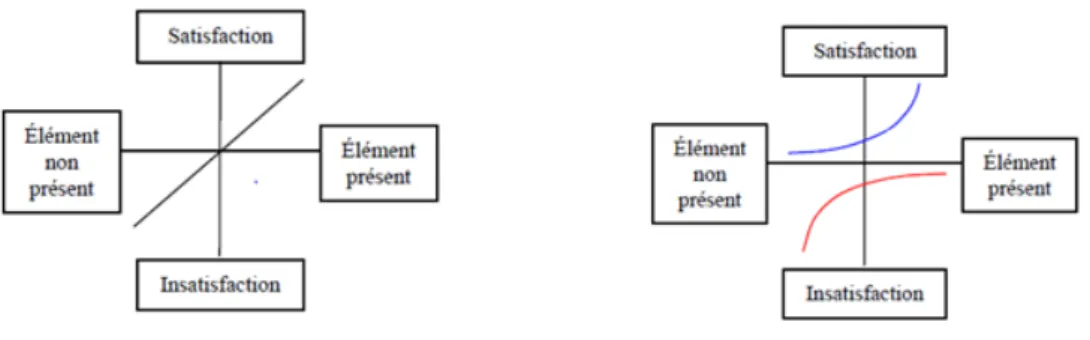
2.1.4 La relation patient-médecin généraliste : une vision positive ... 95
2.1.5 La relation patient-équipe soignante : de très bons résultats ... 96
2.1.6 La coordination des soins : un axe à améliorer ... 97
2.1.7 Les effets indésirables : des progrès attendus ... 97
2.1.8 Les informations sur la prise en charge : des efforts à fournir ... 98
2.1.9 La prise en charge psychologique : un axe primordial de la prise en charge à développer ... 98
2.1.10 L’environnement : une vision globalement positive ... 99
2.1.11 La prise en charge administrative : des résultats satisfaisants ... 100
2.1.12 Conclusion : des résultats globalement satisfaisants ... 100
2.2 Les éléments de la prise en charge et leur corrélation ... 102
2.2.1 La relation patient-oncologue au cœur de la satisfaction des patients ... 102
2.2.2 Les éléments influençant la relation patient-oncologue ... 103
2.2.3 Les éléments influençant la relation patient-médecin généraliste ... 104
2.2.4 Les éléments influençant la relation patient-équipe soignante ... 105
2.2.5 La coordination des soins et la nécessité d’une bonne transmission des informations entre les membres de l’équipe soignante ... 105
2.2.6 La prise en charge des effets indésirables et notamment de la douleur .... 106
2.2.7 Les informations sur la prise en charge ... 106
2.2.8 L’accompagnement psychologique des patients et des proches-aidants .. 106
2.2.9 La qualité des repas ... 106
2.2.10 La prise en charge administrative et le reste à charge ... 106
2.2.11 Conclusion : la relation avec l’oncologue au centre de la satisfaction du patient 106 Partie 5 : Conclusion générale – Recommandations – Limites - Discussion et ouverture .. 109
1. Conclusion générale ... 109
2. Recommandations ... 110
3. Limites ... 112
3.1 Limites de l’étude qualitative ... 112
3.2 Limites de l’étude quantitative ... 114
4. Discussion ... 114
5. Ouverture ... 119
5.1 Présentation du modèle tétraclasse de S. Llosa ... 119
5.2 La classification des éléments ... 120
5.3 Méthodologie du modèle tétraclasse de S. Llossa ... 121
5.3.1 L'étape qualitative ... 121
5.3.2 La collecte des données ... 121
5.3.3 L’analyse des résultats ... 121
5.3.4 La catégorisation des éléments ... 123
Bibliographie ... 125
Annexes ... 129
Liste des figures
Figure 1: Évolution (en%) de l’incidence et de la mortalité «tous cancers» (taux standardisé monde estimé) en France métropolitaine de 1980 à 2012 selon le sexe ... 19 Figure 2 : Calendrier de mise en œuvre du Plan Cancer 2003-2007 ... 22 Figure 3: Le degré de réalisation des 70 mesures du Plan Cancer 2003-2007 ... 23 Figure 4 : Les différentes étapes du parcours de soin du patient dans la prise en charge du cancer ... 29 Figure 5 : Le paradigme de la confirmation des attentes ... 42 Figure 6 : Opinion sur l’expérience de prise en charge du cancer parmi les personnes
soignées ou les proches de personnes soignées pour un cancer (en pourcentage) ... 116 Figure 7 : Effet symétrique ou linéaire (gauche) et asymétrique ou non linéaire (droite) . 119 Figure 8 : Les différents éléments et leur rapport à la satisfaction ... 120 Figure 9 : Exemple de tableau de contingence ... 122 Figure 10 : Carte factorielle selon la contribution des éléments dans la satisfaction ... 123
Liste des annexes
Annexe 1 : Les mesures du plan cancer 2003-2007………. 128
Annexe 2 : Les mesures du plan cancer 2009-2013………. 132
Annexe 3 : Les mesures du plan cancer 2014-2019………..……….. 140
Annexe 4 : Guides d’entretien………... 143
Annexe 5 : Questionnaire à destination des patients……….... 142
Annexe 6 : Données brutes résultant du questionnaire quantitatif patient……….………... 157
Introduction
La prévalence des cancers est en nette augmentation. Selon la ligue contre le cancer, 1 homme sur 2 et une femme sur 3 se verront diagnostiquer un cancer avant 85 ans.
Parallèlement, l’évolution de la prise en charge et des thérapies ont permis l’augmentation de l’espérance de vie des personnes atteintes de cancers.
Ce résultat est le fruit d’un travail multidisciplinaire sur la prise en charge. Le nombre de patients atteints de cette maladie étant en constante évolution, le gouvernement en a fait une de ses priorités notamment avec la mise en place de plans cancers.
L’implication de l’ensemble des acteurs de la prise en charge mais également des patients permettent, par un travail de concertation et de dialogue, de formuler des recommandations afin d’améliorer la prise en charge des patients. C’est ce que l’on appelle la démocratie sanitaire.
La démocratie sanitaire est une démarche dont l’objectif est d’impliquer tous les acteurs du système de santé dans l’élaboration et la mise en œuvre de la politique de santé. Ainsi, les professionnels de santé sont concernés mais également les patients.
Dans ce contexte, ce projet s’intéresse à la perception de la prise en charge globale des cancers (médicale, psychologique et sociale), et a pour but de répondre à la question : « Quels sont les
éléments clés de la satisfaction de la prise en charge des cancers en France ? ».
La première partie de ce projet sera consacrée à une vision d’ensemble du cancer et de sa prise en charge sur le territoire Français. La seconde partie présentera les résultats d’une étude qualitative menée auprès de patients, de professionnels de santé et de l’entourage des patients dont le but est d’identifier les principales dimensions de la prise en charge. Ensuite les résultats d’un étude quantitative menée auprès de patients seront décrits et les dimensions ayant des liens de corrélation avec la satisfaction des patients seront présentées. Pour finir, au regard de ces résultats, des recommandations pour améliorer la prise en charge des cancers seront présentées et la méthodologie de l’étude sera discutée.
Partie 1 : Cancer et prise en charge sur le territoire
français
L’épidémiologie des cancers en France
1.1
Une incidence en hausse
Le nombre de nouveaux cas de cancer en France est estimé à 355 500 en 2012 (200 000 hommes et 155 000 femmes) et la survenue des cancers est plus fréquente chez l’homme que chez la femme. L’évolution du nombre de nouveaux cancer a augmenté entre 1980 et 2012 de 109 % (+ 107,6 % chez l’homme et + 111,4 % chez la femme). 1 Ainsi, en 2012, les taux d’incidence standardisés monde sont estimés à 362,6 pour 100 000 hommes et 252,0 pour 100 000 femmes en France.2
Cette hausse s’explique en partie par l’augmentation et le vieillissement de la population, la majorité des cas survenant chez les sujets âgés.2
Plus de la moitié des cas estimés en 2012 ont été diagnostiqués chez les personnes âgées de 65 ans et plus. En 2012, l’âge médian au diagnostic est de 68 ans chez l’homme et 67 ans chez la femme. Chez l’homme, le cancer de la prostate est de loin le cancer le plus fréquent (56 800 nouveaux cas par an) devant le cancer du poumon (28 200 nouveaux cas) et le cancer colorectal (23 200 nouveaux cas). Chez la femme le cancer du sein est le cancer qui demeure le plus fréquent (48 800 nouveaux cas par an), devant le cancer colorectal (18 900 nouveaux cas) et le cancer du poumon (11 300 nouveaux cas).2
1.2
Une mortalité par cancer en baisse
En 2012, en France métropolitaine, le nombre de décès dont la cause est le cancer est estimé à 148 000 dont 85 000 pour les hommes et 63 000 pour les femmes. L’âge médian des décès par cancer est de 73 ans chez l’homme et 77 ans chez la femme. Les taux de mortalité standardisés monde sont estimés à 133,6 pour 100 000 hommes et 73,2 pour 100 000 femmes.5
Le cancer représente la première cause de décès chez l’homme (33 % des décès masculins) et la deuxième chez la femme (24 % des décès féminins). Il représente également la première cause de décès prématurés avant 65 ans.
Cependant, malgré une augmentation de l’incidence des cancers, la mortalité par cancer tous âges et toutes localisations confondus a diminué au cours des vingt dernières années en France. Cette
1 Institut National du Cancer. Les cancers en France. Édition 2014. Février 2015. 243 p.
2 Binder-‐Foucard F, Belot A, Delafosse P, Remontet L et al. Estimation nationale de l’incidence et de la mortalité par cancer en France entre 1980 et 2012. Partie 1 -‐ Tumeurs solides. Saint-‐Maurice (Fra) : Institut de veille sanitaire. 2013. 122 p.
diminution de la mortalité peut être associée aux progrès thérapeutiques et à l’impact des diagnostics plus précoces.
Figure 1: Évolution (en%) de l’incidence et de la mortalité «tous cancers» (taux standardisé monde
estimé) en France métropolitaine de 1980 à 2012 selon le sexe
Sources : Projection de l’incidence et de la mortalité par cancer urologique en France en 2012. Original Research Article Progrès en Urologie. Volume 23, Supplement 2. November 2013. Pages S57-S65.
1.3
Prévalence
En 2008, le nombre de personnes de 15 ans et plus en vie ayant eu un cancer au cours de leur vie est de l’ordre de 3 millions en France (prévalence totale) : 1 570 000 hommes et 1 412 000 femmes, soit à 6,4 % de la population masculine de 15 ans et plus et 5,3 % de la population féminine correspondante. 3
1.4
Des projections de survie encourageantes
Les projections de survie des adultes atteints de cancer à partir des données publiées en France et à l’international montrent que globalement 50 % des patients seront encore en vie après 5 ans, et 38 % seront guéris.
Selon les données du réseau Francim, le taux de survie relative à 5 ans, tous cancers confondus, des patients diagnostiqués entre 1989 et 1997, est estimé à 52 % en France.4
Les pronostics sont toutefois très différents selon le sexe, les types de cancer et le stade de la maladie au moment du diagnostic.
3 Institut National du Cancer. Les cancers en France. Édition 2014. Février 2015. 243 p.
4 Institut National du Cancer. La situation du cancer en France en 2011. Collection Rapports & synthèses, ouvrage collectif édité par l’INCa. Boulogne-‐Billancourt. Octobre 2011. 318 p.
Par exemple, pour la femme, les cancers du sein et de l’utérus ont un bon pronostic avec des survies relatives à cinq ans standardisées pour l’âge de 84 % et 74 % respectivement.
Pour les hommes, le cancer du testicule possède un très bon pronostic et la survie relative à cinq ans atteint 95 %. Pour le cancer de la prostate, le plus fréquent chez l’homme, la survie à cinq ans est de 77 %. Cependant, chez la femme comme chez l’homme le cancer du poumon reste de pronostic sombre : la survie à cinq ans ne dépasse pas 16 % et 12 % respectivement.5
2. Les Plans Cancer
2.1
Définition du plan cancer
Face à ces chiffres alarmants, la prise en charge des cancers, enjeux majeurs de santé publique, est devenue une priorité nationale. Ainsi, en 2003 le premier Plan Cancer est lancé par le gouvernement français sous l'impulsion du président Jacques Chirac pour une durée de 5 ans. Ce plan est repris par la Loi de santé publique de 2004 qui en fait un des cinq plans stratégiques nationaux. Depuis ce premier plan, deux autres plans nationaux ont suivi dont le troisième se déroule actuellement. Ces plans nationaux ont pour objectifs la lutte contre le cancer et l'amélioration de la prise en charge des malades en mobilisant les acteurs de santé publique autour de la prévention, du dépistage, des soins, de la recherche et de l'accompagnement du patient et de ses proches.
Le plan de mobilisation nationale contre le cancer est mis en œuvre selon le choix du Président de la République. Il s’articule autour de plusieurs axes principaux et se traduit en plusieurs mesures.
2.2
Plan Cancer 2003 – 2007
62.2.1 Objectifs
Lancé le 24 mars 2003 par le Président de la République, Jacques Chirac, le Plan cancer 2003-‐2007 a impulsé une dynamique dans la lutte contre le cancer en France. Les propositions de ce plan ont pour ambition de répondre aux besoins des patients, de leurs proches et des professionnels qui prennent en charge les personnes atteintes de cette maladie.7 Il constitue un programme stratégique pour une période de 5 ans. Ce plan a pour objectif de « vaincre la maladie et se battre pour la vie » et s’articule autour de six chapitres opérationnels déclinés en 70 mesures prioritaires :
5InVS. BEH Numéro thématique -‐ Surveillance des cancers en France : état des lieux et perspectives en 2007. 13 mars 2007. n°9-‐10.
6 Mission Interministérielle pour la Lutte contre le Cancer. Plan cancer 2003-‐2007. 45 p.
7 Jean-‐Paul Moatti, Anne-‐Gaëlle Le Corroller, Soriano Christel Protière. Le Plan Cancer en France : une réflexion d‘économistes. Volume 90, numéro 11. Université de la Méditerranée, Inserm 379, Institut Paoli-‐Calmettes. Novembre 2003. Page(s) : 1010-‐5
! La prévention : rattraper le retard français en la matière (mesures 1 à 20) o Mieux connaître l’évolution de la maladie (mesures 1 à 3) o Déclarer la guerre au tabac (mesures 4 à 12)
o Renforcer la lutte contre les cancers professionnels et environnementaux (mesures 13 et 14)
o Développer la prévention des autres risques et la promotion des attitudes favorables à la santé (mesures 15 à 20)
! Un dépistage mieux organisé (mesures 21 à 28)
o Des soins de meilleure qualité centrés autour du patient (mesures 29 à 53) o Coordonner systématiquement les soins en ville et à l’hôpital autour du
patient (mesures 29 à 38)
o Donner l’accès à l’information pour que les patients qui le souhaitent puissent être acteurs de leur combat contre la maladie (mesures 39 à 41) o Être plus attentif aux personnes malades et à leurs attentes (mesures 42 et
43)
o Offrir l’accès le plus large à l’innovation diagnostique et thérapeutique (mesures 44 à 53)
! Un accompagnement social plus humain et plus solidaire (mesures 54 à 60) ! Une formation plus adaptée (mesures 61 à 65)
! Une recherche porteuse d’espoir (mesures 66 à 70)
Le but de ce plan est d’avoir un impact sur le système de santé tout entier, autour d’un combat partagé par les patients, leurs proches, et les équipes médicales et soignantes.
Les mesures de ce plan sont planifiées selon un planning préalablement défini (Figure 2).
Figure 2 : Calendrier de mise en œuvre du Plan Cancer 2003-2007
Source : Mission Interministérielle pour la Lutte contre le Cancer. Plan cancer 2003-‐2007.
2.2.2 Bilan
Alors que la lutte contre le cancer est depuis longtemps une priorité de l‘Etat, grâce à l’impulsion d’un plan, cette priorité a été amplifiée de manière significative.
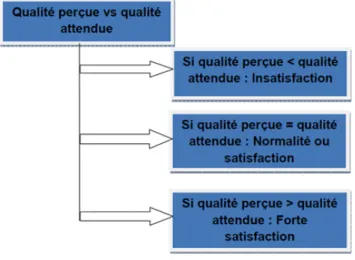
En juin 2008, un rapport de la Cour des comptes estime que ses objectifs ont été largement atteints et qu’un tiers de ses 70 mesures ont été pleinement concrétisées, qu’un autre tiers l’a été modérément ou inégalement, le dernier tiers que peu ou pas du tout mis en œuvre.8 (Figure 3).
Figure 3: Le degré de réalisation des 70 mesures du Plan Cancer 2003-2007
Source : Cour des Comptes. Synthèses du Rapport public thématique -‐ Mise en oeuvre du « plan cancer ». Juin 2008.
En ce qui concerne la gestion, le rapport précise que les dépenses réelles ne sont pas exactement connues et que les tableaux de bord et les indicateurs ne permettent pas de mesurer précisément l’apport du plan. C’est pourquoi la Cour rappelle la nécessité de mettre en place les outils propres à suivre la réalisation des mesures prévues par les plans, à en chiffrer le coût et à en évaluer l’impact au regard des objectifs affichés.9
En matière de prévention, la Cour estime positives les mesures drastiques engagées contre le tabagisme qui ont fait reculer la consommation de tabac notamment grâce à l’augmentation des prix, l’interdiction de la vente aux moins de 16 ans, aux campagnes d'information et aux actions ciblées vers les jeunes et les femmes et au développement des aides à l'arrêt du tabac.
Cependant la Cour estime que les actions mises en place pour lutter contre les cancers professionnels et environnementaux sont limitées et que celles engagées dans la lutte contre l’alcool sont inefficaces.
En matière de dépistage organisé, des actions concrètes ont été réalisées comme par exemple la mise en place d’un pilote dans le dépistage du cancer colorectal dans plusieurs départements de France. En ce qui concerne le dépistage du cancer du sein pour toutes les femmes âgées de 50 à 74 ans, des progrès ont été réalisés, mais il persiste encore un effort à fournir car ils restent inégaux. En
effet selon les départements, le taux de participation à ce programme de dépistage est très différent ; ainsi en 2006, il dépasse les 60 % en Bretagne ou dans les Pays de la Loire alors que ce taux stagne à 36 % et 39 % en Ile de France et en Lorraine.10
Une des conséquences directes de ce premier Plan Cancer est la création de l’Institut National du Cancer (INCa) lancé le 24 mai 2005. L’INCa est une agence sanitaire et scientifique chargée de coordonner les actions de la lutte contre le cancer. Cette création a permis de fédérer l’ensemble des acteurs de la lutte contre le cancer en France. Sa mission principale est de coordonner des actions de lutte contre le cancer au niveau national.
Ce premier plan cancer a également permis en 2003 la mise en place de 7 cancéropôles* régionaux répartis sur le territoire national engagés dans la recherche.
Enfin concernant les soins, d’importantes mesures ont été mises en place. Le plan a dans un premier temps permis d’améliorer les conditions dans lesquelles l’annonce de la maladie au patient était réalisée, puis de lui faire bénéficier d’un « programme personnalisé de soins » grâce à la réunion de concertation pluridisciplinaire.
Dans un second temps, ce premier plan a permis de lancer un dispositif d'agrément des établissements en chirurgie cancérologique, radiothérapie et chimiothérapie. Les établissements de santé doivent satisfaire à des critères de qualité définis par l’INCa pour être autorisés à traiter des malades atteints de cancer (en chirurgie, en radiothérapie et en chimiothérapie) et recevoir une autorisation de l’Agence Régional Hospitalière. Ces critères font référence à la localisation et aux garanties que doivent présenter les équipes soignantes : compétence, volume d'activité et équipement.
Ainsi des mesures structurantes dans l’amélioration de la prise en charge sont mises en place par ce premier plan cancer.
2.3
Plan cancer 2009-2013
2.3.1 Objectifs
Lancé par le Président de la République Nicolas Sarkozy, le Plan Cancer 2009-‐2013, s’est inspiré du rapport remis par le Pr Jean-‐Pierre Grünfeld en février 2009. Tout en consolidant les acquis du plan précédent, le lancement de ce second plan impulse un nouvel élan et ouvre de nouveaux chantiers, tels que l'amélioration de la qualité de vie des personnes atteintes de cancer et la réduction des inégalités de santé face à cette maladie. Il vise également à renforcer le rôle du médecin traitant à
tous les moments de la prise en charge pour permettre notamment une meilleure vie pendant et après la maladie.11
Ce plan s’articule autours de 5 axes (Recherche, Observation, Prévention-‐dépistage, Soins, vivre pendant et après le cancer), 30 mesures et 118 actions :
! Axe Recherche : Assurer le transfert rapide des avancées de la recherche au bénéfice de tous les malades (Mesures 1 à 5)
! Axe Observation : Mieux connaître la réalité des cancers en France (Mesures 6 à 9) ! Axe Prévention -‐ Dépistage : Prévenir pour éviter des cancers ou réduire leur gravité
(Mesures 10 à 17)
! Axe Soins : Garantir à chaque patient un parcours de soins personnalisé et efficace (Mesures 18 à 23)
! Axe Vivre pendant et après un cancer : Améliorer la qualité de vie pendant et après la maladie, combattre toute forme d'exclusion (Mesures 24 à 30)
2.3.2 Bilan
12Entre 2009 et 2013, 1,2 milliard d’euros avaient été engagés, soit 85% des montants prévus au début du plan.
Le deuxième plan cancer lancé en 2009, dans la continuité du premier, a permis le renforcement de la qualité et de la sécurité des soins sur le territoire. En effet, ils ont accéléré la mise en place de seuils minima d’activité devant être respectés par les établissements qui soignent les patients atteints de cancer. A travers cela l’objectif est de garantir à chaque patient que sa prise en charge sera faite par une équipe suffisamment expérimentée. Ainsi les Agences Régionales de Santé (ARS) ont achevé la mise en place des autorisations de 885 établissements privés ou publics sur l’ensemble du territoire.
Ce plan a soutenu le développement de la médecine personnalisée et des traitements personnalisés accessibles aux patients par la mise en place de traitements établis en fonction des caractéristiques génétiques de la tumeur du patient. Ceci grâce aux progrès des tests de génétiques moléculaires réalisés par des plateformes hospitalières.
Aussi, ce plan a permis d’accroître l’accès des patients à l’innovation thérapeutique grâce à l’augmentation significative de la participation des patients aux essais cliniques en cancérologie
11 Institut National du Cancer. Plan cancer 2009-‐2013. 140 p.
permettant d’évaluer les nouveaux médicaments. En effet le nombre de patients inclus dans ces essais est passé de 21 745 en 2008 à 37 500 en 2012 soit une progression de 72%. 13
Ainsi, une nette progression dans l’accès à l’innovation thérapeutique a été réalisée dans ce plan. En ce qui concerne la prise en charge des enfants atteints de cancers, les patients âgés ou atteints de cancers rares, des organisations ont été adaptées pour leurs prises en charge spécifiques.
Afin d'assurer une continuité dans les parcours des patients, les programmes personnalisés de soins et de l'après cancer ont été expérimentés, avec pour objectif une meilleure coordination entre les équipes médicales de la ville et de l’hôpital. C’est pourquoi le poste d’infirmier coordinateur a été expérimenté et le dossier communiquant de cancérologie a été développé au sein du dossier médical partagé. La coordination entre équipes hospitalières et intervenants de ville, en particulier les médecins traitants, demande toutefois à être renforcée.
Concernant la recherche des besoins médico-‐sociaux dans la personnalisation de la prise en charge, une démarche de détection précoce des besoins sociaux et d'accompagnement a été mise en place. Cependant, la prise en compte du retentissement de la maladie et des traitements sur la vie sociale et professionnelle reste à améliorer.
En matière de prévention, le tabagisme a progressé chez les femmes et les chômeurs malgré les mesures prises entre 2009 et 2011, comme notamment l’interdiction de la vente de tabac aux mineurs, ainsi que les cigarettes proposées avec des arômes de fruits ou sucrés et les avertissements graphiques dits « photos chocs » sur les paquets de cigarettes.
En ce qui concerne les programmes de dépistage, la participation à ceux de détection des cancers colorectaux et du sein n’a pas progressé.
Pour finir, le bilan de ce deuxième plan cancer souligne la nécessité d’agir plus efficacement pour réduire les inégalités face au cancer. C’est d’ailleurs cet axe qui a été retenu dans l’élaboration du troisième plan cancer présenté par François Hollande.
2.4
Plan cancer 2014 – 2019
142.4.1 Présentation
Un troisième Plan cancer a été lancé le 4 février 2014, par le président de la République François Hollande. Ce 3ème Plan cancer s’appuie sur les propositions présentées par le professeur Jean-‐Paul Vernant dans un rapport d’orientation remis en août 2013. Ce Plan cancer, piloté par un comité et
13
Institut National du Cancer. Plan cancer 2009-‐2013 , Rapport final au président de la république synthèse. Juin 2013. 28 p.
co-‐présidé par les ministres chargés de la recherche et de la santé, a pour ambition première de répondre aux besoins et aux attentes des malades, de leurs proches et de l’ensemble des citoyens. Ses objectifs sont de guérir les patients mais aussi d’accompagner la personne et ses proches et de préparer l’avenir de tous, par la recherche et la prévention. Une des grandes priorités affichée est de veiller à réduire les inégalités face au cancer et de donner la même chance de guérison à tous dans toute la France. Il s’organise autour de quatre grandes priorités, déclinées en 17 objectifs opérationnels :
! Axe 1 : guérir plus de personnes malades
o Favoriser des diagnostics plus précoces
o Garantir la sécurité et la qualité des prises en charge
o Accompagner au mieux les évolutions thérapeutiques et technologiques o Faire évoluer les formations et les métiers de la cancérologie
o Accélérer l’émergence de l’innovation au bénéfice des patients o Conforter l’avance de la France dans la médecine personnalisée ! Axe 2 : préserver la continuité et la qualité de vie
• Assurer des prises en charge globales et personnalisées • Réduire les risques de séquelles et de second cancer • Diminuer l’impact du cancer sur la vie personnelle ! Axe 3 : investir dans la prévention et la recherche
• Lancer le Programme national de réduction du tabagisme
• Donner à chacun les moyens de réduire son risque de cancer 2014-‐2019
• Protéger les populations et les travailleurs face au risque de cancer lié au travail ou à l’environnement
• Se donner les moyens d’une recherche innovante
! Axe 4 : optimiser le pilotage et les organisations de la lutte contre les cancers • Faire vivre la démocratie sanitaire
• Appuyer les politiques de lutte contre les cancers sur des données d’observation robustes et partagées
• Optimiser les organisations pour une meilleure articulation et une plus grande efficience
Ce plan s’inscrit dans la mise en œuvre de la Stratégie nationale de santé et de l’Agenda stratégique pour la recherche, le transfert et l’innovation « France-‐Europe 2020 ». Le plan mobilisera près d' 1,5 milliards d'euros sur 5 ans dont la moitié sera consacrée au financement de nouvelles mesures.
2.4.2 Etat d’avancement
Un suivi régulier de l'avancement des actions du Plan cancer est réalisé ainsi qu'une évaluation continue pour mesurer l'impact et les résultats au regard des objectifs fixés par le plan.
La généralisation du dépistage organisé du cancer du col de l'utérus est en préparation sous l'égide de la DGS, à la lumière de l'évaluation des expérimentations conduites dans les départements pilotes, et des recommandations pour la prise en charge des lésions détectées sur frottis sont en cours d'élaboration.
Un référentiel de compétences et de formations pour les infirmiers cliniciens dans le domaine du cancer est en construction. Le comité de pilotage dédié au cancer mis en place par la DGOS a démarré ses travaux en vue de faire évoluer les modes de financement.
Deux nouveaux appels à projets pour développer l'éducation thérapeutique du patient ont été lancés par l'INCa, l'un pour les malades atteints de cancers digestifs et l'autre pour soutenir la formation des professionnels de santé en chimiothérapie orale.
Plusieurs actions visant à favoriser la recherche clinique et l'accès à l'innovation en pédiatrie sont mises en œuvre par l'INCa. L'intergroupe coopérateur de recherche clinique de la société française de lutte contre les cancers et les leucémies de l'enfant et de l'adolescent vient d'être labellisé. Un appel à candidatures va être lancé pour la nouvelle labellisation des centres d'essais précoces favorisant la création de centres dédiés aux enfants. Le guide Cancer info « Mon enfant a un cancer : comprendre et être aidé » a été publié en partenariat avec la Ligue nationale contre le cancer.
3. Le parcours de soins en oncologie
Le parcours de soins en oncologie a évolué progressivement, notamment sous l’impulsion des Plans Cancer. Dans la continuité des précédents plans, le Plan Cancer 2014-‐2019 met en exergue la nécessité de développer la personnalisation de l’accompagnement du Patient15, qui répondrait à la fois le mieux possible aux besoins du patient, mais aussi à ceux de ses proches. Un autre point important est la volonté de mettre en place une meilleure coordination entre les soins Ville-‐Hôpital, et permettre les échanges d’information entre professionnels de santé, afin de faciliter la communication et le partage de données médicales entre les différents intervenants du parcours de soins.
3.1
Les différentes étapes du parcours de soins
Figure 4 : Les différentes étapes du parcours de soin du patient dans la prise en charge du cancer
Source : http://www.lymphoma-care.fr/patients-et-acteurs-de-sante/parcours-de-soins/un-parcours-de-soins-personnalise-et-efficace/
3.1.1 Le diagnostic
Lorsqu’une personne présente des symptômes ou des anomalies de santé, un certain nombre d’examens doivent être réalisés afin d’établir un diagnostic. Toute suspicion de cancer nécessite un avis spécialisé sans délai. Afin de poser le diagnostic de la maladie, plusieurs examens tels que des examens d’imagerie (radiographie, échographie, scanner, tomographie par émission de positons, imagerie par résonance magnétique…) et des biopsies peuvent être réalisés.
Ces résultats seront communiqués et expliqués au patient, sous la forme d’un entretien qui s’appelle «la consultation d’annonce ».
3.1.2 La réunion de concertation pluridisciplinaire (RCP)
16Les réunions de concertation pluridisciplinaire (RCP) sont des réunions durant lesquelles la prise en charge des patients est discutée. Elles regroupent des professionnels de santé de différentes
16 Haute Autorité de Santé. Evaluation et amélioration des pratiques, Développement professionnel continu (DPC), Fiche méthode Réunion
disciplines dont les compétences sont indispensables pour prendre une décision accordant aux patients la meilleure prise en charge possible en fonction de l’état de la science du moment. La stratégie thérapeutique choisie doit être en ligne avec les recommandations nationales et les référentiels régionaux.
Pour être jugée valable, une RCP à visée diagnostique ou thérapeutique doit se faire en présence d’au moins 3 médecins de spécialités différentes permettant d’avoir un avis pertinent sur toutes les procédures envisagées. Le médecin traitant peut participer à la RCP s’il le souhaite.
3.1.3 Le dispositif d’annonce
L’annonce d’une pathologie constituant toujours un traumatisme chez le patient, le but de cet entretien est de s’assurer que le patient bénéficie des meilleures conditions d’information, d’écoute et de soutien dans cette épreuve difficile. A cet effet, un temps médical d’annonce et de proposition de traitement est prévu, afin que le patient ait le temps nécessaire pour assimiler toutes les informations et poser ses questions au médecin. Le médecin peut également, s’il estime que le patient en a besoin, lui donner accès à des soins de support.
Lors de ce premier entretien, c’est le médecin cancérologue qui s’entretient avec le patient et le prend en charge, en lui expliquant dans un premier temps le parcours thérapeutique qui lui est proposé et les différentes étapes de sa prise en charge.
Le dispositif d’annonce a été mis en place par le plan cancer 2003-‐200717, et constitue aujourd’hui un temps fort du parcours de soins. En effet, le besoin fut évoqué pour la première fois lors des Etats Généraux des malades organisés par la Ligue Contre le Cancer en 1998 par les patients qui ont à cette occasion exprimé l’importance de cette première étape et les conséquences que celle-‐ci pouvait avoir sur le patient et son ressenti de la maladie lorsqu’elle était faite dans des conditions inappropriées (annonce par téléphone, devant d’autres patients, sans accompagnement réel). Cette demande, qui a été entendue à cette occasion, fait depuis partie intégrante du parcours de soins. Elle a également fait l’objet d’une seconde étude en 201118, sur l’annonce du diagnostic de cancer et le ressenti des malades, réalisée par l’INCA en lien avec la Ligue contre le cancer et la Direction générale de l’offre de soin afin d’évaluer les bénéfices de ce dispositif mais également les manquements.
17 Institut National du Cancer. Référentiel de prise en charge défini par l’Institut National du Cancer : Recommandations nationales
pour la mise en œuvre du dispositif d’annonce du cancer dans les établissements de santé. Novembre 2005. 16 p.