Asthme du nourrisson : à propos de 68 cas
Texte intégral
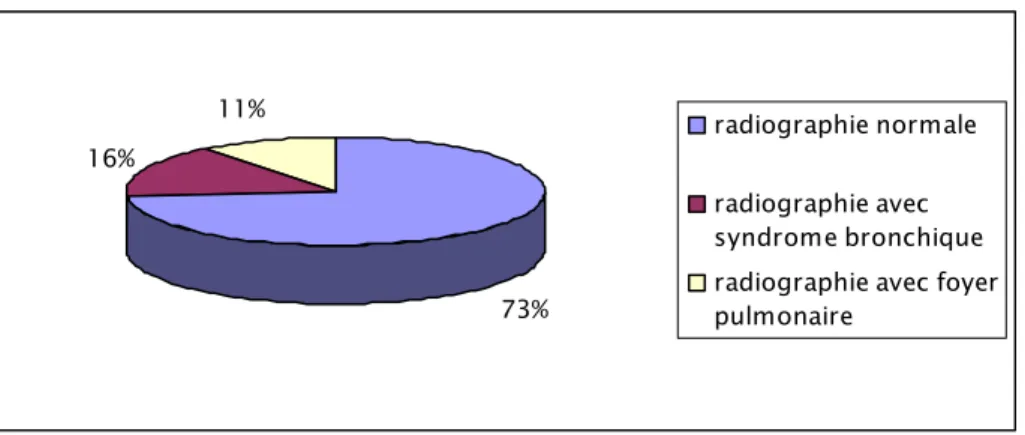
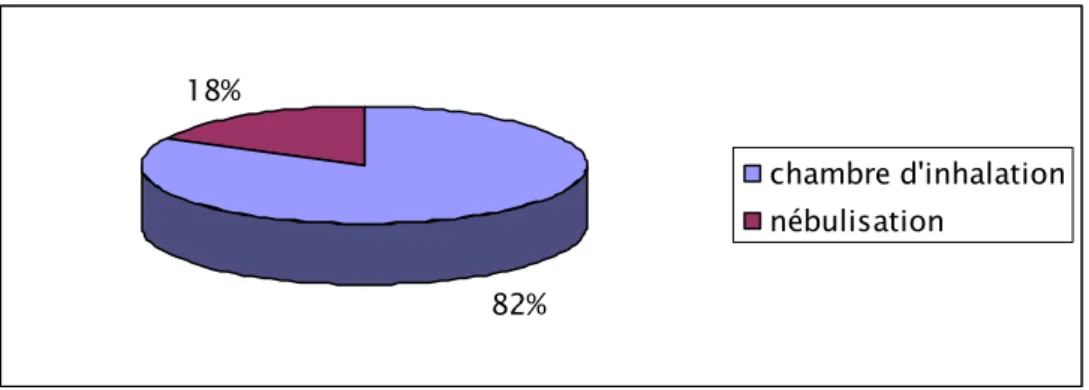
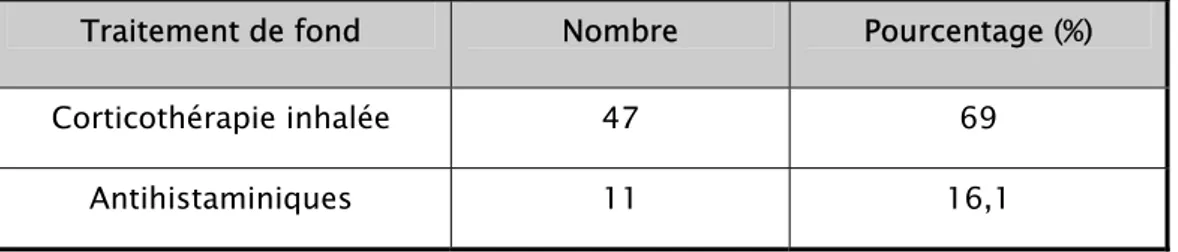
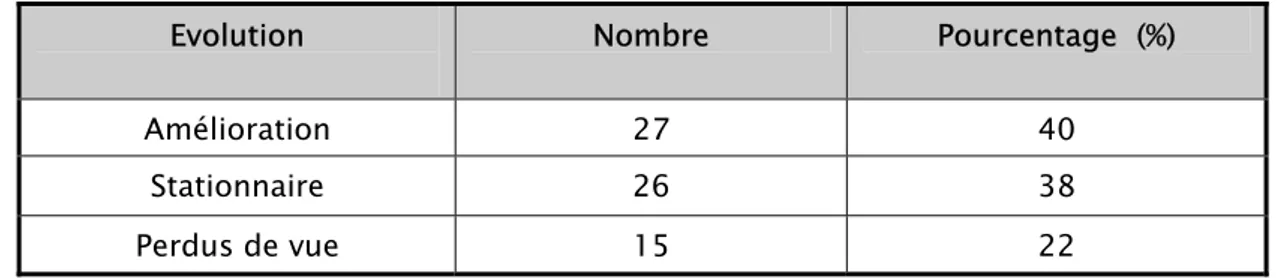
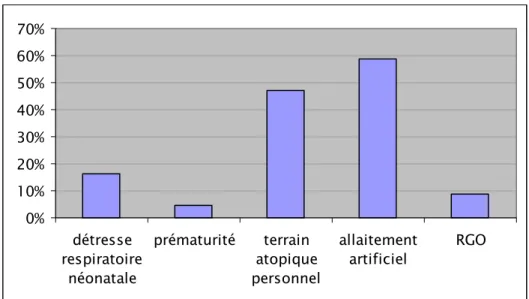
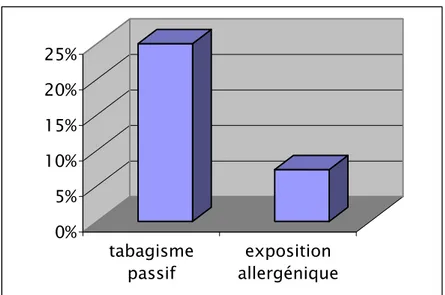
Figure
Documents relatifs
L’efficacité des corticostéroïdes inhalés dans l’asthme a été bien démontrée et fait partie de la première ligne de traitement de l’asthme, y compris chez
En revanche, l'étude menée par Tomlinson et al a montré qu'un traitement plus long par corticoïdes inhalés parvient à améliorer quelque peu les symptômes et la
Le plan d’action contre l’asthme est une série d’étapes que vous pouvez utiliser pour gérer votre asthme lorsqu’il est hors contrôle?. Qu’est-ce qu’un plan d’action
Adressez-vous à votre médecin ou pharmacien avant de prendre ADVILMED ENFANTS ET NOURRISSONS 20 mg/1 ml, suspension buvable en flacon.. Enfants et adolescents
Ces petites fraises fraîchement cueillies et plongées dans un grand pot de yaourt frais vont vous faire retourner dans votre enfance.. Un mélange très gour- mand et équilibré
Autres médicaments et NICOTINE EG 1 mg/dose, solution pour pulvérisation buccale Informez votre médecin ou pharmacien si vous prenez, avez récemment pris ou pourriez prendre tout
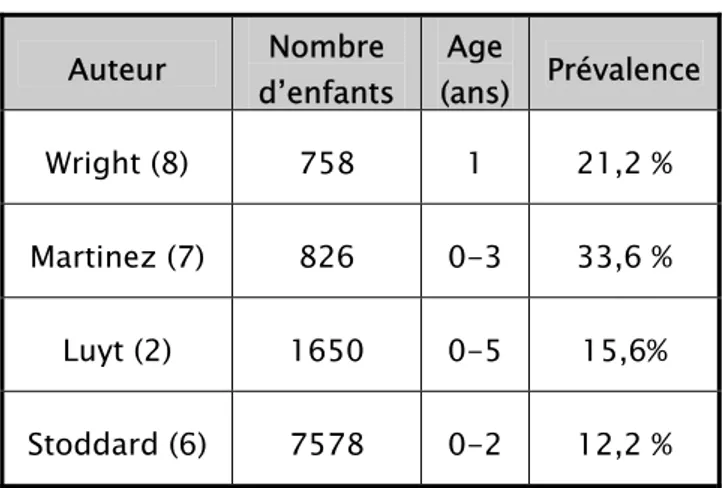
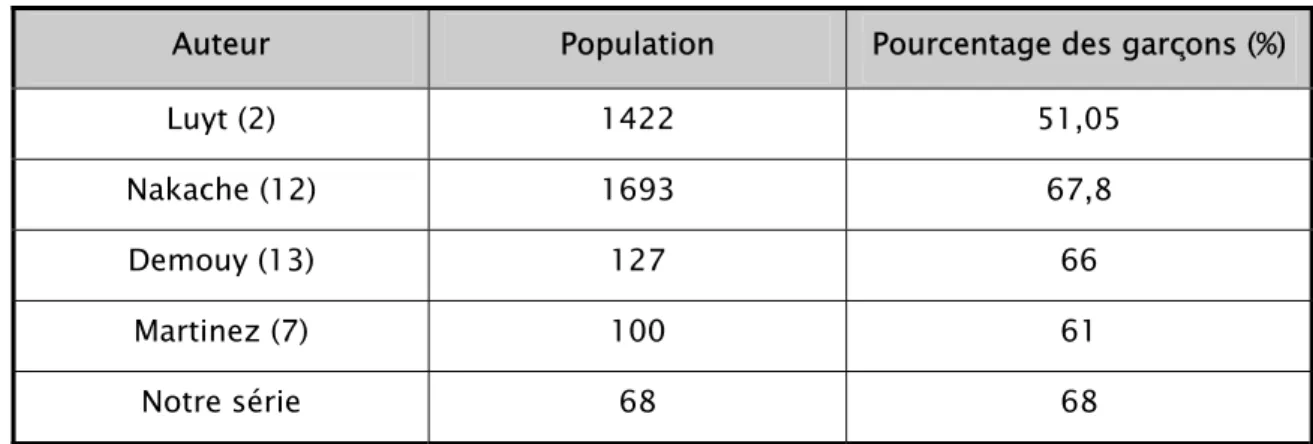
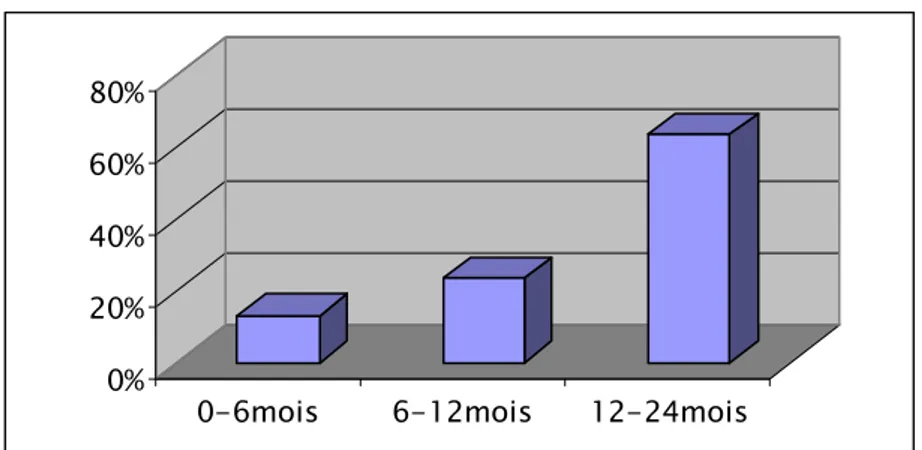
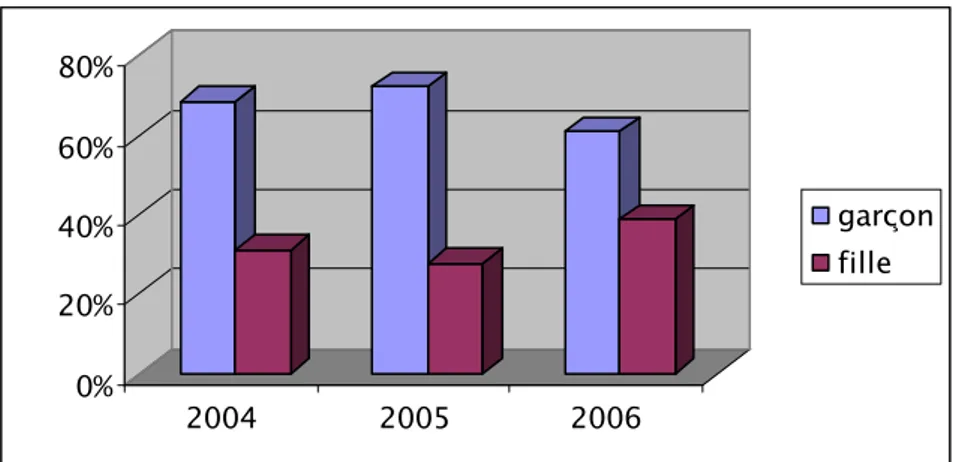
La plupart des études épidémiologiques soulignent l’association entre la symptomatologie sifflante consécutive à une agression virale durant la petite enfance et le
Les asthmes sévères réfractaires au traite- ment sont les réels cas d’asthme sévère, et tenter de juguler leurs facteurs de sévérité intrinsèques nécessite bien souvent