Traitement coelioscopique du kyste rénal simple série de 22 cas
91
0
0
Texte intégral
Figure
![Figure 1 : Disposition et rapports des reins [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/11.892.158.798.128.638/figure-disposition-rapports-reins.webp)
![Figure 2 : Rapports du rein dans sa loge [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/12.892.182.807.107.842/figure-rapports-rein-loge.webp)
![Figure 3 : vascularisation artérielle et veineuse des deux reins [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/16.892.112.769.108.860/figure-vascularisation-arterielle-veineuse-reins.webp)
![Figure 4 : Vaisseaux et noeuds lymphatiques des reins [5]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/18.892.190.812.108.884/figure-vaisseaux-noeuds-lymphatiques-reins.webp)
+7
Documents relatifs
Je pense que je ne vous remercierais jamais assez d’avoir convaincu la jeune D4 perdue que j’étais de faire MPR, en me faisant découvrir cette merveilleuse spécialité qui est
Le but de l’étude était d’évaluer les résultats du traitement arthroscopique chez les sportifs ayant un conflit tissulaire anté- rolatéral de la cheville.. Patients
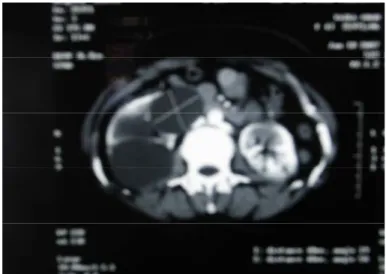
Vu le risque de dissémination et de réactions allergiques graves décrite dans 3% des cas [7], selon certains ne devrait être utilisé sauf si le diagnostic d’un kyste



![Figure 12: Site d’insertion des trocarts au cours d’une laparoscopie par voie transpéritonéale [CHU Mohammed VI]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/30.892.161.768.98.433/figure-site-insertion-trocarts-cours-laparoscopie-transperitoneale-mohammed.webp)
![Tableau V: Densité relative des différentes substances en unités Hounsfield (UH) [34]](https://thumb-eu.123doks.com/thumbv2/123doknet/1963224.220/43.892.149.768.202.453/tableau-densite-relative-substances-unites-hounsfield-uh.webp)