HAL Id: dumas-01740251
https://dumas.ccsd.cnrs.fr/dumas-01740251
Submitted on 21 Mar 2018
HAL is a multi-disciplinary open access
archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Évaluation des attentes et du vécu des patients sportifs
concernant la consultation de non contre-indication au
sport
Marie Lacroze
To cite this version:
Marie Lacroze. Évaluation des attentes et du vécu des patients sportifs concernant la consultation de non contre-indication au sport . Médecine humaine et pathologie. 2017. �dumas-01740251�
AVERTISSEMENT
Cette thèse d’exercice est le fruit d’un travail approuvé par le jury de soutenance et réalisé dans le but d’obtenir le diplôme d’Etat de docteur en médecine. Ce document est mis à disposition de l’ensemble de la communauté universitaire élargie.
Il est soumis à la propriété intellectuelle de l’auteur. Ceci implique une obligation de citation et de référencement lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite encourt toute poursuite pénale.
Code de la Propriété Intellectuelle. Articles L 122.4
UNIVERSITÉ PARIS DESCARTES
Faculté de Médecine PARIS DESCARTES
Année 2017
N° 205
THÈSE
POUR LE DIPLÔME D’ÉTAT
DE
DOCTEUR EN MÉDECINE
Évaluation des attentes et du vécu des patients sportifs concernant
la consultation de non contre-indication au sport
Présentée et soutenue publiquement
le 10 octobre 2017
Par
Marie LACROZE
Née le 28 juillet 1988 à Paris (75)
Dirigée par Mme Le Docteur Marion Rovani-Panthier, PH
Jury :
M. Le Professeur Alain Lorenzo, PU ………..……….. Président M. Le Professeur Max Budowski, PU
M. Le Professeur Mehdi Khellaf, PU-PH Mme Le Docteur Yara Antakly-Hanon, PH
REMERCIEMENTS
A Monsieur le Professeur Alain LORENZO, qui me fait l’honneur de présider ce jury de thèse. Veuillez trouver ici l’expression de ma profonde gratitude.
A Monsieur le Professeur Max BUDOWSKI qui me fait l’honneur de juger ce travail. Veuillez trouver ici l’expression de ma grande considération.
A Monsieur le Professeur Mehdi KHELLAF qui me fait l’honneur de juger ce travail. Merci pour ton enthousiasme avec lequel tu as accepté de faire partie de ce jury de thèse. Merci pour ta formation, tes conseils sur mon orientation, ta confiance et ta gentillesse.
A Madame le Docteur Yara ANTAKLY qui me fait l’honneur de juger ce travail. Merci pour ton aide précieuse et tes nombreux conseils au cours de la réalisation de cette étude. Merci pour ta bonne humeur toujours au rendez-vous.
A Madame le Docteur Marion ROVANI, ma directrice de thèse, qui m’a guidée tout au long de mon travail, depuis la recherche du sujet jusqu’à l’écriture de ma thèse. Merci pour ton aide, tes remarques et tes conseils, et pour m’avoir motivée lorsque le temps se faisait long. Merci pour ton soutien et ton écoute qui ont commencés bien avant la mise en route de cette étude.
∗ ∗ ∗
A Yann, pour ton aide précieuse dans la relecture de ma thèse. Merci pour tes corrections et tes remarques pertinentes qui m’ont permis d’améliorer la qualité de ce travail.
A Carla, pour ton aide dans la réalisation de l’étude statistique de ce travail.
Aux différents médecins qui m’ont formée durant toutes ces années, et grâce à qui j’aime ce métier. Un merci tout particulier à l’équipe de cardiologie de Saint-Joseph qui restera le semestre « de cœur » de mon internat.
A mes parents, toujours présents et à l’écoute. Merci pour votre soutien inconditionnel à toute épreuve, pour votre confiance, et pour tout ce que vous m’avez transmis de si précieux.
A ma sœur, merci pour ton soutien, ta présence et ta confiance. Pour cette complicité qui nous lie et qui est si unique.
A mes grands-parents, parce que ma vocation n’est pas un hasard et que j’aurais voulu que vous soyiez là en ce jour si particulier.
∗ ∗ ∗
A mes amis et co-internes, Valentine, Charlène, Maeva, Marine, Yoann, Nicolas, Yann, Delphine, Btissame et Pierre. Pour cette formation partagée, pour tous ces moments entre rires et larmes qui resteront gravés dans ma mémoire.
A mes amis qui sont présents depuis tant d’années déjà, Quiterie, Lucie, Muriel, Lidia, Damien, Olivia, Diane, Audrey, Marion et Sadaf.
A ceux que j’ai connu un peu plus tard, Arthur, Xavier, Romain, Tina, Maud, Emilie, Lars, Michel, Alex, Léo, Claire, Charlotte, Clémence, Edwige, Edel, Simon et Manon.
Pour tous ces moments partagés ensemble, en vacances comme pendant nos études, depuis notre enfance jusqu’à aujourd’hui. En espérant qu’il y en ait beaucoup d’autres.
∗ ∗ ∗
A Maxime, pour ton soutien et ton aide dans la relecture de ce travail. Pour ta présence à mes côtés, pour le bonheur que tu m’apportes chaque jour et pour tous nos beaux projets que j’ai hâte de réaliser.
TABLE DES MATIERES REMERCIEMENTS ... 2 TABLE DES MATIERES ... 4 TABLE DES ABREVIATIONS ... 6 INTRODUCTION ... 7 1) DEFINITIONS ... 7 1-1) SPORT ... 7 1-2) SPORTIF EN COMPETITION ... 7 1-3) SPORTIF DE HAUT NIVEAU OU ATHLETE ... 8 2) MORT SUBITE ... 8 2-1) DEFINITION ... 8 2-2) INCIDENCE ... 9 2-3) ETIOLOGIES ... 9 3) EXAMENS REALISES PENDANT LA VNCI ... 17
3-1) TEST DYNAMIQUE DE RUFFIER-DICKSON ... 18
3-2) ECG DE REPOS 12 DERIVATIONS ... 19
3-3) ECHOGRAPHIE CARDIAQUE TRANS-THORACIQUE (ETT) ... 20
3-4) EPREUVE D’EFFORT ... 20 4) RECOMMANDATIONS ... 21 4-1) SOCIETES SAVANTES EUROPEENNES ET FRANÇAISES ... 21 4-2) RECOMMANDATIONS SELON LES FEDERATIONS DE SPORT ... 24 4-3) RECOMMANDATIONS RECENTES ... 24 5) UNE CONSULTATION A PLUSIEURS FACETTES ... 25 6) ORIGINALITE DE L’ETUDE ... 25 OBJECTIFS ... 26 1) OBJECTIF PRINCIPAL ... 26 2) OBJECTIF SECONDAIRE ... 26 MATERIELS ET METHODES ... 27 1) ETUDE ... 27 2) CRITERES D’INCLUSION ... 27 3) CRITERES D’EXCLUSION ... 27 4) MATERIEL ... 27 5) TRAITEMENT DES DONNEES ET ETUDE STATISTIQUE ... 28 6) MENTIONS LEGALES ET ETHIQUES ... 28 RESULTATS ... 30 1) ETUDE DESCRIPTIVE DE LA POPULATION ... 30 2) ETUDE DES SPORTS PRATIQUES ... 32 3) CARACTERISTIQUES DES MEDECINS CONSULTES ... 34 4) ATTENTES DES PATIENTS CONCERNANT LA CONSULTATION ET CONTENU REEL ... 35 4-1) INTERROGATOIRE ... 35 4-2) EXAMEN CLINIQUE ... 36 4-3) EXAMENS COMPLEMENTAIRES ... 36 4-4) CONSEILS ... 37 5) VECU DES PATIENTS ... 38 6) C ... 39
7) COMPARAISON EN FONCTION DE L’AGE ... 40 8) COMPARAISON EN FONCTION DES ANTECEDENTS PERSONNELS ... 41 9) COMPARAISON EN FONCTION DES ANTECEDENTS FAMILIAUX ... 42 10) COMPARAISON EN FONCTION DU NIVEAU DE SPORT ... 43 11) COMPARAISON SELON LE MEDECIN CONSULTE ... 45 DISCUSSION ... 47 1) INTERPRETATION DES RESULTATS ... 47 2) FORCES DE L’ETUDE ... 50 3) LIMITES DE L’ETUDE ... 50 4) IMPACT POUR L’AVENIR ... 51 CONCLUSION ... 54 BIBLIOGRAPHIE ... 56 ANNEXES ... 64 1) ANNEXE 1 : QUESTIONNAIRE EN LIGNE A DESTINATION DES SPORTIFS ... 64
2) ANNEXE 2 : MODELE DE CERTIFICAT DE NON CONTRE-INDICATION AU SPORT ... 72
3) ANNEXE 3 : QUESTIONNAIRE DE SANTE POUR LE RENOUVELLEMENT D’UNE LICENCE SPORTIVE ... 76
TABLE DES ABREVIATIONS
ACR : Arrêt cardio-respiratoire AHA : American Heart Association ATCD : Antécédent
AVC : Accident vasculaire cérébral BAV : Bloc auriculo-ventriculaire BMJ : British Medical Journal
CMH : Cardiomyopathie hypertrophique
CNGE : Collège National des Généralistes Enseignants
CNIL : Commission Nationale de l’Informatique et des Libertés DAVD : Dysplasie arythmogène du ventricule droit
ECG : Electrocardiogramme
ESC : European Society of Cardiology ETO : Echographie trans-oesophagienne ETT : Echographie trans-thoracique FV : Fibrillation ventriculaire HTA : Hypertension artérielle
HVG : Hypertrophie ventriculaire gauche IDM : Infarctus du myocarde
IRM : Imagerie par résonance magnétique QTc : Intervalle QT corrigé
SFC : Société Française de Cardiologie
SFMES : Société Française de Médecine de l’Exercice et du Sport VNCI : Visite de non contre-indication
INTRODUCTION
La rédaction d’un certificat de non contre-indication au sport est un motif de consultation fréquent en médecine générale à l’heure où le nombre de sportifs augmente chaque année en France. En effet, le nombre annuel de licences délivrées par les fédérations sportives agréées est passé de 1.9 million en 1949 à 15.2 millions en 2004 (1), puis 15.7 millions en 2014 (2) et 16 millions en 2015 (3).
La visite de non contre-indication (VNCI) à la pratique du sport a pour objectif principal de déceler les pathologies cardiovasculaires susceptibles de s’aggraver et pouvant être responsables de mort subite au cours d’activités sportives.
1) Définitions
Le milieu du sport est encadré par de nombreuses réglementations. Plusieurs termes spécifiques sont utilisés et nécessitent une définition précise afin d’être utilisés à bon escient. Il apparaît nécessaire de les définir ici.
1-1) Sport
Le sport est défini par la charte européenne du sport comme « toutes formes d’activités physiques et sportives qui, à travers une participation organisée ou non, ont pour objectif l’expression ou l’amélioration de la condition physique et psychique, le développement des relations sociales ou l’obtention de résultats en compétition de tous niveaux » (4).
1-2) Sportif en compétition
Le sportif en compétition est, comme son nom l’indique, le sportif qui participe à une compétition sportive. La pratique du sport en compétition est gérée par les fédérations
sportives et est strictement encadrée, notamment en ce qui concerne la lutte anti dopage (5). Une licence sportive est nécessaire afin de s’inscrire à certaines compétitions.
1-3) Sportif de haut niveau ou athlète
Le sportif de haut niveau représente l’excellence sportive. Il est reconnu et sa pratique est encadrée par différents textes législatifs ainsi que par la charte du sport de haut niveau (4). Le sport de haut niveau repose sur certains critères qui sont : la reconnaissance du caractère de haut niveau par les disciplines sportives, les projets de performance fédéraux, les compétitions de référence (Jeux Olympiques, championnats du monde, championnats d’Europe) et la liste des sportifs de haut niveau.
Un athlète est un sujet pratiquant le sport de manière intensive, c’est-à-dire d’une durée hebdomadaire supérieure à 8 heures, avec une intensité supérieure à 60% de sa consommation maximale en oxygène (VO2 maximale) depuis plus de 6 mois (6).
2) Mort subite
2-1) Définition
La mort subite d’un jeune sportif se définit par 4 composantes : elle est naturelle, inattendue, survient dans l’heure suivant le symptôme initial, et peut survenir au cours de l’effort ou jusqu’à une heure après celui-ci (7).
La mort subite du sujet jeune au cours d’une activité sportive est un événement dramatique qui résulte en général d’une cause cardiovasculaire (14).
Sa prévention est l’un des objectifs de la consultation de non contre-indication à la pratique du sport, en particulier via le dépistage de pathologies cardiovasculaires. L’interrogatoire et l’examen clinique sont primordiaux afin de rechercher des arguments en faveur d’une pathologie cardiovasculaire (8). La recherche d’antécédents familiaux cardiovasculaires ou de mort subite, de symptômes ressentis à l’effort, d’un souffle cardiaque à l’examen, de signes en faveur d’une maladie de Marfan ou d’anomalies sur l’ECG permet d’orienter le médecin.
2-2) Incidence
L’incidence des morts subites chez le jeune sportif est mal connue. Les chiffres sont extrêmement variables et dépendent de la population étudiée ainsi que de la méthodologie utilisée. Les données sur le sujet sont aujourd’hui limitées.
Un taux de 1 décès pour 3000 sportifs par an a été rapporté par une association sportive américaine (National Collegiate Athletic Association) chez les hommes basketteurs de première division aux Etats-Unis (9), alors qu’une étude, réalisée dans le Minnesota entre 1993 et 2012, retrouvait un taux de 1 décès pour 917000 sportifs lycéens par an (10). Une autre étude américaine rapportait un taux de 1 décès pour 50000 sportifs à l’université par an, et entre 1 pour 50000 et 1 pour 80000 décès par an pour les sportifs lycéens (11).
Seulement 3% des sportifs décédés de mort subite avaient été examinés au préalable par un médecin (12).
En France, on compterait chaque année entre 500 et 1000 décès par mort subite liée au sport (13).
2-3) Etiologies
La mort subite du jeune sportif provient dans 90% des cas d’une cause cardiovasculaire, dans 5% des cas, elle est due à une autre pathologie comme un asthme grave, et, dans 5% des cas, l’étiologie reste inconnue. L’origine cardiovasculaire correspond, pour la plupart des cas, à une cardiopathie arythmogène asymptomatique (14).
Les étiologies varient en fonction de la région d’étude et de l’âge du sportif. Certains sports sont plus à risque que d’autres, notamment les sports collectifs pratiqués en compétition.
Ø Entre 12 et 35 ans :
o Cardiomyopathie hypertrophique (CMH)
En 2003 et 2005, dans l’Etat du Minnesota aux Etats-Unis et en Italie respectivement, la cardiomyopathie hypertrophique (CMH) est décrite comme la première cause de mort subite
d’origine cardiovasculaire chez le jeune athlète (15,28,34). Elle représente alors approximativement un tiers des causes de morts subites d’origine cardiovasculaire. Une étude italienne a ensuite démontré en 2006 l’intérêt d’un dépistage systématique par ECG dans la diminution du risque de mort subite chez les jeunes athlètes (45).
La CMH est une pathologie cardiaque génétique à transmission autosomique dominante à pénétrance incomplète, caractérisée par une hypertrophie asymétrique et un ventricule gauche non dilaté initialement (Image 1). Elle est relativement répandue avec une incidence de 1 pour 500 personnes dans la population adulte générale (16).
Image 1 : Image échographique d’une CMH
Les signes cliniques évocateurs sont des antécédents familiaux de mort subite, un souffle cardiaque à l’examen (souffle systolique, d’obstruction intra ventriculaire gauche), de nouveaux symptômes ressentis lors de la pratique de sport, ou des anomalies sur l’ECG, comme des signes électriques d’hypertrophie ventriculaire gauche, présents dans 75 à 95% des cas (17) (Image 2).
Image 2 : ECG typique d’une CMH
Le diagnostic sera confirmé par une échographie cardiaque (18). L’IRM cardiaque vient compléter le diagnostic en précisant la distribution de l’hypertrophie et en révélant les possibles plages de rehaussement tardif traduisant des foyers de fibrose ou de nécrose tissulaire, potentiellement arythmogènes (19).
o Coronaropathie congénitale
La deuxième cause de mort subite d’origine cardiovasculaire chez le jeune athlète décrite aux Etats-Unis est la coronaropathie congénitale, qui correspond à une anomalie de naissance des artères coronaires (15). Elle est relativement rare et survient dans la population générale à une fréquence de 0.3 à 1.5% selon des données coronarographiques (20) et de 0.3% selon des séries autopsiques (21).
Il existe différentes variations anatomiques de naissance des artères coronaires. 81% de ces anomalies sont dites bénignes dans la mesure où elles ne présentent pas de risque de mort subite (22). Les malformations considérées comme à risque représentent 19% des anomalies de naissance des coronaires (22). Elles correspondent aux artères coronaires ayant un trajet aberrant entre l’aorte et le tronc de l’artère pulmonaire. Le mécanisme supposé responsable de la mort subite du jeune sportif serait une augmentation de pression et de diamètre au niveau
ECG de repos Date: ID Patient: Nom: Sexe: Age: Né le: 110621601 Chastanet, Dominique
Rapport non confirmé
05/09/2017 15:36:16 Masculin 54 Année 10/01/1963 RÉSUMÉ: FC: 75 BPM PA: -/-QRS 45° P 58° T 162° QRS 102 ms P 110 ms PQ 162 ms QT/QTc(H) 420 / 446 ms I II III aVR aVL aVF V1 V2 V3 V4 V5 V6
25 mm/s 10 mm/mV 35Hz / 50Hz CARDIOLOGIE EC Sense 4.1.1 SAINT JOSEPH Imprimé: 05/09/2017 15:36:35 EC Store 4.0
de l’aorte et du tronc de l’artère pulmonaire à l’effort, entrainant une compression de l’artère coronaire et ainsi une ischémie myocardique (Image 3).
Ao : Aorte. AP : Tronc de l’artère pulmonaire. TC : Tronc commun. IVA : Artère interventriculaire antérieure. Cx : Artère circonflexe. CD : Artère coronaire droite.
Image 3 : Trajet aberrant entre la racine de l’aorte ascendante postérieurement et le tronc de l’artère pulmonaire antérieurement.
Un autre mécanisme évoqué serait le trajet contourné en chicane de ces artères coronaires cheminant entre l’aorte et le tronc de l’artère pulmonaire (Image 4). Cette plicature peut être responsable d’une hypoperfusion myocardique dans le territoire de l’artère coronaire touchée.
Ao : Aorte. AP : Tronc de l’artère pulmonaire. TC : Tronc commun. IVA : Artère interventriculaire antérieure. Cx : Artère circonflexe. CD : Artère coronaire droite.
Cette pathologie doit être évoquée lorsqu’un jeune athlète se plaint de douleurs thoraciques ou de syncopes à l’effort. Une exploration par échographie thoracique (ETT) et trans-oesophagienne (ETO), ainsi qu’une IRM cardiaque, doit être réalisée. Le diagnostic de certitude repose sur une imagerie des artères coronaires (coronarographie ou coroscanner). Le diagnostic de cette pathologie est important devant la possibilité d’un geste thérapeutique chirurgical (23).
o Dysplasie arythmogène du ventricule droit (DAVD)
La DAVD est une cardiomyopathie génétique à transmission en général autosomique dominante, à pénétrance incomplète, avec une prévalence estimée entre 1/2500 et 1/5000 et à prédominance masculine (3 hommes pour 1 femme) (24). Alors qu’aux Etats-Unis, elle représente la 7ème cause de mort subite chez le jeune athlète, elle est décrite comme la première cause de décès par mort subite dans le Nord Est de l’Italie (13,15,25).
Elle est caractérisée histologiquement par le remplacement de cardiomyocytes par des cellules fibro-adipeuses, phénomène qui prédispose à la survenue d’arythmie ventriculaire et entrainant un risque de mort subite. La DAVD est une pathologie évolutive dont les symptômes se manifestent tardivement, rendant son diagnostic potentiellement difficile (24). Il existe des anomalies sur le tracé ECG pouvant faire évoquer une DAVD (33) : onde T négative de V1 à V3 et parfois jusqu’en V5-V6, avec bloc de branche droit complet ou incomplet, présence d’une onde epsilon de V1 à V3 (une ou plusieurs dérivations), située entre la fin du QRS et le début de l’onde T (Image 5).
Image 5 : ECG typique de DAVD
Le diagnostic se fait principalement à l’aide d’une IRM cardiaque.
Les patients sportifs sont atteints de formes plus sévères de DAVD que les patients sédentaires. Ceci peut s’expliquer par la mise en tension des cavités cardiaques au cours de l’effort, entrainant la cassure des liaisons entre les cardiomyocytes, qui sont alors remplacés précocement par des cellules fibro-adipeuses, formant ainsi un tissu potentiellement arythmogène plus étendu. De plus, l’activité physique est à l’origine d’un état d’hyperadrénergie, favorisant les troubles du rythme.
Ø Après 35 ans
Les athlètes de plus de 35 ans ont un profil sportif différent avec une participation plus importante à des sports individuels d’endurance comme les marathons (8). La cause la plus fréquente de mort subite d’origine cardiovasculaire après 35 ans est l’athérosclérose coronaire.
Ø Autres causes
o Commotio cordis
Le Commotio Cordis est une affection rare mais qui représente, selon certaines études, la deuxième cause la plus fréquente de mort subite chez le jeune athlète (26). Il correspond à un syndrome mécano-électrique, causé le plus souvent par un traumatisme thoracique, entrainant une arythmie maligne et un décès brutal par arrêt cardiaque.
Il survient, en général, sans cardiopathie sous jacente ni désordre histologique causé par le traumatisme (27,28). Un faible traumatisme thoracique peut suffire à entrainer un passage en fibrillation ventriculaire (FV) à l’origine du décès dans 97% des cas si une réanimation cardio-pulmonaire efficace n’est pas entreprise dans les 3 premières minutes (29).
Plusieurs facteurs ont été étudiés et semblent jouer un rôle dans la survenue de troubles du rythme (30) : la taille de l’objet percutant, la force du traumatisme, le site de l’impact par rapport à l’aire cardiaque et le moment de l’impact par rapport au cycle cardiaque (un choc au moment de la dépolarisation ventriculaire, notamment au sommet de l’onde T, augmente le risque de passage en FV).
Approximativement 50% des traumatismes en cause dans les Commotio Cordis surviennent pendant une compétition sportive, et 25% pendant des sports de loisir (31).
o Arythmies ventriculaires sur cœur structurellement sain
Elles représentent 10% des causes de morts subites tout contexte confondu (32). Il s’agit de canalopathies parfois difficiles à diagnostiquer.
- Le syndrome du QT long associe un intervalle QT allongé à un risque élevé d’arythmie ventriculaire (33). L’intervalle QT corrigé (QTc) est considéré comme long lorsqu’il est supérieur à 450 millisecondes chez l’homme et 470 millisecondes chez la femme (Image 6). Il est calculé par la formule suivante : QTc=QT/√RR. C’est un syndrome cliniquement et génétiquement hétérogène. Les risques rythmologiques sont la survenue de torsade de pointe et de fibrillation ventriculaire.
Image 6 : Syndrome du QT long
- Le syndrome de Brugada est une affection génétique touchant les hommes jeunes sans cardiopathie structurelle. La prévalence est de l’ordre de 1 pour 1000 (33). Les symptômes (palpitations, syncopes, douleur thoracique, respiration agonique nocturne, FV ou mort subite récupérée) surviennent, le plus souvent, au repos ou la nuit.
Le diagnostic est fait sur un ECG par la présence de troubles de la conduction et de la repolarisation bien particuliers (Image 7) : QRS élargis avec un aspect de bloc de branche droit et une surélévation particulière du segment ST dans les dérivations précordiales droites (V1 à V3). Cependant, l’ECG d’un patient porteur du syndrome de Brugada est dynamique et le tracé peut être différent d’un jour à l’autre (typique de Brugada ou normal), rendant le diagnostic aléatoire.
- Le syndrome du QT court, qui est défini par un intervalle QTc inférieur à 350 millisecondes (33) (Image 8). Il s’agit d’une canalopathie d’origine génétique à transmission autosomique dominante. Ce syndrome s’associe à des troubles du rythme ventriculaires paroxystiques.
Image 8 : Syndrome du QT court
o Autres causes plus rares
D’autres causes plus rares existent comme la myocardite, la cardiomyopathie dilatée, la rupture d’anévrisme aortique au cours de la maladie de Marfan (particulièrement dans le cadre de la pratique du basketball) ou la sténose de valve aortique (15).
3) Examens réalisés pendant la VNCI
Certains examens peuvent être réalisés au cours de la consultation de non contre-indication à la pratique du sport. La pratique de certains examens est bien encadrée, mais elle est plus discutée pour d’autres.
3-1) Test dynamique de Ruffier-Dickson
- Définition
Le test de Ruffier-Dickson est une épreuve sous maximale d’effort, qui est parfois utilisée dans la VNCI depuis les années 1950. Il s’agit d’un examen simple, réalisable dans tout cabinet médical, nécessitant peu d’équipement, et interprétable dès l’âge de 12 ans (34). Il consiste à évaluer l’adaptation cardiaque du sujet à l’effort en mesurant sa fréquence cardiaque au repos (FC0), immédiatement après l’exercice (FC1) et après 1 minute de repos post exercice (FC2).
L’exercice consiste à faire réaliser au sportif, pendant une durée de 45 secondes, 30 accroupissements avec flexion complète des genoux amenant les fesses sur les talons, suivis de redressements complets en position verticale (Image 9).
Image 9 : Test de Ruffier-Dickson
-
Indices de Ruffier et de Ruffier-DicksonDeux indices peuvent ensuite être calculés, l’indice de Ruffier (IR) et l’indice de Ruffier-Dickson (IRD), à l’aide des formules suivantes :
Indice de Ruffier (IR) = (FC0 + FC1 + FC2-200)/10
- Interprétation des résultats
Les indices ainsi calculés sont interprétés de la manière suivante :
Indice de Ruffier (IR) < 0 0-5 5-10 10-15 > 15
Adaptation à l’effort Très bonne Bonne Moyenne Insuffisante Mauvaise
Indice de
Ruffier-Dickson (IRD) < 0 0-2 2-4 4-6 6-8 8-10 > 10
Adaptation à
l’effort Excellente
Très
bonne Bonne Moyenne Faible
Très
faible Mauvaise
- Limites du test
Le succès du test est lié à son extrême simplicité ; ainsi, il peut être pratiqué au cabinet médical et ne nécessite pas de matériel particulier (35). Pour s’affranchir de l’erreur dans la prise de pouls manuelle, il est recommandé d’utiliser un appareil de mesure automatisé. L’intérêt du test a souvent été remis en question devant sa faible intensité, la variabilité des fréquences cardiaques et les résultats discordants retrouvés entre l’indice calculé et la capacité physique réelle du sujet (36). Ce test est basé sur une méthodologie peu évaluée et ne permet qu’une approche indirecte de la tolérance à l’effort court (45 secondes) (37).
La SFC a émis un avis précisant l’absence de sensibilité du test de Ruffier.
3-2) ECG de repos 12 dérivations
3-3) Echographie cardiaque trans-thoracique (ETT)
Elle doit être pratiquée de manière systématique chez le sportif de haut niveau lors de l’entrée dans la filière et répétée à 18 ans si la première a été réalisée avant la puberté (37). Son but est de dépister une cardiomyopathie d’apparition tardive.
Elle peut également être réalisée en cas de doute chez un sportif présentant des symptômes suspects, ayant des antécédents familiaux de mort subite ou en cas de découverte d’une anomalie à l’examen clinique ou sur le tracé ECG.
3-4) Epreuve d’effort
Sa réalisation est systématique à l’entrée dans la filière de haut niveau (37). Elle sert principalement au dépistage des malformations coronaires congénitales. Une épreuve d’effort pourra également être réalisée dans d’autres cas, comme lors de l’existence de facteurs de risque cardiovasculaires ou de symptômes à l’effort. Les principaux objectifs de cet examen sont d’analyser l’adaptation du système cardiovasculaire à l’effort, de quantifier la capacité fonctionnelle individuelle et de détecter une pathologie coronaire ou arythmique asymptomatique.
Cependant, cet examen possède certaines limites (38). Tout d’abord, sa sensibilité est de 70% et sa spécificité de 75% pour le dépistage des pathologies sus citées. Ensuite, sa capacité à détecter une pathologie coronaire installée avec un retentissement à l’effort est bonne, mais elle l’est en revanche moins pour la détection d’un risque de survenue de syndrome coronaire aigu. Il en est de même pour la survenue d’arythmies. Enfin, l’épreuve d’effort réalisée sur une courte durée en milieu médicalisé reflète mal l’effort du sportif sur le terrain. La déshydratation, la fatigue, les conditions climatiques et la compétition, qui majorent les contraintes liées à l’exercice musculaire, sont absentes au cabinet médical (38).
4) Recommandations
Il existe différentes recommandations, selon les sociétés savantes, concernant la VNCI. Ces recommandations varient selon le niveau de pratique sportive ainsi que selon la discipline pratiquée. Elles sont également variables d’un pays à l’autre (13).
4-1) Sociétés savantes européennes et françaises
En France, la VNCI est légalement obligatoire chez tous les sportifs qui pratiquent un sport en compétition. Elle est régie par la loi 99-223 du 23 mars 1999 relative à la protection de la santé des sportifs et à la lutte contre le dopage (39).
Son contenu est détaillé pour deux catégories de sportifs :
- Les sportifs professionnels répondent à des mesures dictées par la commission médicale de la fédération sportive concernée.
- Les sportifs de haut niveau doivent être examinés une fois par semestre par un médecin du sport et bénéficier d’un ECG annuel, d’une ETT de repos à l’entrée dans la filière de haut niveau et d’une épreuve d’effort maximale tous les 4 ans (40).
Pour les autres sportifs, notamment les sportifs de compétition, le contenu de la VNCI est libre et la visite peut être effectuée par tout médecin s’estimant compétent. Seule la réalisation d’un examen clinique est recommandée. Toute personne doit consulter un médecin avant de s’inscrire à un sport en compétition afin d’obtenir ce certificat qui est alors valable un an (41).
Les sociétés savantes françaises ont des avis divergents concernant les modalités de dépistage des pathologies cardiovasculaires, notamment sur la pertinence des examens à réaliser (42).
- Avis des cardiologues
En 2005, l’ESC et un consensus d’experts européens de médecine et de cardiologie du sport ont recommandé la réalisation d’un ECG standard de repos 12 dérivations tous les 2 ans pour les sportifs en compétition âgés de 12 à 35 ans afin de détecter les principales cardiopathies à l’origine de morts subites (43).
Sous l’égide de la SFC en 2009, un groupe d’experts français a proposé un texte validant les recommandations de l’ESC, mais celles-ci ont toutefois été nuancées (44). En effet, les experts français préconisent un renouvellement de l’ECG standard tous les 3 ans entre 12 et 20 ans (tranche d’âge à laquelle émergent, le plus souvent, les cardiomyopathies génétiques) puis tous les 5 ans entre 20 et 35 ans.
Ces recommandations reposent principalement sur les résultats d’une étude rétrospective italienne en faveur d’une réduction du risque de mort subite en cas de pratique d’ECG systématique chez les jeunes sportifs (45). En effet, cette étude analysant l’incidence des morts subites d’origine cardiovasculaire dans la région de la Vénétie en Italie entre 1979 et 2004, met en évidence une réduction de 89% de cette incidence chez les jeunes sportifs en cas de réalisation d’un ECG systématique associé à un interrogatoire et à un examen clinique.
La Société Française de Cardiologie (SFC) recommande également la réalisation d’un ECG de repos 12 dérivations dans les cas suivants :
- de façon annuelle pour les sportifs de haut niveau pour le renouvellement d’une licence,
- chez tous les patients symptomatiques,
- s’il existe des facteurs de risque cardiovasculaires,
- chez les sujets souhaitant reprendre une activité physique régulière.
Dans le but de réduire le risque de survenue de décès par mort subite chez les athlètes, l’ESC et l’AHA se sont réunis au sein de la conférence de Bethesda et ont mis au point des recommandations permettant de déterminer l’aptitude aux sports de compétition des athlètes présentant des anomalies cardiovasculaires (46). La 36ème conférence de Bethesda a eu lieu en 2005. Depuis, les recommandations de l’ESC et de la conférence de Bethesda représentent la référence en matière de médecine du sport dans de nombreux pays.
- Avis des médecins généralistes
Devant ces recommandations jugées de faible niveau de preuve, le CNGE a publié un premier communiqué en septembre 2012 sur l’absence d’argument étayant le bien-fondé de l’ECG systématique lors de la visite de non contre-indication à la pratique du sport en compétition chez les sujets âgés de 12 à 35 ans (47). En mars 2014, le CNGE a renouvelé son avis défavorable sur la réalisation d’un ECG systématique, considérant que ces recommandations s’appuient sur un très faible niveau de preuve et représentent un coût financier élevé pour la société. En février 2016, un article a été publié dans le BMJ faisant état de l’absence de preuve d’efficacité de l’ECG pour diminuer le risque de mort subite du sportif (48).
Depuis 2014, la Société Française de Médecine de l’Exercice et du Sport (SFMES) met à disposition des médecins une fiche permettant de réaliser une consultation de non contre-indication au sport dans les meilleures conditions (49). Cette fiche a été rédigée avec les conseils de la SFC (Annexe 2).
Les recommandations du CNGE reposent sur un principe fondamental : la base de l’exercice médical est l’interrogatoire et l’examen clinique du patient. Si ces premières étapes de l’examen sont bien menées, elles peuvent suffire à réaliser un bon dépistage de la plupart des pathologies cardiovasculaires concernées, et la pratique de l’ECG peut alors devenir superflue. Effectivement, la réalisation systématique de cet examen représenterait un coût important pour la société, alors que les économies de santé sont aujourd’hui devenues indispensables. Comme tout examen de dépistage, la réalisation de l’ECG peut également être vécue comme un stress pour le sportif.
Les recommandations encadrant la consultation de non contre-indication au sport ne sont donc pas claires, alors qu’il s’agit d’un motif de consultation fréquent en médecine générale et que les médecins généralistes peuvent, aujourd’hui, être amenés à prescrire une activité physique régulière à leurs patients (50). En effet, l’activité physique peut être prescrite dans un but de prévention primaire et secondaire de nombreuses pathologies.
4-2) Recommandations selon les fédérations de sport
Devant la spécificité de chaque sport, chaque fédération de sport possède ses propres recommandations sur l’élaboration des certificats de non contre-indication. Celles-ci sont référencées sur les sites des fédérations de sport et facilement accessibles à un médecin sollicité pour un certificat. Elles sont également regroupées sur un site référençant toutes les recommandations par catégorie de sport (51).
4-3) Recommandations récentes
Le Ministère de la Ville, de la Jeunesse et des Sports a publié un communiqué le 26 Août 2016 relatif à la simplification des certificats médicaux de non contre-indication à la pratique sportive. Cela fait suite à la volonté d’encourager le plus grand nombre de personnes à pratiquer une activité sportive (52).
Les principaux messages à retenir sont les suivants (53):
- Les activités sportives au sein des établissements scolaires ne nécessitent pas de certificat médical (54).
- Un certificat médical doit être établi une fois tous les 3 ans pour le renouvellement d’une licence sportive. Les autres années, le sportif doit remplir un questionnaire de santé lui permettant de déceler d’éventuels facteurs de risque. Si tel est le cas (une ou plusieurs cases « oui » cochées dans le questionnaire), il devra fournir un certificat médical. Ce questionnaire de santé est disponible depuis le 1er Juillet 2017 (55) (Annexe 3).
- Le certificat médical est valable pour tous les sports, à l’exception de certaines disciplines comme la plongée sous-marine, l’alpinisme, la spéléologie, les sports de combat pratiqués en compétition, le rugby, l’utilisation d’armes à feu ou à air comprimé, ou l’utilisation de véhicules terrestres à moteur en compétition ou d’un aéronef (55).
Les ministres de la Santé et des Sports ont signé un arrêté le 24 Juillet 2017, paru au journal officiel le 15 Août 2017, fixant les caractéristiques spécifiques de l’examen médical en vu de la rédaction du certificat de non contre-indication à la pratique de certaines disciplines
sportives sus-citées (56). Celui-ci recommande la réalisation de certains examens spécifiques, notamment la réalisation d’un ECG chez le rugbyman en compétition dès l’âge de 12 ans ou d’un examen ORL complet pour les plongeurs sous-marins.
5) Une consultation à plusieurs facettes
La VNCI est également l’occasion de réaliser un dépistage général ainsi que des actions d’éducation et de prévention auprès d’adolescents et d’adultes jeunes qui consultent rarement leur médecin. En effet, les jeunes sportifs sont souvent des patients en bonne santé et ne consultent leur médecin, en général, que pour la rédaction du certificat de non contre-indication au sport. L’utilisation de ce temps de consultation pour discuter avec l’adolescent et le jeune adulte de thèmes comme la sexualité, la contraception, la consommation de tabac ou de drogues serait intéressante. Cela pourrait également rendre plus attrayante cette consultation souvent perçue comme une obligation administrative.
6) Originalité de l’étude
De nombreuses études se sont penchées sur les pratiques courantes des médecins généralistes au cours de cette consultation, mais aucune ne s’est intéressée au point de vue des patients sportifs.
Le but de ce travail est d’évaluer les attentes des sportifs de 18 à 65 ans concernant la consultation de non contre-indication au sport et de les comparer au déroulement réel de cette consultation. Ceci permettra de s’affranchir d’un biais de jugement induit par le seul interrogatoire des médecins et de proposer des solutions afin de répondre aux attentes des sportifs.
OBJECTIFS
1) Objectif principal
L’objectif principal de cette étude est d’analyser les attentes et le vécu des patients sportifs concernant la consultation de non contre-indication au sport.
2) Objectif secondaire
L’objectif secondaire est de comparer ces attentes au déroulement réel de la consultation médicale de non contre-indication à la pratique du sport.
L’objectif final est de permettre l’amélioration des pratiques courantes en médecine générale concernant cette consultation particulière.
MATERIELS ET METHODES
1) Etude
Il s’agit d’une étude quantitative, descriptive, réalisée de manière rétrospective à l’aide d’un questionnaire individuel destiné aux sportifs ayant consulté un médecin afin de réaliser un certificat de non contre-indication au sport au cours de l’année.
2) Critères d’inclusion
Les patients inclus étaient des adultes âgés de 18 à 65 ans pratiquant une activité sportive ayant nécessité un certificat de non contre-indication au sport au cours de l’année.
Les patients ont été inclus sur 3 mois entre Octobre et Décembre 2016.
3) Critères d’exclusion
Les patients exclus étaient les sujets âgés de moins de 18 ans ou de plus de 65 ans.
Nous avons voulu nous intéresser à une population adulte représentative de celle consultant chez un médecin généraliste pour un certificat de sport. Nous avons exclu les sportifs âgés de plus de 65 ans afin de diminuer le nombre de patients souffrant de pathologies chroniques, donc amenés à avoir un suivi médical plus régulier
4) Matériel
non contre-indication au sport.Ce questionnaire a été envoyé aux organisateurs de différentes courses à pied en Ile-de-France ainsi qu’aux directeurs de certains clubs sportifs d’Ile-de-France. Ceux-ci ont ensuite fait le lien avec les participants des courses et les inscrits aux clubs en leur envoyant par mail le lien vers le questionnaire.
Les questions du formulaire portaient, dans un premier temps, sur le sportif consultant : son âge, son sexe, le sport pratiqué, son intensité et son niveau, ses antécédents personnels et familiaux et les symptômes potentiellement ressentis à l’effort.
Puis les questions s’intéressaient au médecin consulté : sa spécialité et sa connaissance antérieure du patient ou non.
Enfin, les questions portaient sur la consultation en elle-même : le motif de consultation, les attentes du patient concernant l’interrogatoire du médecin, l’examen clinique, la réalisation d’éventuels examens complémentaires, l’orientation vers un spécialiste et les conseils sur la pratique sportive, l’alimentation, les addictions. Pour cette dernière partie, chaque question était suivie d’une autre interrogeant le patient sur le déroulement réel de la consultation. Pour finir, une question s’intéressait à la satisfaction du patient concernant le déroulement de la consultation.
Chaque questionnaire était individuel et anonyme.
5) Traitement des données et étude statistique
Les données ont été recueillies et centralisées dans un tableau. L’analyse statistique a été réalisée à l’aide des logiciels Excel 2011® et Rstudio®. Une analyse en régression linéaire a été faite avec un risque alpha défini à 5%.
6) Mentions légales et éthiques
Une information donnée en début de questionnaire précisait que les données recueillies étaient anonymes. L’ensemble des données a été regroupé dans un fichier et un numéro d’anonymat a
été attribué à chaque patient. Cette codification était indépendante de l’identité des patients et de toute information susceptible de les identifier.
Une déclaration a été faite auprès de la Commission Nationale de l’Informatiques et des Libertés (CNIL) (déclaration n° 2086845). Une déclaration a également été faite auprès de l’ANSM (déclaration n° 2017-A02294-49).
RESULTATS
1) Etude descriptive de la population
Sur la période analysée, 129 sportifs ont répondu au questionnaire en ligne. 3 ont été exclus en raison de leur âge (2 âgés de moins de 18 ans et 1 âgé de plus de 65 ans). Au final, 126 sujets ont été inclus dont 65 femmes (51.6%) et 61 hommes (48.4%) (Figure 1). La tranche d’âge la plus représentée était celle des 26-32 ans (42%). L’âge moyen était de 36 ans et l’âge médian de 32 ans.
Figure 1 : Diagramme de flux
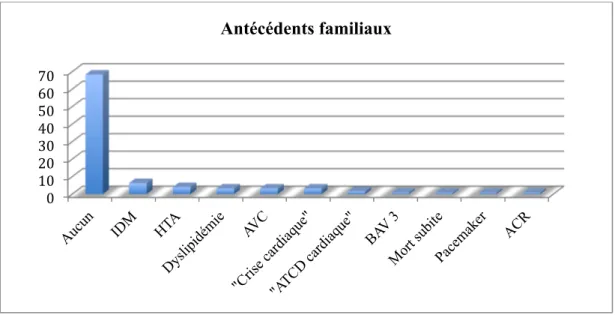
Concernant les antécédents familiaux cardiovasculaires ou de morts subites, 86 patients (68.3%) n’en présentaient pas, 24 (19%) en avaient, et 16 (12.7%) ne les connaissaient pas. Parmi les réponses des personnes ayant des antécédents familiaux cardiovasculaires, 8 correspondaient à un infarctus du myocarde (IDM), 5 à une hypertension artérielle (HTA), 4 à une dyslipidémie, 4 à un accident vasculaire cérébral (AVC), 4 à une « crise cardiaque », 2 à un « antécédent cardiaque », 1 à un BAV 3, 1 à une mort subite, 1 à un pacemaker et 1 à un arrêt cardiaque (ACR) (Figure 2).
3 sportifs non inclus :
2 < 18 ans 1 > 65 ans 126 sportifs inclus : 65 femmes 61 hommes 129 sportifs
Figure 2 : Antécédents familiaux cardiovasculaires
Concernant les antécédents personnels, 103 patients (81.7%) n’en avaient aucun, 23 (18.3%) en avaient, dont 13 thyroïdiens (11 thyroïdites de Hashimoto et 2 hypothyroïdies), 6 respiratoires (5 asthmes et 1 pneumothorax), 2 cardiologiques (1 cardiomégalie d’origine non précisée et 1 HTA), 1 neurologique (1 syndrome de Parcenage et Turner (amyotrophie névralgique)) et 1 rhumatologique (1 spondylarthrite ankylosante) (Figure 3).
Figure 3 : Antécédents personnels
0 10 20 30 40 50 60 70 Antécédents familiaux 0 20 40 60 80 100 Antécédents personnels
2) Etude des sports pratiqués
Concernant les types de sports pratiqués, 59 patients (46.8%) pratiquaient la course à pied, 13 (10.3%) du handball, 11 (8.7%) du golf, 7 (5.6%) du triathlon, 5 (4%) un sport nautique, 5 (4%) des arts martiaux, 4 (3.2%) de la gymnastique ou de la danse, 4 (3.2%) du rugby, 3 (2.4%) s’entrainaient pour un Ironman ou un marathon, 2 (1.6%) pratiquaient du football, 2 (1.6%) de l’escrime, 2 (1.6%) du volleyball, 2 (1.6%) du tennis, 2 (1.6%) de la boxe, 2 (1.6%) de la musculation, 1 (0.8%) du badminton, 1 (0.8%) du parapente, et 1 (0.8%) du cyclisme (Figure 4).
Figure 4 : Types de sports pratiqués
Concernant le niveau de sport, 10 patients (8%) avaient une pratique de haut niveau, 76 (60.3%) faisaient du sport en compétition et 40 (31.7%) en pratiquaient pour le plaisir (Figure 5). 0 5 10 15 20 25 30 35 40 45 50 Cours e à pi ed H andba ll G ol f T ri at hl on S port na ut ique A rt s m art ia ux G ym na st ique /D ans e Rugby Ironm an F oot ba ll E sc ri m e V ol le yba ll Te nni s Boxe M us cul at ion Ba dm int on P ara pe nt e Cyc li sm e
Figure 5 : Niveau de sport
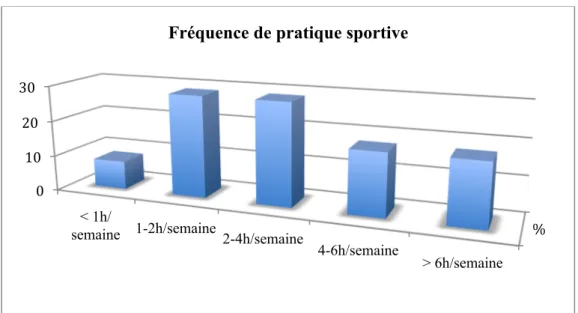
La fréquence de sport était variable : moins d’1 heure par semaine pour 10 patients (7.9%), entre 1 et 2 heures par semaine pour 36 patients (28.6%), de 2 à 4 heures par semaine pour 36 patients (28.6%), de 4 à 6 heures par semaine pour 22 patients (17.5%), et plus de 6 heures par semaine pour 22 patients (17.5%) (Figure 6).
Figure 6 : Fréquence de pratique sportive
60% 32% 8% Niveau de sport Sport en compétition Plaisir Haut niveau % 0 10 20 30 < 1h/
semaine 1-2h/semaine 2-4h/semaine
4-6h/semaine
> 6h/semaine
3) Caractéristiques des médecins consultés
Le médecin consulté était déjà connu par 93 des patients interrogés (73.8%), il s’agissait d’une première consultation avec ce médecin pour 17 d’entre eux (13.5%) et, pour 16 personnes (12.7%), le certificat avait été rédigé sans réelle consultation (par un ami ou un membre de la famille).
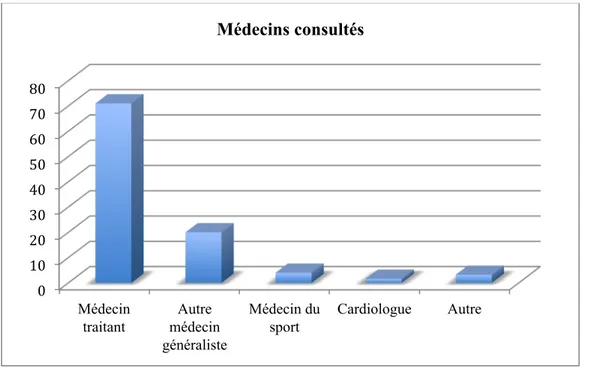
Il s’agissait du médecin traitant pour 90 personnes (71.4%), d’un autre médecin généraliste pour 25 personnes (19.8%), d’un médecin du sport pour 5 personnes (4%), d’un cardiologue pour 2 personnes (1.6%), d’un ophtalmologue pour 1 personne (0.8%), d’un praticien hospitalier pour 1 personne (0.8%), d’un interne pour 1 personne (0.8%) et d’une personne de la famille pour 1 personne (0.8%) (Figure 7).
Le motif de consultation était la rédaction du certificat de non contre-indication au sport pour 106 personnes (84.1%). Pour 20 personnes (15.9%), il s’agissait d’un autre motif de consultation et le certificat avait été rempli à cette occasion.
Figure 7 : Médecins consultés
0 10 20 30 40 50 60 70 80 Médecin traitant Autre médecin généraliste Médecin du sport Cardiologue Autre Médecins consultés
4) Attentes des patients concernant la consultation et contenu réel
4-1) Interrogatoire
Concernant l’interrogatoire, 77 patients (61.1%) s’attendaient à être interrogés sur leurs antécédents familiaux et 49 (38.9%) ne s’y attendaient pas. En pratique, 69 (54.8%) ont été interrogés sur cet aspect et 57 (45.2%) ne l’ont pas été. Parmi les patients non interrogés sur cette question, 38 (66%) connaissaient déjà le médecin consulté et 9 (15.8%) consultaient pour un autre motif que le certificat.
116 patients (92.1%) s’attendaient à être interrogés sur leurs antécédents personnels et 10 (7.9%) ne s’y attendaient pas. Au final, 108 (85.7%) ont été interrogés à ce sujet et 18 (14.3%) ne l’ont pas été. Parmi les patients non interrogés sur cette question, 13 (72%) connaissaient déjà le médecin consulté et 6 (33.3%) consultaient pour un autre motif que le certificat.
94 patients (74.6%) s’attendaient à ce que le médecin se renseigne sur la présence ou non de symptômes à l’effort et 32 patients (25.4%) ne s’y attendaient pas. 7 patients (5.6%) se plaignaient de symptômes à l’effort (dyspnée, palpitations, douleur thoracique), contre 119 (94.4%) qui n’en ressentaient aucun. Au total, 70 patients (55.6%) ont été interrogés sur cet aspect, contre 56 (44.4%) qui ne l’ont pas été (Figure 8).
Figure 8 : Interrogatoire 0 20 40 60 80 100 ATCD personnels ATCD familiaux Symptômes à l'effort Interrogatoire Attentes (%) Réalisation (%)
4-2) Examen clinique
118 patients (93.7%) s’attendaient à ce que leur pression artérielle soit mesurée, 85 (67.5%) s’attendaient à être pesés et 96 (76.2%) à être auscultés au niveau cardio-pulmonaire. Au final, 97 patients (77%) ont bénéficié d’une mesure de la pression artérielle, 69 (54.8%) ont été pesés, 84 (66.7%) ont été auscultés et 23 (18.3%) n’ont pas été examinés.
57 patients (45.2%) s’attendaient à devoir réaliser un test de Ruffier-Dickson contre 69 (54.8%) qui ne s’y attendaient pas. En pratique, 45 (35.7%) ont bénéficié de ce test contre 81 (64.3%) qui n’en ont pas subi.
19 patients (15.1%) s’attendaient à ce qu’un ECG soit réalisé contre 107 (84.9%) qui ne s’y attendaient pas. En pratique, 20 (15.9%) ont bénéficié de cet examen contre 106 (84.1%) qui n’en n’ont pas eu (Figure 9).
Figure 9 : Examen clinique
4-3) Examens complémentaires
102 patients (81%) ne s’attendaient à subir aucun autre examen que ceux décrits précédemment. En revanche, 23 patients (18.3%) s’attendaient à bénéficier d’une épreuve d’effort, 3 (2.4%) d’une échographie cardiaque et 1 (0.8%) d’un examen sanguin.
Au final, 114 patients (90.5%) n’ont bénéficié d’aucun autre examen, 10 (7.9%) ont réalisé une épreuve d’effort, 4 (3.2%) une échographie cardiaque et 2 (1.6%) un examen sanguin.
0 20 40 60 80 100 Examen clinique Attentes (%) Réalisation (%)
Ces examens ont été réalisés en raison de l’âge du patient pour 2 personnes, dans le but de contrôler une dyslipidémie pour 1 personne, en raison des antécédents familiaux d’HTA pour 1 personne et devant la fréquence importante de sport pour 1 personne (Figure 10).
11 patients (8.7%) s’attendaient à être adressés à un spécialiste, contre 115 (91.3%) qui ne s’y attendaient pas. Au final, 10 patients (7.9%) ont été effectivement adressés : 1 en raison de son âge, 1 en raison d’anomalies à l’ECG (présence d’extrasystoles), 4 pour un bilan plus approfondi sans précision par un cardiologue, 1 suite à un premier marathon, 1 pour un arthroscanner de l’épaule et 2 sans précision du motif d’orientation.
Figure 10 : Examens complémentaires
4-4) Conseils
Parmi les 27 patients (21.4%) tabagiques, 8 s’attendaient à avoir des conseils pour arrêter de fumer. 10 patients (15.2%) ont finalement reçu des conseils sur le sujet.
Plusieurs patients s’attendaient à avoir des conseils : 73 (57.9%) sur la pratique de sport, 32 (25.4%) sur l’échauffement, 32 (25.4%) sur l’alimentation et 10 (7.9%) sur l’alcool et les drogues. 32 (25.4%) ne s’attendaient pas à recevoir de conseil.
Au final, 42 (33.3%) ont eu des conseils sur la pratique de sport, 18 (14.3%) sur l’échauffement, 22 (17.5%) sur l’alimentation et 8 (6.3%) sur l’alcool et les drogues. 62 (49.2%) n’ont bénéficié d’aucun conseil (Figure 11).
0 20 40 60 80 100
Aucun ETT Epreuve
d'effort Examen sanguin Spécialiste Examens complémentaires Attentes (%) Réalisation (%)
Figure 11 : Conseils
5) Vécu des patients
114 patients (90.5%) ont été satisfaits de la consultation et 12 (9.5%) ont été déçus (Figure 12). Les raisons de leur déception étaient les suivantes : examen clinique jugé trop pauvre et consultation trop courte selon 11 personnes (8.7%), manque d’intérêt du renouvellement d’un certificat tous les ans pour une personne jeune en bonne santé selon 1 personne (0.8%).
Les patients déçus de cette consultation étaient des sportifs âgés de 34 ans en moyenne, 50% étaient des femmes et 50% des hommes, 66% pratiquaient de la course à pied, 75% n’avaient pas d’antécédent familial et aucun n’avaient d’antécédent personnel. 66% avaient consulté leur médecin traitant.
Figure 12 : Vécu de la consultation
0 10 20 30 40 50 60 Conseils Attentes (%) Réalisation (%) 90.5% 9.5% Vécu de la consultation Satisfaits Déçus
6) Comparaison en fonction du sexe
La comparaison des résultats selon le sexe montre que les femmes s’attendent globalement plus à être interrogées que les hommes sur leurs antédécents familiaux (77% contre 44%, p=0.00013) et personnels (95% contre 88%, p=0.157). Il en ressort également que les attentes sont équivalentes concernant l’examen clinique (p=0.87) et la réalisation d’un ECG (p=0.92) quelque soit le sexe. En revanche, les hommes s’attendent à avoir plus d’examens complémentaires (échographie cardiaque ou épreuve d’effort, p=0.13) (Figure 13).
Le même nombre de femmes et d’hommes ont été déçus de la consultation (6 dans chaque groupe, p=0.91), en raison de l’absence de temps consacré à la consultation et de la pauvreté de l’examen clinique réalisé.
Figure 13 : Comparaison des attentes selon le sexe
0 10 20 30 40 50 60 70 80 90 100
Comparaison des attentes selon le sexe
Hommes (%) Femmes (%)
7) Comparaison en fonction de l’âge
Parmi les sportifs ayant répondu au questionnaire, 18 (14.3%) étaient âgés de plus de 50 ans et 104 (85.7%) de moins de 50 ans. La comparaison des deux groupes montre que les sportifs les plus jeunes sont moins exigeants sur l’interrogatoire (59% contre 72% pour les antécédents familiaux, p=0.3) mais plus exigeants sur l’examen clinique (52.8% contre 44.4%, p=0.5). Ils ont également moins d’attentes concernant la réalisation d’un ECG (14 contre 22%, p=0.36) (Figure 14).
12 patients ont été déçus de la consultation dont 11 de moins de 50 ans (p=0.54).
Figure 14 : Comparaison des attentes selon l’âge
0 10 20 30 40 50 60 70 80 90 100
Comparaison des attentes selon l'âge
< 50 ans (%) > 50 ans (%)
8) Comparaison en fonction des antécédents personnels
Parmi les sportifs ayant répondu au questionnaire, 23 avaient des antécédents personnels contre 103 qui n’en avaient pas. Les sportifs avec antécédents personnels avaient plus d’attentes concernant la recherche d’antécédents familiaux (70% contre 59%, p=0.36) et personnels (100% contre 90%, p=0.12), ainsi que de la présence de symptômes à l’effort (87% contre 71.8%). Il y avait peu de différences sur les attentes concernant l’examen clinique (56.5% contre 50.5%, p=0.60). Les sportifs avec antécédents personnels s’attendaient plus à bénéficier d’un test de Ruffier-Dickson (61% contre 41.8%, p=0.097) et s’attendaient moins à ce qu’un ECG soit réalisé (4.4% contre 17.5%, p=0.11) (Figure 15).
Aucun des patients déçus par la consultation n’avait d’antécédent médical personnel (p=0.086).
ATCD personnels - = pas d’ATCD personnels ; ATCD personnels + = Présence d’ATCD personnels
Figure 15 : Comparaison des attentes selon la présence d’antécédents personnels
0 20 40 60 80 100
ATCD personnels ATCD familiaux Symptômes à l'effort Examen clinique complet Test de Ruffier ECG Autres examens Conseils Satisfaits
Comparaison des attentes selon la présence d'antécédents personnels
ATCD personnel - (%) ATCD personnel + (%)
9) Comparaison en fonction des antécédents familiaux
Parmi les sportifs ayant répondu au questionnaire, 42 avaient des antécédents familiaux cardiovasculaires contre 84 qui n’en avaient pas. Les sportifs ayant des antécédents familiaux avaient plus d’attentes sur la recherche d’antécédents familiaux (71.4% contre 56%, p=0.21). Il y avait peu de différences avec les sportifs sans antécédent en terme d’attente d’examen clinique (54.8% contre 50%, p=0.19) et de réalisation d’ECG (16.7% contre 14%, p=0.044) (Figure 16).
Parmi les patients déçus par la consultation, 2 avaient des antécédents familiaux cardiovasculaires (p=0.77).
ATCD familiaux - = Pas d’ATCD familiaux ; ATCD familiaux + = Présence d’ATCD familiaux
Figure 16 : Comparaison des attentes selon la présence d’ATCD familiaux
0 20 40 60 80 100
ATCD personnels ATCD familiaux Symptômes à l'effort Examen clinique complet Test de Ruffier ECG Autres examens Conseils Satisfaits
Comparaison des attentes selon la présence d'antécédents familiaux
ATCD familiaux - (%) ATCD familiaux + (%)
10) Comparaison en fonction du niveau de sport
La comparaison des résultats en fonction du niveau de sport révèle que les sportifs de niveau plus élevé (haut niveau et compétition) sont de manière globale plus exigeants que les sportifs de loisirs. Ils sont plus exigeants en terme d’interrogatoire notamment en ce qui concerne la recherche d’antécédents familiaux (respectivement 90%, 64.5% et 57.5%, p=0.36) et d’examen clinique (respectivement 50%, 58% et 40%, p=0.17).
Ils ont également plus d’attentes concernant l’examen clinique (respectivement 50%, 58% et 40%, p=0.17), la réalisation d’ECG (respectivement 20%, 17% et 7.5%, p=0.054), la réalisation d’examens complémentaires (respectivement 20, 21% et 17.5%, p=0.78) et les conseils donnés par le médecin (respectivement 100%, 76% et 65%, p=0.025) (Figure 17).
Figure 17 : Comparaison des attentes selon le niveau de sport
0 20 40 60 80 100
ATCD personnels ATCD familiaux Symptômes à l'effort Examen clinique complet Test de Ruffier ECG Autres examens Conseils Satisfaits
Comparaison des attentes selon le niveau de sport
Haut niveau (%) Compétition (%) Plaisir (%)
Dans le déroulement de la consultation, les médecins ont eu tendance à plus interroger les sportifs en compétition, notamment pour la recherche des antécédents familiaux (83% contre 50% pour les sportifs de haut niveau et 45% pour les sportifs de loisir). Des examens complémentaires ont été réalisés plus fréquemment chez les sportifs en compétition et de loisir (respectivement 10.5%, 10% et 0%). Les sportifs de haut niveau ont reçu plus de conseils que les autres (80% contre 42% pour les sportifs de compétition et 57.5% pour les sportifs de loisirs (Figure 18).
Figure 18 : Déroulement de la consultation selon le niveau de sport
0 20 40 60 80 100
ATCD personnels ATCD familiaux Symptômes à l'effort Examen clinique complet Test de Ruffier ECG Autres examens Conseils
Déroulement de la consultation selon le niveau de sport
Haut niveau (%) Compétition (%) Plaisir (%)
11) Comparaison selon le médecin consulté
La comparaison des résultats en fonction du médecin consulté met en évidence que les patients consultant un médecin qu’ils connaissent ont plus d’attentes en terme d’examen clinique (58% contre 33.3%, p=0.36) et de réalisation du test de Ruffier (48.4% contre 36.4%, p=0.43) que les patients consultant un médecin pour la première fois.
Ils ont également plus d’attentes en terme de conseils donnés par le médecin (76% contre 69%, p=0.32).
Les patients consultant un nouveau médecin ont en revanche plus d’attentes concernant la réalisation d’ECG (21.2% contre 12.9%, p=0.29) (Figure 19).
Figure 19 : Comparaison des attentes selon le médecin consulté
0 10 20 30 40 50 60 70 80 90 100
Comparaison des attentes selon le médecin consulté
Médecin connu (%) Médecin non connu (%)
En ce qui concerne le déroulement de la consultation, les résultats mettent en valeur que les patients connaissant le médecin consulté ont tendance à être plus souvent interrogés (59% contre 42% pour les antécédents familiaux) et plus souvent examinés (47% contre 24%) que les patients consultant un médecin pour la première fois (Figure 20).
Figure 20 : Déroulement de la consultation en fonction du médecin
0 10 20 30 40 50 60 70 80 90
Déroulement de la consultation en fonction du médecin
Médecin connu (%) Médecin non connu (%)
DISCUSSION
1) Interprétation des résultats
Le profil type des patients de notre étude est un sujet de 32 ans, sans antécédent familial ni personnel et qui pratique de la course à pied en compétition entre 1 heure et 4 heures par semaine. Il consulte son médecin traitant pour réaliser un certificat d’aptitude au cours d’une consultation dédiée à la rédaction de ce certificat.
Dans cette étude, les patients sportifs ont de nombreuses attentes concernant l’interrogatoire du médecin et son examen clinique. Elles sont en général plutôt satisfaites. Elles le sont en revanche moins en ce qui concerne les conseils attendus, qui sont donnés moins fréquemment que ce que les sportifs souhaiteraient.
La comparaison des sous-groupes de cette étude montre que les femmes ont des exigeances significativement plus importantes en terme d’interrogatoire que les hommes, notamment sur la recherche d’antécédents familiaux. Les attentes concernant les autres étapes de la consultation ont tendance à être équivalentes quelque soit le sexe.
Les sportifs les plus jeunes ont tendance à avoir moins d’attentes que les plus âgés concernant l’interrogatoire et la réalisation d’ECG, mais s’attendent à bénéficier d’un examen clinique plus poussé.
Ces résultats étaient attendus. En effet, le jeune sportif étant en général en bonne santé et n’ayant pas ou peu d’antécédent personnel, il est compréhensible que celui-ci souhaite que le médecin s’attarde plus longtemps sur son examen clinique. Au contraire, le sportif plus âgé ayant souvent plus d’antécédents personnels, souhaite que le médecin les recherche de manière plus approfondie.
Les sportifs ayant des antécédents personnels ont tendance à avoir plus d’attentes concernant toutes les étapes de la consultation que ceux n’en ayant aucun.
Les sportifs ayant des antécédents familiaux cardiovasculaires ont également tendance à avoir plus d’attentes de manière générale que ceux n’ayant pas d’antécédents familiaux. Leurs attentes concernant la réalisation d’un ECG sont significativement plus importantes que chez les sportifs sans antécédent familial.
Ces résultats pouvaient être attendus. Effectivement, les sportifs ayant des antécédents personnels ou familiaux ont des connaissances pouvant les rendre plus attentifs et plus exigeants envers leur médecin. Ils peuvent ainsi s’attendre à ce que le médecin réalise un examen complet afin de déceler les principaux facteurs de risque potentiels.
La comparaison des sportifs de haut niveau et de compétition avec les sportifs de loisirs met en évidence que les premiers ont tendance à avoir plus d’attentes concernant toutes les étapes de la consultation. Les attentes sont significativement plus importantes chez les sportifs de plus haut niveau (compétition et haut niveau) en ce qui concerne la réalisation d’ECG et la délivrance de conseils par le médecin.
Ces résultats sont compréhensibles et étaient en ce sens attendus. En effet, les sportifs d’un niveau élevé s’intéressent et se documentent de manière plus approfondie sur la discipline concernée que les sportifs de loisir. Ils doivent être capables d’effectuer des efforts intensifs afin d’atteindre une haute performance et ne peuvent se permettre d’être limités dans leur entrainement et leurs compétitions par des blessures ou pathologies avec des facteurs de risque non décelés au préalable. Les sportifs de haut niveau, exerçant à un niveau professionnel, se servent de leur corps comme d’un outil de travail et sont en ce sens attentifs au déroulement de la consultation.
Les échanges entre sportifs leur permettent également d’aquérir une connaissance sur les pratiques courantes médicales, ce qui peut aussi partiper à leurs nombreuses attentes concernant la consultation.
Les patients consultant un médecin qu’ils connaissent déjà ont tendance à être plus interrogés et plus examinés que les patients consultant un médecin pour la première fois.
Ces résultats peuvent paraître étonnants et les résultats inverses étaient attendus. En effet, un médecin voyant un patient pour la première fois aurait normalement tendance à prendre plus de temps afin d’interroger et d’examiner son patient qu’un médecin connaissant déjà son patient.