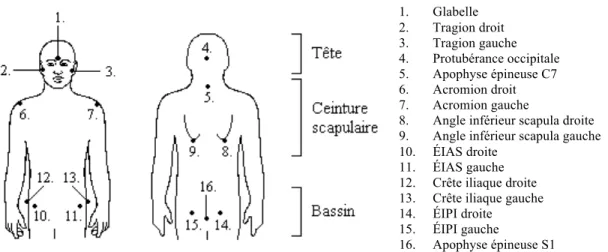
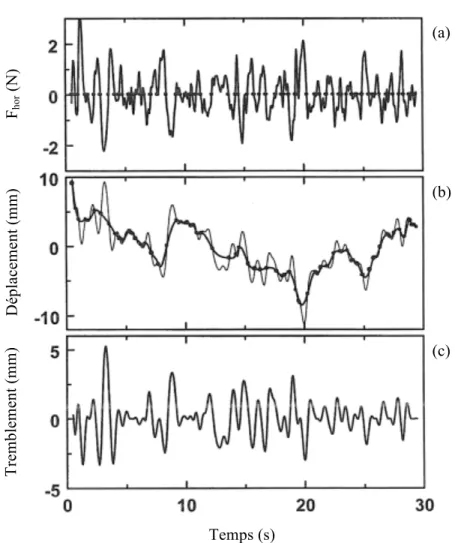
Estimation des facteurs de risque de la progression de la scoliose idiopathique de l’adolescence
170
0
0
Texte intégral
Figure


+7
Documents relatifs