1
Le syndrome fémoropatellaire chez les coureurs : Effets
de différentes approches de réadaptation basées sur les
mécanismes sous-jacents
Thèse
Jean-François Esculier
Doctorat en médecine expérimentale Philosophiae Doctor (Ph. D.)
Québec, Canada
2
Le syndrome fémoropatellaire chez les coureurs : Effets
de différentes approches de réadaptation basées sur les
mécanismes sous-jacents
Thèse
Jean-François Esculier
Sous la direction de :
Jean-Sébastien Roy, directeur de recherche
Laurent Bouyer, codirecteur de recherche
iii
Résumé
Soixante-neuf coureurs ayant un syndrome fémoropatellaire (SFP) ont participé à une session d’évaluation pendant laquelle les symptômes et limitations fonctionnelles, la force musculaire, les chaussures de course, la cinématique et la cinétique de course et l’état radiologique du genou atteint ont été évalués. Pendant la technique de course habituelle, l’utilisation de chaussures montrant un niveau de minimalisme plus important tel qu’objectivé par l’Indice minimaliste était associée à une cadence des pas plus élevée ainsi qu’un angle d’inclinaison du pied et une force à l’articulation fémoropatellaire moindres, qui représentent des variables clés dans le traitement du SFP selon la littérature actuelle. Des modifications au patron de course habituel ont permis de diminuer la douleur de façon immédiate chez une portion des coureurs, en lien avec une réduction de la cinétique fémoropatellaire. Chez les attaqueurs du talon, le fait d’augmenter la cadence, de transférer vers une attaque de l’avant-pied et de courir sans bruit ont été les modifications les plus efficaces, en comparaison avec l’augmentation de la cadence et la course sur l’avant-pied chez les attaqueurs non-talon. Les coureurs ont ensuite été assignés à un programme de réadaptation d’une durée de 8 semaines parmi (1) éducation sur les modifications d’entraînement en fonction des symptômes; (2) programme d’exercices en plus de la composante d’éducation; (3) modifications au patron de course en plus de la composante d’éducation. Les trois programmes ont mené à des améliorations significatives sur les niveaux de symptômes et de limitations fonctionnelles. Cependant, bien que les mécanismes sous-jacents aux modifications du patron de course et au programme d’exercices aient bel et bien été modifiés, l’ajout de telles composantes à l’éducation n’a pas procuré de bénéfice supplémentaire à une intervention impliquant seulement l’éducation. Globalement, 78% des coureurs ont atteint le critère de succès clinique au suivi 3 mois après la fin de l’intervention. La combinaison du niveau de symptômes et de limitations fonctionnelles, de la force des extenseurs du genou et de l’intégrité du tendon rotulien a montré la meilleure capacité à prédire le succès clinique suite à une intervention mettant l’emphase sur l’éducation chez cette cohorte de coureurs ayant un SFP.
iv
Abstract
Sixty-nine runners with patellofemoral pain (PFP) took part in a baseline assessment during which their level of symptoms and function, lower limb strength, running shoes, running kinematics and kinetics as well as radiological outcomes were evaluated. During the habitual running pattern, the use of footwear showing a greater level of minimalism as indicated by the Minimalist Index was associated with outcomes that have previously been suggested to treat PFP in runners, namely greater step rate, lower foot inclination angle and lower patellofemoral joint kinetics. Running gait modifications, which were linked with decreased patellofemoral joint kinetics, were efficient in immediately decreasing symptoms in a subset of runners. In rearfoot strikers, the most efficient modifications were increasing step rate, forefoot striking and running softer, while non-rearfoot strikers benefited from increasing step rate and forefoot striking. Runners were then assigned to one of three 8-week rehabilitation programs among (1) education on training modifications based on symptoms; (2) an exercise program in addition to the education component; (3) gait retraining in addition to the education component. All programs led to significant improvements in the levels of symptoms and functional limitations. Even though gait retraining and exercises improved their targeted mechanisms, their addition to education did not provide additional benefits. Globally, 78% reached clinical success at the follow-up 3 months after the end of the program. A combination of the level of symptoms and function, knee extensors strength and patellar tendon integrity best predicted clinical success of runners with PFP following an intervention focused on education.
v
Table des matières
RÉSUMÉ ... III ABSTRACT ... IV TABLE DES MATIÈRES ... V LISTE DES TABLEAUX ... IX LISTE DES FIGURES ... X LISTE DES ABRÉVIATIONS ... XI REMERCIEMENTS ... XII AVANT-PROPOS ... XIV
CHAPITRE 1. INTRODUCTION ... 1
1.1 La course à pied ... 2
1.1.1 Une activité aux bienfaits considérables ... 2
1.1.2 Un sport reconnu pour ses impacts ... 3
1.1.3 Prévalence des blessures ... 3
1.2 Le syndrome fémoropatellaire ... 4
1.2.1 Biomécanique fémoropatellaire ... 5
1.2.2 Facteurs prédisposants et déficits ... 6
1.2.3 Interventions en réadaptation pour le syndrome fémoropatellaire ... 22
1.2.4 Limitations des études actuelles ... 33
1.3 Objectifs et hypothèses ... 35
1.3.1 Liens entre chaussures et biomécanique de course ... 36
1.3.2 Effets immédiats de différentes modifications au patron de course ... 36
1.3.3 Comparaison de différentes approches de réadaptation ... 36
1.3.4 Facteurs prédictifs de succès clinique ... 37
CHAPITRE 2. MÉTHODOLOGIE ... 38
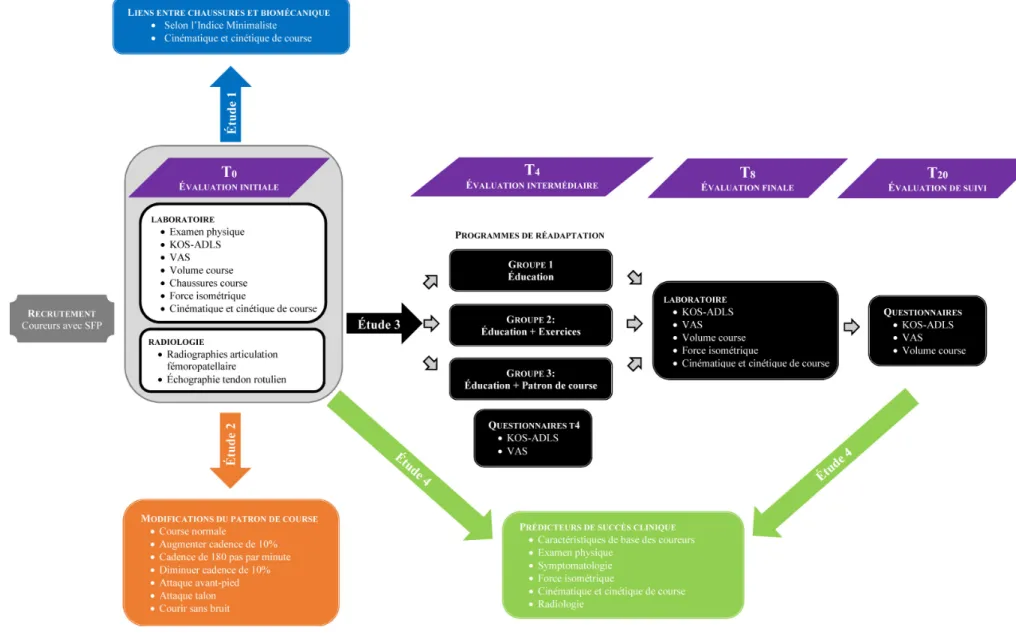
2.1 Population cible et recrutement ... 38
2.1.1 Critères d’inclusion et d’exclusion ... 38
2.1.2 Calcul de taille d’échantillon ... 39
2.2 Devis expérimentaux ... 39
2.3 Procédures d'évaluation des participants ... 43
2.3.1 Examen physique ... 47
2.3.2 Questionnaires ... 50
2.3.3 Évaluation des chaussures de course ... 52
2.3.4 Mesures de force isométrique ... 52
2.3.5 Préparation pour l’analyse du patron de course... 56
2.3.6 Évaluation de la biomécanique de course : patron de course habituel ... 57
2.3.7 Évaluation de la biomécanique de course : modifications au patron de course habituel ... 57
2.3.8 Évaluation en radiologie ... 58
2.4 Patron de course : traitement de signaux et variables d’intérêt ... 59
2.4.1 Couplage des données ... 59
2.4.2 Filtrage des données ... 59
vi
2.4.4 Découpage des données et extraction des variables d’intérêt... 61
2.5 Volet clinique : comparaison de différentes approches de réadaptation ... 65
2.5.1 Randomisation ... 65
2.5.2 Insu ... 66
2.5.3 Programmes de réadaptation ... 66
2.5.4 Mesures de résultats du volet clinique ... 69
2.6 Variables d’intérêt et analyses statistiques ... 70
2.6.1 Liens entre chaussures et biomécanique de course ... 70
2.6.2 Effets immédiats de différentes modifications au patron de course ... 71
2.6.3 Comparaison de différentes approches de réadaptation ... 72
2.6.4 Facteurs prédictifs de succès clinique ... 73
2.7 Articles découlant des différentes études ... 74
CHAPITRE 3. FOOTWEAR CHARACTERISTICS ARE RELATED TO RUNNING MECHANICS IN RUNNERS WITH PATELLOFEMORAL PAIN ... 76
3.1 Résumé ... 77 3.2 Abstract ... 78 3.3 Introduction ... 79 3.4 Methods ... 80 3.5 Results ... 81 3.6 Discussion ... 81 3.7 Conclusion ... 82
CHAPITRE 4. IMMEDIATE EFFECTS OF GAIT MODIFICATIONS IN RUNNERS WITH PATELLOFEMORAL PAIN. ... 86
4.1 Résumé ... 87
4.2 Abstract ... 88
4.3 Introduction ... 89
4.4 Methods ... 90
4.4.1 Population ... 90
4.4.2 Study design and experimental procedures ... 91
4.4.3 Outcome measures and data analysis ... 92
4.4.4 Statistical analyses ... 93
4.5 Results ... 93
4.5.1 Pain level ... 93
4.5.2 PFJ kinetics ... 94
4.5.3 AT kinetics ... 95
4.5.4 Ground reaction forces ... 95
4.5.5 Lower limb sagittal kinematics... 95
4.6 Discussion ... 96
4.7 Conclusion ... 99
4.8Acknowledgements ... 100
CHAPITRE 5. A RANDOMISED CLINICAL TRIAL IN RUNNERS WITH PATELLOFEMORAL PAIN. ... 107
5.1 Résumé ... 108
vii
5.3 Introduction ... 110
5.4 Methods ... 111
5.4.1 Participants ... 111
5.4.2 Study design ... 111
5.4.3 Randomisation and blinding ... 112
5.4.4 Interventions ... 112 5.4.5 Outcomes ... 113 5.4.6 Sample size ... 114 5.4.7 Statistical analyses ... 114 5.5 Results ... 115 5.5.1 Participants ... 115
5.5.2 Symptoms and functional outcomes ... 116
5.5.3 Isometric strength ... 116
5.5.4 Running mechanics ... 116
5.6 Discussion ... 117
5.7 Conclusion ... 119
5.8 Acknowledgements ... 119
5.9 Appendix 5.1 (Exercise program) ... 125
CHAPITRE 6. PREDICTORS OF CLINICAL SUCCESS IN RUNNERS WITH PATELLOFEMORAL PAIN: SECONDARY ANALYSES OF A RANDOMISED CLINICAL TRIAL. ... 129 6.1 Résumé ... 130 6.2 Abstract ... 131 6.3 Introduction ... 132 6.4 Methods ... 133 6.5 Results ... 137 6.6 Discussion ... 138 6.7 Conclusion ... 140 CHAPITRE 7. DISCUSSION ... 145
7.1 Influence des chaussures sur la biomécanique de course ... 145
7.2 Effets immédiats des modifications au patron de course ... 148
7.3 Essai clinique randomisé ... 153
7.4 Règle de prédiction clinique ... 157
CHAPITRE 8. CONCLUSION ... 162
8.1 Retombées cliniques ... 162
8.2 Avenues de recherche découlant de cette thèse de doctorat ... 163
BIBLIOGRAPHIE ... 165
ANNEXES ... 187
Annexe A: Certificat d'éthique ... 187
Annexe B: Feuillets d'information et formulaires de consentement ... 190
Annexe C: Formulaires d'éligibilité ... 196
viii
Annexe E: Questionnaire KOS-ADLS ... 207
Annexe F: Échelles visuelles analogues de douleur ... 210
Annexe G: Indice minimaliste ... 212
Annexe H: Formulaire d’évaluation en radiologie ... 215
Annexe I: Consignes d’éducation fournies aux participants ... 217
Annexe J: Liste de critères CONSORT pour la publication d’essais cliniques (Étude 3) ... 221
ix
Liste des tableaux
CHAPITRE 1Tableau 1.1 : Études ayant évalué l'association entre la force musculaire au membre
inférieur et le SFP ... 11 Tableau 1.2 : Études ayant évalué l'association entre la cinématique de course proximale du membre inférieur et le SFP ... 15 Tableau 1.3 : Études d’intervention réalisées chez des coureurs ayant un SFP ... 29 CHAPITRE 2
Tableau 2.1 : Variables d’intérêt pour les différentes études ... 45 Tableau 2.2 : Diagnostic différentiel du SFP lors de l’évaluation initiale ... 47 CHAPITRE 3
Tableau 3.1 : Baseline characteristics of runners ... 83 Tableau 3.2 : Correlations between running kinematics and kinetics and the Minimalist
Index ... 84 CHAPITRE 4
Tableau 4.1 : Characteristics of runners ... 101 Tableau 4.2 : Mean step rate and pain level across conditions... 102 Tableau 4.3 : Variations in knee and ankle kinetics and vertical ground reaction forces
across conditions ... 103 Tableau 4.4 : Sagittal plane lower limb kinematics at initial contact ... 104 CHAPITRE 5
Tableau 5.1 : Baseline participants’ characteristics... 120 Tableau 5.2 : Treatment effects on symptoms and function outcomes ... 121 Tableau 5.3 : Treatment effects on lower limb isometric strength and running mechanics
... 122 CHAPITRE 6
Tableau 6.1 : Baseline characteristics of runners ... 141 Tableau 6.2 : Predictors included in final model and their ability to predict clinical success
x
Liste des figures
CHAPITRE 1Figure 1.1 : Zones de stimulation tissulaire et enveloppe de fonction ... 9 Figure 1.2 : Force de compression fémoropatellaire pendant la phase d’appui de la course 19 Figure 1.3 : Force de réaction verticale au sol pendant la phase d’appui de la course ... 20 CHAPITRE 2
Figure 2.1 : Schéma expérimental global du projet de doctorat ... 42 Figure 2.2 : Tests de force isométrique pour (A) les extenseurs du genou et (B) les rotateurs externes de la hanche ... 54 Figure 2.3 : Tests de force isométrique pour (A) les abducteurs de la hanche et (B) les
extenseurs de la hanche ... 55 CHAPITRE 3
Figure 3.1 : Correlation between Minimalist Index score and peak patellofemoral joint force during running ... 85 CHAPITRE 4
Figure 4.1 : Percentage of responders to each gait modification... 105 Figure 4.2 : Patellofemoral joint reaction force and Achilles tendon force during the stance
phase of running as well as sagittal plane lower limb kinematics at foot strike across conditions ... 106 CHAPITRE 5
Figure 5.1 : Flow of participants through study ... 123 Figure 5.2 : Mean group scores to KOS-ADLS and VASs ... 124 CHAPITRE 6
xi
Liste des abréviations
AT Achilles tendon / Tendon d’AchillesCIRRIS Centre interdisciplinaire de recherche en réadaptation et intégration sociale CPD Contralateral pelvic drop / Chute controlatérale du bassin
FFS Forefoot strike / Attaque de l’avant-pied FRQ-S Fonds de recherche du Québec - Santé HADD Hip adduction / Adduction de la hanche
HIR Hip internal rotation / Rotation interne de la hanche HS Heel strike / Attaque du talon
ICC Intraclass correlation coefficient / Coefficient de corrélation intraclasse IRDPQ Institut de réadaptation en déficience physique de Québec
IRSC Instituts de recherche en santé du Canada
KOS-ADLS Questionnaire « Activities of daily living scale of the knee outcome survey » OPPQ Ordre professionnel de la physiothérapie du Québec
PFJ Patellofemoral joint / Articulation fémoropatellaire PFP Patellofemoral pain
RFS Rearfoot striker / Attaqueur du talon SFP Syndrome fémoropatellaire
SOFT Run softer / Courir sans bruit
SR+10% Step rate increase by 10% / Augmentation de la cadence de 10% SR-10% Step rate decrease by 10% / Diminution de la cadence de 10% SR180 Step rate of 180 steps per minute / Cadence de 180 pas par minute VAS Visual analog scale / Échelle visuelle analogue
VAS-R Visual analog scale - Pain during running / Échelle visuelle analogue - Douleur pendant la course
VAS-U Visual analog scale - Usual pain / Échelle visuelle analogue - Douleur habituelle
VAS-W Visual analog scale - Worst pain / Échelle visuelle analogue - Pire douleur
VGRF Maximal vertical ground reaction force / Force de réaction maximale du sol VLR Vertical loading rate / Taux d'application de la force d'impact
xii
Remerciements
Bien entendu, ce projet n'aurait pu atteindre son plein potentiel sans la collaboration de nombreuses personnes, dont l'apport considérable de mes directeurs de recherche. Je tiens d’abord à remercier le Dr Jean-Sébastien Roy qui a su me communiquer sa rigueur scientifique et sa capacité de synthèse à travers sa grande disponibilité, son temps de réponse imbattable, ses conseils judicieux et ses encouragements constants. Également, j'aimerais remercier le Dr Laurent Bouyer, qui m'a amené à perfectionner ma compréhension de la locomotion humaine à l'aide de son esprit d'analyse hors pair, ainsi qu'à économiser un nombre d'heures incalculable de par ses talents de programmation. Grâce à eux, mon intérêt pour la recherche n'a fait que croître au cours des cinq dernières années, pendant lesquelles j’ai complété ma maîtrise et mon doctorat en leur compagnie. Cette aventure m’a poussé à poursuivre mon engagement dans le domaine de la recherche en réadaptation et en médecine du sport en entamant un post-doctorat à l’Université de la Colombie-Britannique (UBC), qui traitera de la course à pied chez les personnes souffrant de gonarthrose.
Mes remerciements vont également au Dr Bradford J. McFadyen qui, à titre de collaborateur au projet, m’a guidé dans mon apprentissage sur les données relatives à la biomécanique de course, particulièrement en lien avec la dynamique inverse. Un grand merci à mon ami, collaborateur et mentor M. Blaise Dubois, qui m’a transmis sa passion pour une combinaison optimale de différents volets complémentaires de la physiothérapie : la pratique clinique, la recherche et l’enseignement. Merci aussi à M. Guy St-Vincent pour son aide précieuse lors des collectes de données au laboratoire et lors de l'analyse de la cinématique; au Dr Jean Leblond pour ses connaissances phénoménales en statistiques; aux chercheurs et à mes collègues étudiants du CIRRIS ayant contribué au projet par leur rétroaction; ainsi qu'à Mary-Lee Blanchette, Laurence Éthier, David Laperrière, Sylvie Martin, Josée Picard-Arsenault et Valérie Voyer, mes collègues à la clinique de physiothérapie PCN La Capitale ayant agi à titre de physiothérapeutes dans le cadre de l’essai clinique randomisé.
xiii
Je tiens à remercier Amélie Landry-Aubert pour son soutien pendant toutes ces années, en plus d'avoir accepté d'être mon modèle pour les photos d'exercices, ainsi que ma famille, Monique, Denis et Stéphane, pour leur appui constant.
Enfin, je ne voudrais pas manquer de remercier tous les coureurs ayant participé à ce projet de doctorat, ainsi que les organismes m'ayant accordé leur support soit financier ou logistique, à savoir les Fonds de recherche du Québec-Santé (FRQ-S), les Instituts de recherche en santé du Canada (IRSC), l'Ordre professionnel de la physiothérapie du Québec (OPPQ), le Réseau provincial de recherche en adaptation-réadaptation du Québec (REPAR), la Fondation de physiothérapie du Canada (FPC), l’Académie canadienne de médecine du sport et de l’exercice (ACMSE), Physiothérapie et médecine du sport PCN, La clinique du coureur ainsi que Radiologie Mailloux. Sans le soutien de ces organisations, ce projet de doctorat n’aurait pu atteindre les proportions actuelles.
À toutes les autres personnes ayant contribué de près ou de loin à la réalisation de ce projet, je vous en remercie.
xiv
Avant-Propos
Cet ouvrage, présenté sous forme de thèse avec insertion d'articles scientifiques, représente l'aboutissement de travaux effectués au cours des trois dernières années dans le but d'obtenir mon doctorat en médecine expérimentale. D’abord, une introduction générale explique le rationnel derrière les quatre études incluses dans cette thèse, avant que les détails relatifs à la méthodologie ne soient présentés dans la section subséquente. Suivent ensuite les quatre articles scientifiques rédigés suite à la complétion des analyses. Puis, les résultats des quatre études sont mis en contexte avec la littérature scientifique dans la discussion. Finalement, la conclusion fait état des implications cliniques et des avenues de recherche découlant de ce projet de doctorat.
Je suis l'auteur principal de ces quatre manuscrits, qui représentent le fruit d'un processus d’apprentissage dans lequel j'ai été guidé par les Drs Jean-Sébastien Roy et Laurent Bouyer, respectivement directeur et co-directeur de mes études de doctorat. Le premier article, soumis avec révisions à la revue Gait and Posture le 14 septembre 2016, traite de l’association entre le niveau de minimalisme des chaussures de course et certaines variables clés dans le traitement du SFP chez les coureurs. Le deuxième manuscrit a quant à lui comparé les effets immédiats de différentes modifications au patron de course sur le niveau de symptômes et la biomécanique de course chez cette cohorte de coureurs ayant un SFP. Celui-ci a été soumis pour publication au périodique Clinical Biomechanics le 10 novembre 2016. Le troisième article décrit l’étude centrale à ce projet de doctorat, à savoir un essai clinique randomisé comparant trois différentes approches de réadaptation chez des coureurs ayant un SFP. Cette étude clinique a été soumise avec révisions au British Journal of Sports
Medicine le 15 décembre 2016. Le quatrième et dernier manuscrit traite du développement
d’une règle de prédiction clinique visant à déterminer les caractéristiques de coureurs ayant un SFP les plus susceptibles de bénéficier d’une intervention en réadaptation axée sur l’éducation. Celui-ci sera soumis au périodique Journal of Science & Medicine in Sports au moment où le troisième article sera accepté pour publication.
xv
Dans le cadre de toutes ces études, j'ai effectué la recension des écrits, le recrutement des participants et les collectes de données en laboratoire, ainsi que grandement contribué à l'élaboration des devis de recherche, à l'analyse des données et à la rédaction des articles. Les Drs Jean-Sébastien Roy et Laurent Bouyer ont participé activement à l'élaboration des devis de recherche, à l'analyse des données et à la révision de tous ces manuscrits. Je tiens aussi à souligner l’apport de tous les autres coauteurs : M. Blaise Dubois, qui a participé à l’élaboration du devis, à l’analyse des données et à la rédaction des études 1, 3 et 4; Dr Bradford J. McFadyen, qui a collaboré à l’élaboration du devis, à l’analyse des données et à la rédaction des études 1 et 3; Dr Pierre Frémont, qui a collaboré à l’élaboration du devis, à l’analyse des données et à la rédaction de l’étude 3; Drs Mélanie Brisson et Luc Chau, qui ont analysé les examens radiologiques et collaboré à l’élaboration du devis et à la rédaction de l’étude 4; Drs Lynne Moore et Jean Leblond, qui ont agi à titre de statisticiens pour les études 3 et 4, respectivement, et contribué aux analyses de données et à la rédaction des articles.
1
CHAPITRE 1. INTRODUCTION
L’inactivité physique représente un véritable fléau en santé publique en ce 21e siècle. Selon les statistiques, celle-ci serait responsable d’un plus grand nombre de décès que la cigarette, le diabète et l’obésité combinés.16 En effet, la pratique régulière de l’activité physique représente l’une des façons les plus efficaces de maintenir une santé optimale. Les directives canadiennes actuelles recommandent aux adultes âgés entre 18 et 64 ans de pratiquer hebdomadairement au moins 150 minutes d’activité physique aérobie d’intensité modérée à élevée.228 Selon la littérature scientifique, de telles habitudes de vie auraient le potentiel de réduire les risques non seulement de mort prématurée, mais aussi d’importantes causes de morbidités communes de nos jours (maladies cardiovasculaires, accident vasculaire cérébral, hypertension artérielle, cancer du côlon, cancer du sein, diabète de type 2 et ostéoporose).124,241,268 L’une des manières les plus accessibles d’atteindre ces recommandations, ainsi que de contribuer à l’amélioration des capacités physiques,103 est de pratiquer la course à pied. Au Canada, la course à pied était rapportée comme l’une des activités physiques les plus populaires selon l’enquête nationale de Statistiques Canada effectuée en 2012, avec une proportion estimée à 24,3% des Canadiens et Canadiennes ayant pratiqué ce sport au cours du trimestre précédant le sondage.2 Il est à noter, cependant, que la course à pied soumet le corps humain à des forces impressionnantes, de telle sorte que le taux annuel de blessures chez les coureurs récréatifs peut atteindre 79%.237 Parmi ces blessures, le syndrome fémoropatellaire (SFP) compte parmi les plus fréquentes,224 et peut entraîner des limitations importantes à la participation aux activités sportives comme aux activités quotidiennes,226 sans oublier les coûts importants imposés au système de santé.102 Il est donc primordial que les professionnels de la santé connaissent les approches de traitement les plus efficaces chez les coureurs ayant un SFP. Ainsi, l’objectif global de cette thèse est de contribuer aux connaissances sous-jacentes à la prise en charge optimale du coureur souffrant d’un SFP par les professionnels de la réadaptation, ce afin de permettre à ces adeptes de la course à pied de minimiser leur niveau de symptômes dans la pratique de leur activité physique favorite dans des délais optimaux.
2
1.1 La course à pied
Au cours des dernières années, l’engouement pour la course à pied a atteint de nouveaux sommets. Selon l’organisation « Running USA », plus de 17 millions de coureurs ont complété l’un des 30 300 évènements de course présentés aux États-Unis en 2015, soit une croissance de plus de 350% par rapport à 1990.1 Au Québec seulement, 552 évènements de course sur route ont attiré quelque 240 000 coureurs en 2015, démontrant encore une fois une hausse de la participation (+6% comparativement à 2014).114 La course à pied est probablement le sport le plus accessible à la population, sans regard aux moyens financiers disponibles, ne requérant seulement qu’une paire de chaussures aussi minimale soit-elle. L’âge n’influence en rien la capacité à pratiquer ce sport, qui peut être adapté en fonction des capacités de chacun. De plus, les adeptes ont la possibilité de courir à toute heure du jour, en toutes saisons, peu importe l’endroit, et sans nécessiter de planification à l’avance ou de se plier à un horaire précis comme c’est le cas pour le hockey ou la natation, par exemple. En somme, la course est probablement l’activité physique la moins onéreuse et la plus accessible, tout en offrant le potentiel de fournir des bienfaits importants au niveau de la santé.
1.1.1 Une activité aux bienfaits considérables
La pratique régulière de la course à pied est une manière efficace d’atteindre les recommandations d’activité physique, et ainsi de réduire les risques de développer une maladie cardiovasculaire, un accident vasculaire cérébral ainsi que le cancer du sein ou du côlon.241,268 Un groupe d’études a aussi suggéré que, en comparaison avec une durée similaire de marche, la course induirait une diminution de l’incidence d’autres problèmes de santé comme l’arythmie cardiaque,248 les cataractes 247 et le cancer du rein,245 et même du risque de mortalité suite à un diagnostic de cancer du sein.246 De façon intéressante, la course à pied procure aussi des bienfaits psychologiques tels qu’une amélioration des symptômes de dépression,40 une meilleure qualité de sommeil 117 ainsi que des effets positifs sur la stabilité émotionnelle.222 Le système musculosquelettique n’est pas en reste non plus. Une stimulation répétée des os est reconnue comme une façon de stimuler l’augmentation de leur résistance,23,264 et incidemment de diminuer le risque d’ostéoporose.241 Il semble aussi que les cartilages puissent réagir de façon similaire. En
3
effet, suite à un entraînement de course à pied de 10 semaines, des individus sédentaires ont montré une augmentation significative du contenu en glycosaminoglycans au niveau du cartilage fémorotibial, signe de l’augmentation de sa résistance structurelle à tolérer les impacts répétés.238 De plus, Mosher et al. (2010) ont remarqué que des marathoniens d’expérience présentaient des cartilages fémorotibiaux plus épais que leurs contreparties sédentaires et ce, peu importe s’ils étaient âgés de plus ou moins que 45 ans.151 Finalement, Williams et al. (2013) ont rapporté que la pratique de la course à pied pouvait diminuer de 16% le risque de développer de l’arthrose à la hanche.244 Ce suivi longitudinal d’une durée moyenne de 7,1 ans a aussi montré que les coureurs étaient de 38,5 à 50,4% moins à risque de subir un remplacement total de hanche en comparaison avec des individus sédentaires.244
1.1.2 Un sport reconnu pour ses impacts
Malgré ses nombreux bienfaits sur le système musculosquelettique, la course à pied soumet le corps humain à des forces importantes. En effet, bien que ses effets physiologiques soient comparables à ceux du vélo et de la natation,221 la quantité et la magnitude des impacts au sol distinguent la course à pied des autres sports. De nombreuses études ont montré que la force de réaction verticale du sol pendant la course représente entre 2 et 3 fois le poids du corps.28,127,159,165,231,267 Cependant, les forces estimées au genou sont beaucoup plus importantes. En effet, celles-ci peuvent atteindre entre 8 et 12 fois le poids du corps à l’articulation fémorotibiale.148,194,203 Au niveau de l’articulation fémoropatellaire, Flynn & Soutas-Little (1995) ont estimé la force de compression maximale à 5,6 fois le poids du corps pendant la course à vitesse confortable,78 alors que Roos et al. (2012) ont rapporté des valeurs maximales de 4,5 fois le poids du corps en courant à 10,8 km/h.195 En considérant que le coureur moyen soumet chacun de ses membres inférieurs à environ 80 impacts par minute,5,56,93 il devient évident que l’accumulation de charges joue un rôle primordial dans le développement des blessures en course à pied.93,109,110
1.1.3 Prévalence des blessures
En 2007, une revue systématique publiée par Van Gent et al. a répertorié qu’entre 19,4 et 79,3% des coureurs développent une blessure chaque année, soit une moyenne d’environ un coureur sur deux.237 La cause principale de cette grande variation entre les études peut être attribuée à la définition jusque-là floue et non-standardisée d’une blessure de course.237 Ce
4
n’est seulement qu’en 2015 qu’un consensus d’experts mené par Yamato et al., auquel le candidat au doctorat a contribué, s’est entendu sur la définition suivante d’une blessure de course : « Douleur musculosquelettique aux membres inférieurs subie à la course (entraînement ou compétition) entraînant une restriction ou un arrêt de la course (distance, vitesse, durée, fréquence) pendant au moins 7 jours ou 3 entraînements consécutifs, ou amenant le coureur à consulter un médecin ou un autre professionnel de la santé ».266 Les études sont unanimes, cependant, à propos du fait que le genou est la partie du corps la plus souvent affectée chez les adeptes de course à pied. En 1991, un groupe de chercheurs basé à Vancouver a publié une étude rétrospective épidémiologique compilant des données sur 4173 coureurs ayant consulté dans une clinique de médecine sportive sur une période de 4 ans.139 Leurs données indiquent qu’une proportion de 49% des diagnostics concernait l’articulation du genou chez le sous-groupe de coureurs récréatifs (n=3702).139 En 2002, Taunton et al. ont publié une étude rétrospective épidémiologique rapportant les diagnostics et circonstances de plus de 2000 blessures de course.224 Dans leur échantillon, le genou dominait largement l’incidence des blessures avec 42,1% des consultations, contre 16,9% pour le pied et la cheville, 12,8% pour la jambe et 10,9% pour la hanche et le bassin.224 L’année suivante, le même groupe de chercheurs a récidivé avec une étude prospective effectuée sur un groupe de 844 coureurs s’entraînant pendant 13 semaines en vue d’une course de 10 km.223 Un total de 83 coureurs (9,8%) ont développé une blessure au genou pendant ces 13 semaines, ce qui représentait 33,3% des blessures répertoriées pendant l’étude.223
1.2 Le syndrome fémoropatellaire
Les blessures au genou en course à pied étant majoritairement de nature non-traumatique, très peu d’entorses ligamentaires et de blessures méniscales y sont répertoriées,139,224 contrairement aux sports impliquant des changements de direction, des contacts avec d’autres joueurs et des situations imprévisibles.73,220 Le syndrome fémoropatellaire (SFP), défini par « une douleur au pourtour et/ou en postérieur de la patella aggravée par au moins une activité soumettant l’articulation fémoropatellaire à des charges en position debout avec le genou fléchi »,44 n’est pas surnommé le « genou du coureur » pour rien. En effet, de tels symptômes caractérisent le diagnostic le plus fréquent chez les cohortes enrôlées dans
5
un programme de course. Sur les 4173 blessures répertoriées par MacIntyre et al (1991), le SFP était sans conteste la blessure la plus répandue avec une proportion atteignant 29,6% chez les femmes et 24,3% chez les hommes.139 Dans l’échantillon de Taunton et al. (2002), cette proportion se situait à 19,2% chez les femmes et à 13,3% chez les hommes.224 De telles statistiques soulignent l’importance de déterminer les stratégies de réadaptation les plus efficaces chez les coureurs ayant un SFP, et de bien identifier les facteurs explicatifs du succès clinique.
Bien que l'origine exacte de la douleur soit méconnue, plusieurs hypothèses ont été avancées dans la littérature. Le cartilage rétropatellaire étant aneural, il lui est impossible de produire des influx nociceptifs.61 La douleur proviendrait donc potentiellement de l'os sous-chondral,86,169 de la membrane synoviale,61 des rétinaculum médial et latéral 84,85 ou d'un abutement du coussinet adipeux infrapatellaire.230 Certains auteurs ont aussi mis de l’avant une potentielle contribution d’une hypertension patellaire intraosseuse chez des cas ne répondant pas aux traitements conservateurs, pour qui une intervention chirurgicale pourrait être indiquée.149,205 Comme l’indique sa définition, le SFP entraîne des douleurs unilatérales ou bilatérales lors d'activités de mise en charge où une flexion du genou est nécessaire, ce qui entraine la majorité du temps des limitations fonctionnelles secondaires. Par exemple, les individus ayant un SFP rapportent souvent une difficulté à monter et descendre des escaliers, à adopter des positions à genoux et accroupie ainsi qu'à courir ou à marcher sur de longues distances.43 Le SFP est souvent perçu comme un diagnostic d’exclusion étant donné la méconnaissance de l’origine des symptômes. Un ensemble de symptômes et de signes cliniques est donc classiquement considéré afin de caractériser la présentation du SFP. Une démarche de diagnostic différentiel rigoureuse permettra d’exclure les autres blessures potentielles, comme la tendinopathie rotulienne, le syndrome de coussinet adipeux et la lésion méniscale, par exemple, et d’identifier le SFP de façon plus précise. Les éléments utilisés dans une telle démarche seront exposés dans la section 2.3.1.
1.2.1 Biomécanique fémoropatellaire
L’articulation fémoropatellaire représente le point central du membre inférieur, et est soumise à des forces compressives impressionnantes pendant les activités de mise en
6
charge.78,195,229 Les forces appliquées dépendent largement de l’angle de flexion au genou. En effet, la marche induirait des forces estimées à 1 fois le poids du corps, alors que celles-ci atteindraient 2,8 fois le poids du corps en montant des escaliers et jusqu’à 3,2 fois le poids du corps en position accroupie avec une flexion du genou d’environ 90°.229 Une telle gradation est majoritairement due à la contraction accrue du muscle quadriceps combinée à l'effet de poulie engendré par la patella en position de flexion. Une portion maximale de 30% de la surface postérieure de la patella encaisse cette importante compression appliquée par le muscle quadriceps et son tendon patellaire entre 60° et 90° de flexion du genou. Le pôle supérieur de la patella entre en contact avec le sillon fémoral lorsque la flexion atteint 135°, alors que son pôle inférieur subit la compression lorsque la flexion se rapproche de 20°.156 Le fait de diminuer la surface de contact articulaire provoque ainsi une augmentation du stress articulaire en concentrant la pression à certains points.180 La configuration anatomique et les forces impressionnantes à laquelle l’articulation fémoropatellaire est soumise expliquent assurément que la patella soit recouverte d’un cartilage d’une épaisseur de 4 à 5 mm, soit le cartilage le plus épais du corps humain.141,156 En présence d’une articulation symptomatique, il devient évident que de telles activités provoqueront une augmentation des douleurs et des limitations dans les activités de la vie quotidienne.180
1.2.2 Facteurs prédisposants et déficits
Avec une incidence aussi élevée, il va sans dire que de nombreuses études ont tenté d’identifier les facteurs prédisposants au SFP chez les coureurs, et de préciser les déficits présents chez cette population. Bien que la littérature actuelle ne fasse pas consensus quant aux facteurs de risque menant au développement du SFP, certains grands concepts semblent s’en dégager. En effet, un regroupement de chercheurs et cliniciens émettant des recommandations relatives à la prévention et au traitement du SFP ont d’abord classifié les facteurs de risque et les déficits selon trois grandes catégories : les facteurs proximaux, locaux et distaux.50 Bien qu’une telle classification ait été suggérée suite aux trois premières rencontres du groupe, et rapportée dans les articles publiés suite à ces rencontres,50,181,263 le regroupement (dont le candidat au doctorat fait maintenant partie) a récemment abandonné cette structure,44,45 jugeant qu’elle n’accordait pas assez
7
d’importance à la personne dans sa globalité. Il est à noter que peu d’études prospectives de bonne qualité ont été menées, ce qui fait en sorte que de nombreuses études à devis transversal considèrent (potentiellement à tort) les déficits notés chez les coureurs ayant un SFP comme étant la cause du problème.185 La présente section a pour but de dresser un portrait actuel de la littérature scientifique sur les facteurs de risque de développer un SFP, et sur les déficits rencontrés chez ces individus. L’emphase sera évidemment mise sur les populations de coureurs.
1.2.2.1 Surcharge mécanique à l’articulation fémoropatellaire
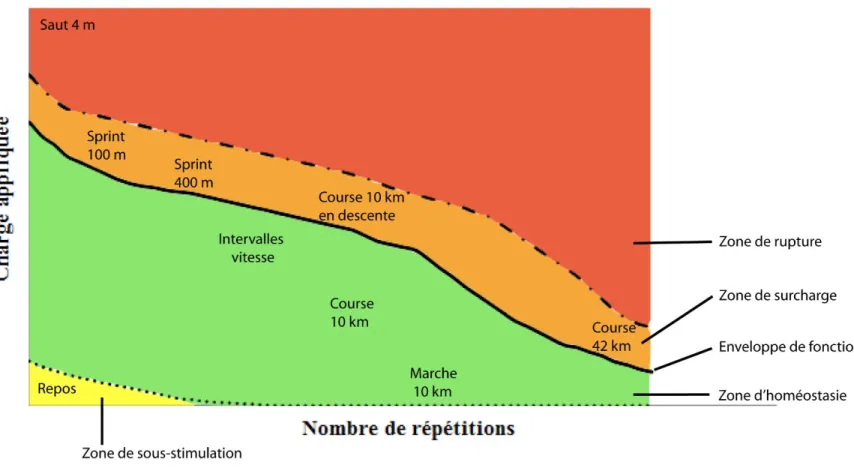
Étant donné les charges importantes auxquelles le corps est soumis pendant la pratique de la course à pied, les erreurs d'entraînement menant à une surcharge mécanique expliqueraient au-delà de 60% des blessures en course à pied.110,116,138 Certains auteurs ont rapporté que les blessures non-traumatiques induites par la course à pied impliqueraient nécessairement des changements récents dans l'entraînement, qui pourraient prendre différentes formes.109,110,157,158 Spécifiquement pour le SFP, on peut penser qu’une augmentation globale de la vitesse, l’ajout de minutes à vitesse accélérée dans l’entraînement (intervalles de vitesse), une augmentation de kilométrage hebdomadaire ou l’ajout récent d’entraînements en pente descendante ou impliquant des escaliers pourraient causer une augmentation du stress articulaire ponctuel et cumulé.91,92 Si le total des charges appliquées surpasse la tolérance maximale de l’articulation, aussi appelée l’enveloppe de fonction,60,61 l’état d’homéostasie pourrait être troublé (Figure 1.1). Un tel processus déclencherait donc le début d’un état pathologique à l’articulation fémoropatellaire. Ainsi, l’une des hypothèses les plus plausibles d’apparition aiguë du SFP chez les coureurs résiderait dans la surcharge de l’articulation, qui causerait de l’hypertension osseuse intrapatellaire par accumulation d’œdème sous-chondral rétropatellaire.106 La présence d’une telle hypertension serait, du moins en partie, responsable des symptômes de SFP chez les coureurs ressentant une douleur rétropatellaire. Au moyen d’imageries par résonance magnétique, Ho et al. (2014) ont comparé la proportion de contenu aqueux rétropatellaire (indicateur d’œdème sous-chondral rétropatellaire) de 10 coureuses ayant un SFP depuis environ 5 ans (âge moyen = 25 ans) à celui de 10 coureuses asymptomatiques.105 Leurs résultats indiquent que les coureuses symptomatiques montraient un contenu aqueux
8
significativement plus élevé que les non-coureuses (15,4 ± 3,5% vs. 10,3 ± 2,1%;
P=0,001).105 Immédiatement après avoir couru pendant 40 minutes, l’équipe de recherche a soumis les participantes ayant un SFP à un deuxième examen de résonance magnétique,106 qui a démontré une augmentation significative du contenu aqueux rétropatellaire (16,8 ± 3,6% post; 15,4 ± 3,5 pré; P < 0,001) tout comme du niveau de douleur sur une échelle visuelle analogue (46,6 ± 20,1 mm post; 1,1 ± 2,4 mm pré; P < 0,001) par rapport à leur niveau de base. Un troisième examen d’imagerie 48 heures après la course chez ces coureuses symptomatiques a révélé que le niveau de douleur (8,3 ± 14,6 mm) et la proportion de contenu aqueux rétropatellaire (15,4 ± 4,0%) avaient tous les deux diminué, pour se situer à des valeurs comparables à celles collectées avant la course.106 De tels résultats suggèrent donc que l’application de charges compressives à l’articulation fémoropatellaire est associée à une augmentation de l’œdème rétropatellaire ainsi qu’à une augmentation des symptômes chez une cohorte de coureuses ayant un SFP. La surcharge mécanique pourrait donc expliquer une importante proportion de la physiopathologie du SFP, ou à tout le moins expliquer la persistance des symptômes chez cette population.
9
Figure 1 : Zones de stimulation tissulaire et enveloppe de fonction
Figure 1.1 : Zones correspondant au stress mécanique appliqué sur les tissus. L’application de stimuli à l'intérieur de la zone d'homéostasie, en-deçà de l’enveloppe de fonction, contribuera à solidifier les structures musculosquelettiques. Une période prolongée dans la zone de sous-stimulation causera une diminution de la tolérance des tissus, alors que des charges au-delà de l'enveloppe de fonction entraîneront le développement de processus pathologiques. (Adapté de Dye SF, 200561)
10 1.2.2.2 Déficiences musculaires
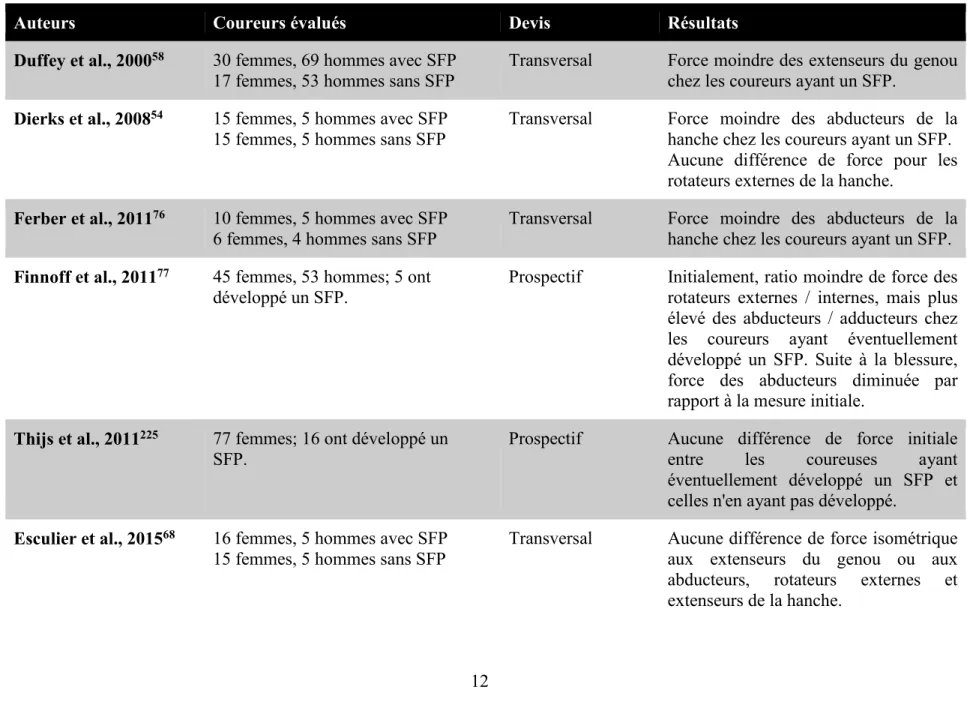
Une panoplie d’études a mis en évidence des faiblesses musculaires chez des individus souffrant d’un SFP, qu’ils soient coureurs ou non. En comparaison avec des sujets sains, ceux-ci montreraient des déficiences au niveau des extenseurs du genou ainsi que des abducteurs, rotateurs externes et extenseurs de la hanche.19,20,34,112,140,152,192,217,249 Récemment, deux revues systématiques de la littérature ont souligné ce concept.185,232 D’abord, Van Cant et al. (2014) ont synthétisé les études à devis transversal comparant des femmes avec et sans SFP (10 études incluses dans la revue systématique), pour en arriver à la conclusion que les femmes ayant un SFP présentent des déficiences de force isométrique généralisés à la hanche, à l’exception des adducteurs et des rotateurs internes.232 En ce qui concerne l’endurance musculaire, cependant, des résultats contradictoires entre les études répertoriées ne permettent pas d’identifier des déficiences de façon claire. Puis, une seconde revue systématique a quant à elle inclut les études à devis prospectif et celles à devis transversal ayant évalué l’association entre la force musculaire à la hanche et le SFP, la majorité d’entre elles ayant été réalisées chez des non-coureurs.185 La conclusion issue de la méta-analyse de Rathleff et al. (2014) va dans le même sens que celle de Van Cant et al. (2014), à savoir que les individus ayant un SFP démontrent bel et bien des déficiences de force isométrique au niveau de la hanche, en particulier aux abducteurs (11 études), rotateurs externes (6 études) et extenseurs de la hanche (3 études). Quant à la force isocinétique, il semble que des faiblesses soient constatées aux abducteurs (2 études) et aux rotateurs externes (2 études) de façon excentrique, mais pas en concentrique. Cependant, aucune déficience de force isocinétique n’a été rapportée aux muscles extenseurs de la hanche. De façon intéressante, en comparant les études transversales aux études prospectives, Rathleff et al. (2014) émettent l’hypothèse que de telles faiblesses représenteraient potentiellement une conséquence plutôt qu'une cause du SFP.185 En effet, les trois études prospectives incluses dans leur revue ne permettent pas de conclure quant à l’implication de la force musculaire comme facteur de risque de développer un SFP.21,77,225 Depuis la publication de ces deux revues de littérature, trois nouvelles études prospectives chez des cohortes de sportifs ont été effectuées.101,135,183 Une de ces études, effectuée chez 255 jeunes joueuses de basketball, a même révélé que les 38 joueuses ayant développé un SFP pendant la saison suivant les tests de force musculaire montraient en fait une force
11
supérieure des abducteurs de la hanche en comparaison avec celles n’ayant pas développé de SFP.101 Spécifiquement chez les coureurs, le portrait global de la littérature actuelle ne permet pas de déterminer de façon claire l’implication de la force musculaire dans le développement du SFP, comme le résume le Tableau 1.1. Cependant, il semble que l’hypothèse émise par Rathleff et al. (2014), stipulant que la faiblesse pourrait être le résultat d’inhibitions musculaires secondaires au processus de douleur,185 s’avère plausible aussi chez les coureurs. Trois études à devis transversal sur quatre rapportent que les coureurs ayant un SFP présentent des déficiences de force musculaire en comparaison avec des coureurs asymptomatiques.54,58,76 En contrepartie, les études prospectives montrent très peu de différences statistiquement et cliniquement significatives entre les coureurs développant éventuellement ou non un SFP. Une étude de Finnoff et al. (2011) rapporte que, bien que les coureurs ayant développé un SFP montraient initialement une force des abducteurs de la hanche supérieure à ceux n’en ayant pas développé, ceux-ci présentaient une diminution de force suite à l’apparition de la douleur.77 Ramskov et al. (2015) suggèrent qu’une diminution de force excentrique des abducteurs de la hanche pourrait représenter un facteur de risque de développer un SFP, mais seulement pendant les cinquante premiers kilomètres d’un programme de course.183 Finalement, Luedke et al. (2015) mentionnent que des faiblesses au niveau des abducteurs de la hanche, ainsi que des fléchisseurs et extenseurs du genou pourraient favoriser l’apparition du SFP chez les coureurs.135 Par contre, les résultats de cette dernière étude doivent être considérés avec prudence, étant donné que seulement trois coureurs ont développé un SFP dans cette cohorte.
Tableau 1.0.1 : Études ayant évalué l'association entre la force musculaire au membre inférieur et le SFP
12
Tableau 1.1 : Résumé des études ayant évalué de façon transversale ou prospective l'association entre la force musculaire au membre inférieur et le SFP spécifiquement chez des coureurs.
Auteurs Coureurs évalués Devis Résultats
Duffey et al., 200058 30 femmes, 69 hommes avec SFP
17 femmes, 53 hommes sans SFP
Transversal Force moindre des extenseurs du genou chez les coureurs ayant un SFP.
Dierks et al., 200854 15 femmes, 5 hommes avec SFP
15 femmes, 5 hommes sans SFP
Transversal Force moindre des abducteurs de la hanche chez les coureurs ayant un SFP. Aucune différence de force pour les rotateurs externes de la hanche.
Ferber et al., 201176 10 femmes, 5 hommes avec SFP
6 femmes, 4 hommes sans SFP
Transversal Force moindre des abducteurs de la hanche chez les coureurs ayant un SFP. Finnoff et al., 201177 45 femmes, 53 hommes; 5 ont
développé un SFP.
Prospectif Initialement, ratio moindre de force des rotateurs externes / internes, mais plus élevé des abducteurs / adducteurs chez les coureurs ayant éventuellement développé un SFP. Suite à la blessure, force des abducteurs diminuée par rapport à la mesure initiale.
Thijs et al., 2011225 77 femmes; 16 ont développé un
SFP.
Prospectif Aucune différence de force initiale
entre les coureuses ayant
éventuellement développé un SFP et celles n'en ayant pas développé.
Esculier et al., 201568 16 femmes, 5 hommes avec SFP
15 femmes, 5 hommes sans SFP
Transversal Aucune différence de force isométrique aux extenseurs du genou ou aux abducteurs, rotateurs externes et extenseurs de la hanche.
13 Ramskov et al., 2015183 308 femmes, 321 hommes; 24 ont
développé un SFP
Prospectif Les coureurs démontrant une force excentrique moindre des abducteurs de la hanche étaient plus à risque de développer un SFP pendant les 50 premiers kilomètres d’un programme de course pour débutants.
Luedke et al., 2015135 47 filles, 21 garçons étudiants au
secondaire; 3 ont développé un SFP
Prospectif Les coureurs dans les tiers inférieurs pour la force des abducteurs de la hanche et des extenseurs et fléchisseurs du genou ont montré une incidence plus élevée de SFP.
14 1.2.2.3 Biomécanique de course
Une multitude d’études ont exploré l’association entre le SFP et la biomécanique de course. Tel que mentionné précédemment, l’étude des facteurs biomécaniques en lien avec le SFP s’est historiquement orientée en fonction de trois axes majeurs de recherche : les facteurs proximaux, locaux et distaux.50,181,263 Selon la littérature spécifique aux coureurs, ces trois facteurs ont pu être regroupés ici sous trois thèmes étroitement reliés, soit (A) la cinématique proximale du membre inférieur (hanche et bassin); (B) les forces compressives appliquées à l’articulation fémoropatellaire pendant la phase d’appui de la course (ainsi que les variables affectant directement ces forces); (C) la cinématique distale du membre inférieur (pied et cheville).
A) Cinématique proximale du membre inférieur
L’une des premières études ayant montré la pertinence du contrôle de la hanche en lien avec le SFP a utilisé une méthode dynamique d’imagerie par résonance magnétique en station debout.216 De par sa proximité avec la tubérosité tibiale et secondairement au tendon rotulien s’y rattachant, la patella est guidée dans le plan transverse majoritairement par la position et les mouvements du tibia. Souza et al. (2010) ont ainsi démontré qu’en présence de rotation interne fémorale pendant la mise en charge (avec un tibia fixe), le changement de position du sillon fémoral simulait un léger glissement latéral de la patella.216 Un tel mouvement secondaire à un manque de contrôle dynamique causerait une augmentation de la pression sur la facette latérale de la patella et le versant latéral du sillon fémoral, augmentant ainsi le stress sur la portion latérale de l’articulation fémoropatellaire.216 Dans un projet connexe, Souza et al. (2009) ont suggéré que des sportifs récréatifs ayant un SFP montraient une rotation interne plus importante que des sujets contrôles pendant la phase d’appui de la course.217 Depuis, plusieurs études ont exploré les facteurs de risque et les déficits présents à la région proximale du membre inférieur chez les coureurs ayant un SFP.155 Cependant, de façon similaire à la littérature explorant les liens entre le SFP et la force musculaire, la majorité des études ont utilisé des devis transversaux. Celles-ci ont démontré que les coureurs ayant un SFP peuvent présenter des patrons moteurs différents de coureurs asymptomatiques lors de la phase d’appui, en l’occurrence une augmentation d’adduction de la hanche (HADD), de rotation interne de la hanche (HIR) et de chute
15
controlatérale du bassin (CPD). Le Tableau 1.2 présente une synthèse de ces études. À ce jour, seulement une étude à devis prospectif a été publiée sur le sujet. En effet, Noehren et al. (2013) ont évalué la cinématique de course chez une cohorte de 400 coureuses, avant de répertorier les blessures pendant les deux années subséquentes.160 Selon les résultats de cette étude, seulement 15 cas de SFP ont été répertoriés. Les auteurs ont rapporté que les coureuses ayant développé un SFP présentaient au départ des angles maximaux plus importants en HADD pendant la phase d’appui de la course, sans toutefois présenter de différence en HIR par rapport aux coureuses n’ayant pas développé de SFP.160 Il est à noter que la validité interne de cette étude est plutôt discutable, en particulier en ce qui a trait à la rigueur du suivi et des variables d’entraînement observées, au processus d’appariement des coureuses pour les analyses statistiques et à l’utilisation de chaussures standardisées (ne reproduisant pas les conditions habituelles d’entraînement des coureuses) pendant l’évaluation initiale. En bref, de façon similaire aux études sur la force musculaire, il semble que les coureurs symptomatiques présentent des déficits au niveau des patrons de mouvement proximaux pendant la course. Cependant, sur la base d’une seule étude prospective comportant un important risque de biais, il est présentement impossible de déterminer si de tels déficits notés chez les coureurs ayant un SFP sont réellement en cause ou plutôt en conséquence de la douleur.
Tableau 1.0.2 : Études ayant évalué l'association entre la cinématique de course proximale du membre inférieur et le SFP
16
Tableau 1.2 : Résumé des études ayant évalué l'association entre la cinématique de course proximale du membre inférieur et le SFP spécifiquement chez des coureurs.
Auteurs Coureurs évalués Devis Résultats
Ferber et al., 201176 10 femmes, 5 hommes avec SFP 6 femmes, 4 hommes sans SFP
Transversal Aucune différence d'angle maximal de HADD entre les groupes de coureurs.
Dierks et al., 201153 15 femmes avec SFP 15 femmes sans SFP
Transversal Angles maximaux moindres en HADD chez les coureurs ayant un SFP. Vélocité angulaire moindre en HADD et HIR chez les coureurs ayant un SFP. Noehren et al., 2012a161 16 femmes avec SFP
16 femmes sans SFP
Transversal Angles maximaux de HADD et HIR
significativement plus élevés chez les coureuses ayant un SFP. Aucune différence de CPD. Noehren et al., 2012b162 15 femmes avec SFP
15 femmes sans SFP
Transversal Angles maximaux de HADD et HIR
significativement plus élevés chez les coureuses ayant un SFP. Aucune différence entre le début et la fin d'une course de 30 minutes.
Willy et al., 2012258 18 hommes sans SFP 18 hommes avec SFP 18 femmes avec SFP
Transversal Angle maximal de HADD plus élevé chez les femmes ayant un SFP que chez les hommes ayant un SFP. Angle maximal de CPD plus élevé chez les hommes ayant un SFP que les hommes sans SFP. Aucune différence d'angle maximal de HIR. Noehren et al., 2013160 15 femmes ayant développé un SFP
15 femmes non-blessées
Échantillon total de 400 femmes
Prospectif Les femmes ayant développé un SFP avaient un angle maximal de HADD plus élevé au départ. Aucune différence de HIR.
Esculier et al., 201568 16 femmes, 5 hommes avec SFP 15 femmes, 5 hommes sans SFP
Transversal Angle en HADD plus important en deuxième moitié de phase d’appui chez les coureurs ayant un SFP (particulièrement les femmes et les attaqueurs du talon). Aucune différence au niveau de HIR ou CPD.
17
B) Forces compressives appliquées à l’articulation fémoropatellaire
Différents modèles musculosquelettiques sont utilisés en laboratoire afin de dresser un portrait des forces articulaires au membre inférieur pendant la marche et la course.143,203 À partir des données cinématiques et d’une mesure des forces externes, comme la force de réaction du sol,262 le processus de dynamique inverse permet d’estimer les différentes forces exercées aux articulations fémorotibiale et fémoropatellaire. Selon la complexité du modèle,144 les valeurs obtenues peuvent être relativement précises par rapport à la réalité.80 Selon les études ayant utilisé la dynamique inverse, les forces compressives fémoropatellaires peuvent être modulées en fonction de plusieurs facteurs pendant la course. Par exemple, la vitesse de course et l’environnement du test peuvent affecter les valeurs estimées. Roos et al. (2002) ont rapporté une force fémoropatellaire maximale de 4,5 fois le poids du corps pendant la course à 3 m/s (10,8 km/h) dans un corridor de 7 mètres,195 alors que Willson et al. (2015) mentionnent une force maximale de 3,8 fois le poids du corps pendant la course à 2,8 m/s (10,1 km/h) sur un tapis roulant.251
Bien que le fait de courir plus rapidement augmente les forces ponctuelles appliquées au genou,175,176 il semble que d’autres facteurs puissent influencer la cinétique fémoropatellaire, dont le patron de course. Une des caractéristiques ayant reçu beaucoup d’attention au cours des dernières années est la cadence du pas de course, exprimée en nombre de pas par minute. Malgré que la cadence ait intéressé certains groupes de recherche au cours des années 1980 et 1990,27-29,93 la pertinence de cette variable cinématique sur les forces appliquées au genou a été démontrée par une multitude d’études parues au cours de la présente décennie. En effet, Heiderscheit et al. ont publié en 2011 un article qui a relancé l’intérêt pour la cadence,100 et stimulé la réalisation d’études explorant spécifiquement son influence sur la cinétique fémoropatellaire. Chez des cohortes de coureurs asymptomatiques, le fait d’augmenter la cadence de 5-10% (tout en maintenant la même vitesse de course) diminuerait le moment interne des extenseurs du genou suite au contact initial du pied au sol,8,100,133,251 et par le fait même les forces compressives appliquées à l’articulation fémoropatellaire (Figure 1.2).251,252 Malgré l’augmentation du nombre de pas pour couvrir une distance donnée, il s’avère que les forces cumulées sont aussi réduites, soit par 9-12% pour une augmentation de 10% de la cadence.251 Certains
18
auteurs ont aussi popularisé la croyance qu’il existerait une cadence « idéale », soit de 180 pas par minute.57,193 Selon cette philosophie abondamment véhiculée chez les coureurs récréatifs, le fait de maintenir une telle cadence permettrait de réduire l’incidence des blessures et d’optimiser les performances.57,193 À ce jour, cependant, aucune étude n’a évalué les effets d’une cadence à 180 pas par minute sur les symptômes de coureurs ayant un SFP. Il est à noter qu’une étude prospective a récemment rapporté que le risque de développer un SFP chez une cohorte de coureurs de cross-country d’âge secondaire n’était pas relié à la cadence du pas de course.134 Malgré tout, l’influence de la vitesse de course et de la cadence sur la cinétique fémoropatellaire est considérable, et celles-ci représentent donc potentiellement des variables à cibler dans un objectif thérapeutique chez les coureurs souffrant d’un SFP pour qui une réduction des forces est souhaitée.
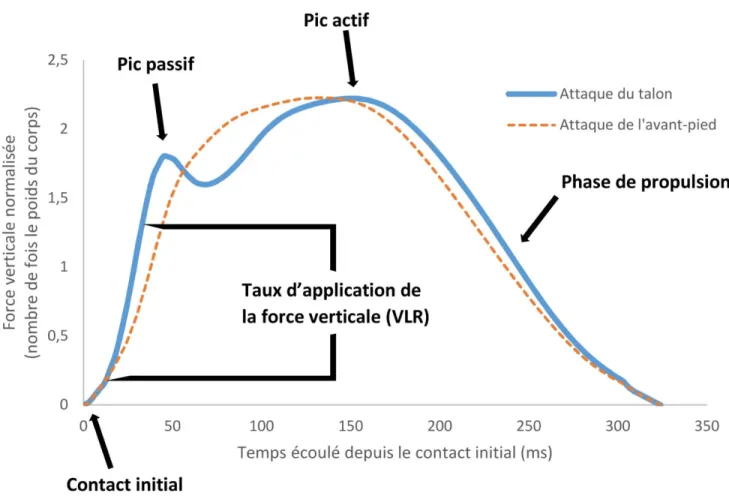
Finalement, les charges appliquées au membre inférieur dans son ensemble ont été reliées à la force verticale appliquée au sol pendant la phase d’appui de la course. Plus spécifiquement, il semblerait que son taux d’application (vertical loading rate, VLR) soit la variable la plus intimement liée aux blessures (Figure 1.3).46,47,235,267 Bien qu’aucune étude n’ait explicitement identifié l’association entre un VLR augmenté et des forces plus importantes à l’articulation fémoropatellaire, des valeurs supérieures de moments articulaires des extenseurs du genou y ont été reliées.100 De plus, une étude de Davis et al. (2010) a suggéré que des coureuses ayant un historique de SFP présentaient des valeurs supérieures de VLR par rapport à des coureuses sans historique de SFP.49 Chez des coureurs asymptomatiques, la consigne de courir « sans bruit » peut être utilisée afin de réduire le VLR 41,177 et l’accélération tibiale lors du contact initial.46,47 Phan et al. (2016) ont récemment montré le lien direct entre la réduction du bruit produit par l’impact et une diminution des valeurs de VLR enregistrées sur un tapis instrumenté.177 Cliniquement, il est donc envisageable qu’une telle consigne permette de diminuer la cinétique fémoropatellaire, et pourrait représenter une visée thérapeutique pertinente chez des coureurs ayant un SFP.
19
Figure 2 : Force de compression fémoropatellaire pendant la phase d’appui de la course
Figure 1.2 : Force de compression fémoropatellaire pendant la phase d’appui de la course. La courbe verte illustre la force typique produite pendant une attaque du talon; la courbe pointillée bleue illustre la réduction de force lorsque la cadence est augmentée de 10%.
20
Figure 3 : Force de réaction verticale au sol pendant la phase d’appui de la course
Figure 1.3 : Force de réaction verticale au sol pendant la phase d’appui de la course. La courbe bleue illustre le pic passif typique de l’attaque du talon; la courbe orangée illustre l’absence de pic passif avec une attaque de l’avant-pied.
21 C) Cinématique distale du membre inférieur
Lorsqu’il est question de cinématique distale pertinente au syndrome fémoropatellaire, les deux principaux aspects ayant potentiellement le plus d’influence sur la cinétique fémoropatellaire sont la pose du pied au sol et le type de chaussures de course. La pose du pied au sol a traditionnellement été divisée en trois catégories (talon, mi-pied, avant-pied),6,48 bien que certains auteurs aient plutôt suggéré de les regrouper en seulement 2 catégories (talon, non-talon).68,122 En effet, des profils relativement similaires au niveau des forces d’impact (habituellement sans le pic passif illustré à la Figure 1.3) portent à croire que la modulation des forces au genou est presque équivalente entre les attaques de l’avant-pied et mi-l’avant-pied.6 Chez des coureurs asymptomatiques, les forces appliquées au genou sont significativement moindres lorsqu’une attaque non-talon est employée.127,129,154,210 Une étude de Willson et al. (2015) suggère que l’attaque de l’avant-pied génère une force maximale fémoropatellaire entre 10 et 13% moindre que l’attaque du talon.251 Cependant, il est à noter que la magnitude de l’attaque du talon, définie par l’angle d’inclinaison du pied lors de l’attaque au sol influence les forces d’impact au sol147 et, fort probablement, les forces fémoropatellaires. Ainsi, bien que la classification en 2 ou 3 catégories soit plus appropriée en clinique, une gradation selon l’angle d’inclinaison du pied serait probablement plus juste du point de vue de la recherche afin de refléter le continuum entre l’attaque du talon avec un angle d’inclinaison important et l’attaque de l’avant-pied avec un angle d’inclinaison important.147,172
Les chaussures de course sont reconnues comme ayant des effets significatifs sur la pose du pied au sol. Il semblerait que le fait de porter des chaussures absorbantes favorise un plus grand degré d’inclinaison du pied lors du contact initial,108,211 conjointement à une diminution globale des comportements de modération d’impact provoqués par la réduction des sensations plantaires pendant la course à pied.190,191 Une récente étude de Sinclair et al. (2016) a même montré une gradation des forces maximales fémoropatellaires pendant la phase d’appui en fonction de l’épaisseur de la semelle.212 Chez leur cohorte de 20 coureurs asymptomatiques, les forces au genou augmentaient significativement en fonction de l’épaisseur de la semelle des chaussures portées.212 Selon une revue systématique de la littérature publiée par Hall et al. en 2013, il y aurait un niveau de preuves modéré que la
22
course pieds nus favoriserait une flexion plantaire plus importante à l’attaque du pied au sol en comparaison avec la course avec des chaussures.90 L’intérêt marqué pour les chaussures minimalistes au cours des dernières années a aussi stimulé la recherche sur leurs effets au niveau de la biomécanique de course. En 2015, Squadrone et al. ont comparé les effets de 7 différents modèles de chaussures minimalistes et maximalistes sur la biomécanique de 14 coureurs.219 Leurs résultats suggèrent que les caractéristiques des chaussures telles que l’absorption, le poids, la flexibilité et le dénivelé influencent le patron de course de façon significative. Ceux-ci suggèrent aussi une certaine gradation des effets selon les caractéristiques des chaussures.219
Récemment, notre équipe de recherche a mené une étude de type Delphi afin d’établir une définition standardisée d’une chaussure minimaliste, ainsi que de concevoir une échelle de mesure visant à quantifier le niveau de minimalisme des chaussures de course.67 Après 4 rondes de questions, 95% des 42 experts provenant de 11 pays ont entériné la définition suivante : « Chaussure interférant minimalement avec les mouvements naturels du pied, de par sa grande flexibilité, son faible dénivelé, son faible poids, sa faible épaisseur au talon, et l’absence de technologies de stabilité et de contrôle du mouvement ». Le comité d’experts a opté pour l’inclusion de 5 caractéristiques de la chaussure dans l’échelle de mesure issue du consensus, l’Indice minimaliste : le poids, l’épaisseur au talon, le dénivelé, la flexibilité et les technologies de stabilité et de contrôle de mouvement (Annexe G).67 Bien qu’une telle échelle n’ait pas été publiée avant la parution des études mentionnées ci-haut, il est tout de même possible d’émettre l’hypothèse que le niveau de minimalisme exerce une influence significative sur la cinématique distale du patron de course, et par le fait même sur les charges appliquées à l’articulation fémoropatellaire.
1.2.3 Interventions en réadaptation pour le syndrome fémoropatellaire
Les interventions cliniques peuvent être orientées différemment chez les coureurs ayant un SFP, en fonction des déficits relevés à l’évaluation. Dans leur guide des meilleures pratiques pour le traitement du SFP chez différentes populations de coureurs et non-coureurs, Barton et al. (2015) ont mis de l’avant 4 recommandations principales à appliquer peu importe le profil de l’individu : (1) étant donné son origine multifactorielle, le SFP requiert une approche de traitement multimodale personnalisée; (2) une réduction