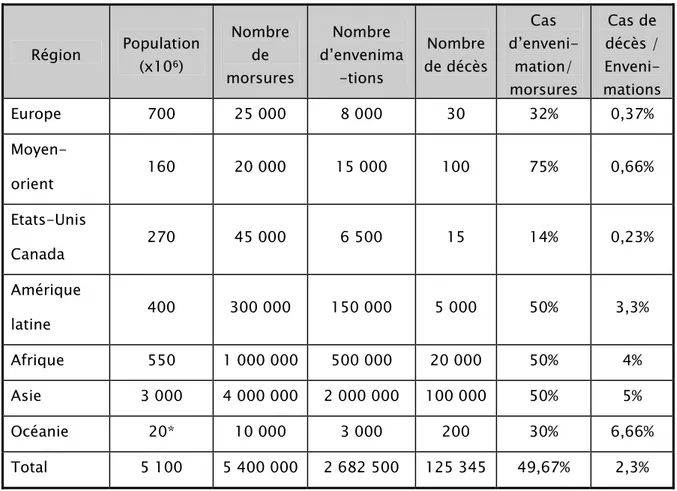
Morsures de serpents dans la région de Marrakech Tensift el Haouz
Texte intégral
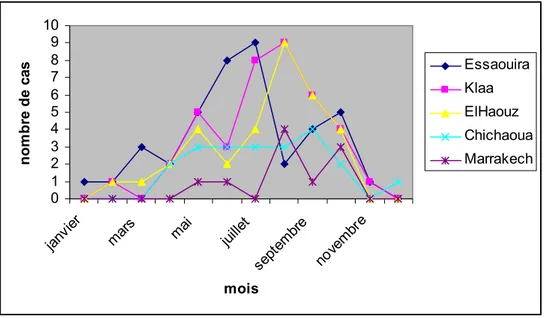
Figure


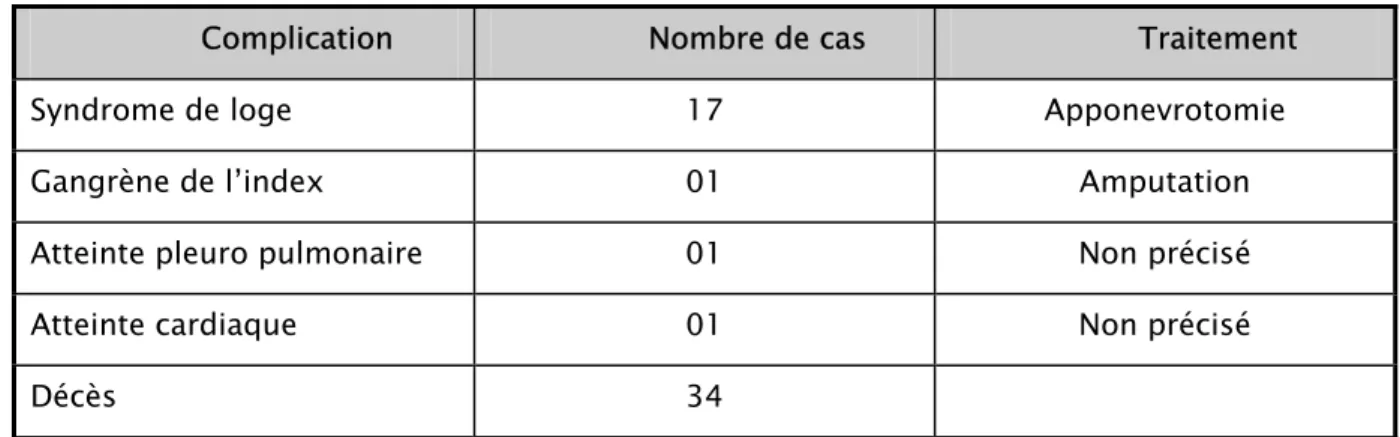
Documents relatifs
Dans un essai de phase I, 74 patients atteints d’un CBPC en évolution après au moins 1 première ligne de traitement ont été inclus (Spigel D et al., abstr.. Seuls 48 % des
L’étude de phase III CheckMate 227, en cours de recrutement, évalue l’association ipilimumab + nivolumab en première ligne thérapeutique, à la fois chez les patients
For instance, an attacker or a competitor can identify hidden constraints and bypass the product line to get access to features or copyrighted data.. As a first concrete example, let
23 Number of function evaluations vs scale factor for all formulations running the larger scale EMA design problem with the SLSQP optimizer and semi-analytic FD derivatives. there
To compare the effects of a WG-rich diet with a matched refined- grain (RG) diet on plasma biomarkers and bowel health parameters, seventeen healthy subjects (eleven females and
It is certainly not our aim here to deny the social origins of the theory of mind or cultural evolution but to illustrate that the relation that binds them is not as simple as
Société Francophone des . Urgences
C’est peut-être le cas pour une maison située dans le quartier ouest de Nîmes, rue Fernand-Pelloutier, où les pavements semblent encore avoir servi