HAL Id: dumas-00846158
https://dumas.ccsd.cnrs.fr/dumas-00846158
Submitted on 18 Jul 2013
HAL is a multi-disciplinary open access
archive for the deposit and dissemination of
sci-entific research documents, whether they are
pub-lished or not. The documents may come from
teaching and research institutions in France or
abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est
destinée au dépôt et à la diffusion de documents
scientifiques de niveau recherche, publiés ou non,
émanant des établissements d’enseignement et de
recherche français ou étrangers, des laboratoires
publics ou privés.
Difficultés de prise en charge de la douleur chronique
par les internes de Médecine Générale de Grenoble et
attentes concernant leur formation initiale
Stéphanie Barbour, Marine Baudin
To cite this version:
Stéphanie Barbour, Marine Baudin. Difficultés de prise en charge de la douleur chronique par les
internes de Médecine Générale de Grenoble et attentes concernant leur formation initiale. Médecine
humaine et pathologie. 2013. �dumas-00846158�
AVERTISSEMENT
Ce document est le fruit d'un long travail approuvé par le
jury de soutenance et mis à disposition de l'ensemble de la
communauté universitaire élargie.
Il n’a pas été réévalué depuis la date de soutenance.
Il est soumis à la propriété intellectuelle de l'auteur. Ceci
implique une obligation de citation et de référencement
lors de l’utilisation de ce document.
D’autre part, toute contrefaçon, plagiat, reproduction illicite
encourt une poursuite pénale.
Contact au SICD1 de Grenoble :
thesebum@ujf-grenoble.fr
LIENS
LIENS
Code de la Propriété Intellectuelle. articles L 122. 4
Code de la Propriété Intellectuelle. articles L 335.2- L 335.10
http://www.cfcopies.com/V2/leg/leg_droi.php
UNIVERSITE JOSEPH FOURIER
FACULTE DE MEDECINE DE GRENOBLE
Année 2013
DIFFICULTES DE PRISE EN CHARGE DE LA DOULEUR
CHRONIQUE PAR LES INTERNES DE MEDECINE GENERALE DE
GRENOBLE ET ATTENTES CONCERNANT LEUR FORMATION
INITIALE
THESE
PRESENTEE POUR L’OBTENTION DU DOCTORAT EN MEDECINE
DIPLÔME D’ETAT
Stéphanie BARBOUR
&
Marine BAUDIN
Née le 1
erjanvier 1984
à Angers
Née le 22 octobre 1984
à Saint-Martin-Boulogne
THESE SOUTENUE PUBLIQUEMENT A LA FACULTE DE MEDECINE DE
GRENOBLE
Le 8 juillet 2013
DEVANT LE JURY COMPOSE DE :
Président du jury : M. le PROFESSEUR Robert JUVIN
Membres :
M. le PROFESSEUR Thierry BOUGEROL
M. le DOCTEUR François PAYSANT
Mme le DOCTEUR Katell MIGNOTTE
Page 2 sur 141
PROFESSEURS DES UNIVERSITES – PRATICIENS HOSPITALIERS
NOM Prénom Discipline
ALBALADEJO Pierre Anesthésiologie Réanimation
ARVIEUX-BARTHELEMY Catherine Chirurgie Générale
BACONNIER Pierre Biostatiques, Informatique Médicale Et Technologies De
Communication
BAGUET Jean-Philippe Cardiologie
BALOSSO Jacques Radiothérapie
BARRET Luc Médecine Légale Et Droit De La Santé
BAUDAIN Philippe Radiologie Et Imagerie Médicale
BEANI Jean-Claude Dermato-Vénéréologie
BENHAMOU Pierre Yves Endocrinologie, Diabète Et Maladies Métaboliques
BERGER François Biologie Cellulaire
BLIN Dominique Chirurgie Thoracique Et Cardio-Vasculaire
BONAZ Bruno Gastro-Entérologie, Hépatologie, Addictologie
BOSSON Jean-Luc Biostatiques, Informatique Médicale Et Technologies De
Communication
BOUGEROL Thierry Psychiatrie D'adultes
BOUILLET Laurence Médecine Interne
BRAMBILLA CHRISTIAN Pneumologie
BRAMBILLA Elisabeth Anatomie Et Cytologie Pathologiques
BRICAULT Ivan Radiologie Et Imagerie Médicale
BRICHON Pierre-Yves Chirurgie Thoracique Et Cardio-Vasculaire
CAHN Jean-Yves Hématologie
CARPENTIER Françoise Thérapeutique, Médecine D'urgence
CARPENTIER Patrick Chirurgie Vasculaire, Médecine Vasculaire
CESBRON Jean-Yves Immunologie
CHABARDES Stephan Neurochirurgie
CHABRE Olivier Endocrinologie, Diabète Et Maladies Métaboliques
CHAFFANJON Philippe Anatomie
CHAVANON Olivier Chirurgie Thoracique Et Cardio-Vasculaire
CHIQUET Christophe Ophtalmologie
Page 3 sur 141
NOM Prénom Discipline
CINQUIN Philippe Biostatiques, Informatique Médicale Et Technologies De
Communication
COHEN Olivier Biostatiques, Informatique Médicale Et Technologies De
Communication
COUTURIER Pascal Gériatrie Et Biologie Du Vieillissement
CRACOWSKI Jean-Luc Pharmacologie Fondamentale, Pharmacologie Clinique
DE GAUDEMARIS Régis Médecine Et Santé Au Travail
DEBILLON Thierry Pédiatrie
DEMATTEIS Maurice Addictologie
DEMONGEOT Jacques Biostatiques, Informatique Médicale Et Technologies De
Communication
DESCOTES Jean-Luc Urologie
ESTEVE François Biophysique Et Médecine Nucléaire
FAGRET Daniel Biophysique Et Médecine Nucléaire
FAUCHERON Jean-Luc Chirurgie Générale
FERRETTI Gilbert Radiologie Et Imagerie Médicale
FEUERSTEIN Claude Physiologie
FONTAINE Eric Nutrition
FRANCOIS Patrice Epidémiologie, Economie De La Santé Et Prévention
GARBAN Frédéric Hématologie, Transfusion
GAUDIN Philippe Rhumatologie
GAVAZZI Gaetan Gériatrie Et Biologie Du Vieillissement
GAY Emmanuel Neurochirurgie
GRIFFET Jacques Chirurgie Infantile
HALIMI Serge Nutrition
HENNEBICQ Sylviane Génétique Et Procréation
HOFFMANN Pascale Gynécologie Obstétrique
HOMMEL Marc Neurologie
JOUK Pierre-Simon Génétique
JUVIN Robert Rhumatologie
KAHANE Philippe Physiologie
KRACK Paul Neurologie
Page 4 sur 141
NOM Prénom Discipline
LABARERE José Département De Veille Sanitaire
LANTUEJOUL Sylvie Anatomie Et Cytologie Pathologiques
LE BAS Jean-François Biophysique Et Médecine Nucléaire
LEBEAU Jacques Chirurgie Maxillo-faciale Et Stomatologie
LECCIA Marie-Thérèse Dermato-Vénéréologie
LEROUX Dominique Génétique
LEROY Vincent Gastro-entérologie, Hépatologie, Addictologie
LETOUBLON Christian Chirurgie Générale
LEVY Patrick Physiologie
LUNARDI Joël Biochimie Et Biologie Moléculaire
MACHECOURT Jacques Cardiologie
MAGNE Jean-Luc Chirurgie Vasculaire
MAITRE Anne Médecine Et Santé Au Travail
MAURIN Max Bactériologie - Virologie
MERLOZ Philippe Chirurgie Orthopédique Et Traumatologie
MORAND Patrice Bactériologie - Virologie
MORO Elena Neurologie
MORO-SIBILOT Denis Pneumologie
MOUSSEAU Mireille Cancérologie
MOUTET François Chirurgie Plastique, Reconstructrice Et Esthétique, Brûlogie
PALOMBI Olivier Anatomie
PASSAGIA Jean-Guy Anatomie
PAYEN DE LA GARANDERIE Jean-François Anesthésiologie Réanimation
PELLOUX Hervé Parasitologie Et Mycologie
PEPIN Jean-Louis Physiologie
PERENNOU Dominique Médecine Physique Et De Réadaptation
PERNOD Gilles Médecine Vasculaire
PIOLAT Christian Chirurgie Infantile
PISON Christophe Pneumologie
Page 5 sur 141
NOM Prénom Discipline
POLACK Benoît Hématologie
PONS Jean-Claude Gynécologie Obstétrique
RAMBEAUD Jacques Urologie
REYT Emile Oto-rhino-laryngologie
RIGHINI Christian Oto-rhino-laryngologie
ROMANET J. Paul Ophtalmologie
SARAGAGLIA Dominique Chirurgie Orthopédique Et Traumatologie
SCHMERBER Sébastien Oto-rhino-laryngologie
SCHWEBEL Carole Réanimation Médicale
SERGENT Fabrice Gynécologie Obstétrique
SESSA Carmine Chirurgie Vasculaire
STAHL Jean-Paul Maladies Infectieuses, Maladies Tropicales
STANKE Françoise Pharmacologie Fondamentale
TIMSIT Jean-François Réanimation
TONETTI Jérôme Chirurgie Orthopédique Et Traumatologie
TOUSSAINT Bertrand Biochimie Et Biologie Moléculaire
VANZETTO Gérald Cardiologie
VUILLEZ Jean-Philippe Biophysique Et Médecine Nucléaire
WEIL Georges Epidémiologie, Economie De La Santé Et Prévention
ZAOUI Philippe Néphrologie
Page 6 sur 141
MAITRES DE CONFERENCES DES UNIVERSITES – PRATICIENS HOSPITALIERS
NOM Prénom Discipline
APTEL Florent Ophtalmologie
BOISSET Sandrine Agents Infectieux
BONNETERRE Vincent Médecine Et Santé Au Travail
BOTTARI Serge Biologie Cellulaire
BOUTONNAT Jean Cytologie Et Histologie
BOUZAT Pierre Réanimation
BRENIER-PINCHART M. Pierre Parasitologie Et Mycologie
BRIOT Raphaël Thérapeutique, Médecine D'urgence
CALLANAN-WILSON Mary Hématologie, Transfusion
DERANSART Colin Physiologie
DETANTE Olivier Neurologie
DIETERICH Klaus Génétique Et Procréation
DUMESTRE-PERARD Chantal Immunologie
EYSSERIC Hélène Médecine Légale Et Droit De La Santé
FAURE Julien Biochimie Et Biologie Moléculaire
GILLOIS Pierre Biostatiques, Informatique Médicale Et Technologies De
Communication
GRAND Sylvie Radiologie Et Imagerie Médicale
GUZUN Rita Endocrinologie, Diabétologie, Nutrition, Education
Thérapeutique
LAPORTE François Biochimie Et Biologie Moléculaire
LARDY Bernard Biochimie Et Biologie Moléculaire
LARRAT Sylvie Bactériologie, Virologie
LAUNOIS-ROLLINAT Sandrine Physiologie
MALLARET Marie-Reine Epidémiologie, Economie De La Santé Et Prévention
MAUBON Danièle Parasitologie Et Mycologie
MC LEER (FLORIN) Anne Cytologie Et Histologie
MOREAU-GAUDRY Alexandre Biostatiques, Informatique Médicale Et Technologies De Communication
MOUCHET Patrick Physiologie
PACLET Marie-Hélène Biochimie Et Biologie Moléculaire
Page 7 sur 141
NOM Prénom Discipline
PELLETIER Laurent Biologie Cellulaire
RAY Pierre Génétique
RIALLE Vincent Biostatiques, Informatique Médicale Et Technologies De
Communication
ROUX-BUISSON Nathalie Biochimie, Toxicologie Et Pharmacologie
SATRE Véronique Génétique
STASIA Marie-Josée Biochimie Et Biologie Moléculaire
Page 8 sur 141
Table des Matières :
REMERCIEMENTS ... 10
SERMENT D’HIPPOCRATE ... 13
RESUME ... 14
ABSTRACT ... 15
I.
INTRODUCTION ... 16
II.
MATERIEL ET METHODE ... 19
A.
B
IBLIOGRAPHIE... 19
B.
C
HOIX DE LAM
ETHODE... 19
1.
Choix de la Méthode qualitative ... 19
2.
Le focus group ... 19
C.
C
HOIX DE LA POPULATION... 20
D.
M
ODE DE RECRUTEMENT... 20
E.
C
ONDUITE DES FOCUS GROUP... 20
1.
Elaboration d’un guide d’entretien ... 20
2.
Déroulement des focus group ... 21
F.
A
NALYSE DES DONNEES... 22
III.
RESULTATS ... 23
A.
P
OPULATION... 23
B.
D
IFFICULTES RESSENTIES DANS LA PRISE EN CHARGE DES PATIENTS DOULOUREUX CHRONIQUES... 26
1.
Difficultés techniques ... 26
a.
Les difficultés de nature diagnostique ... 26
b.
Les difficultés thérapeutiques ... 27
c.
Difficultés liées à l’orientation du patient ... 28
c.
Difficultés liées à la consultation ... 29
2.
Difficultés propres à l’interne ... 30
a.
Difficultés personnelles ... 30
i.
Difficultés émotionnelles ... 30
ii.
Difficultés liées au comportement de l'interne ... 32
b.
Difficultés liées à la formation. ... 33
c.
Difficultés liées à la relation médecin-malade. ... 35
3.
Difficultés liées au patient ... 37
a.
Difficultés liées au profil et à la personnalité du patient ... 37
b.
Difficultés liées à la douleur en elle-même ... 39
C.
L
ES ATTENTES CONCERNANT LA FORMATION... 39
1.
La formation théorique ... 40
a.
Sur la douleur chronique ... 40
b.
Sur la psychologie médicale ... 41
c.
Sur les alternatives thérapeutiques ... 41
d.
Sur la communication ... 42
e.
Les groupes d’acquisitions de compétences (GAC) ... 43
f.
Une formation adaptée ... 43
i.
Concilier la théorie et la pratique dans le temps ... 43
Page 9 sur 141
2.
La formation pratique ... 44
a.
Une formation personnelle par le biais des stages ... 44
b.
L’investissement personnel ... 45
c.
Acquisition d’une expérience personnelle progressive ... 46
d.
Encadrement de l’interne à l’hôpital ... 47
3.
Une prise en charge globale ... 47
a.
Un travail d’équipe ... 47
b.
Améliorer les liens interprofessionnels ... 49
c.
La communication ... 50
IV.
DISCUSSION ... 52
A.
F
ORCES DE L’
ETUDE... 52
1.
L’originalité du sujet ... 52
2.
La méthode qualitative ... 52
3.
Les données ... 53
B.
FAIBLESSES DE L’
ETUDE... 53
1.
Les focus group ... 53
2.
La population ... 54
C.
RESULTATS
ATTENDUS ... 54
1.
Difficultés thérapeutiques ... 54
2.
Problématiques de la formation ... 56
D.
R
ESULTATS INATTENDUS... 58
1.
L'intrication entre somatique et psychologique ... 58
2.
Une médecine ambivalente ... 59
3.
Le statut particulier de l’interne ... 60
4.
Une communication à l'épreuve ... 62
5.
Comparaison autour des Thèses de l’étude DOLMEN ... 63
6.
La douleur chronique : maladie chronique ? ... 65
V.
CONCLUSION ... 66
VI.
LISTE DES ABREVIATIONS ... 68
VII.
BIBLIOGRAPHIE ... 69
ANNEXES ... 71
A
NNEXE1 ... 71
A
NNEXE2 ... 84
A
NNEXE3 ... 98
A
NNEXE4 ... 108
A
NNEXE5 ... 128
Remerciements
Page 10 sur 141
R
E M E R C I E M E N T S
A Monsieur le Professeur Robert JUVIN
Nous vous remercions de nous avoir faire l’honneur de présider le jury de soutenance de notre
thèse. Veuillez trouver ici, le témoignage de notre plus profond respect.
A Monsieur le Professeur Thierry BOUGEROL,
Vous nous avez fait l’honneur d’être membre de notre jury. Veuillez trouver ici l’expression
de nos sincères remerciements.
A Monsieur le Docteur François PAYSANT,
Vous avez accepté d’être membre de notre jury. Soyez remercié de l’intérêt que vous avez
bien voulu porter à notre travail.
A Monsieur le Docteur Jean-Michel PELLAT,
Nous vous exprimons notre plus grande reconnaissance d’avoir accepté d’être membre de
notre jury.
A Madame le Docteur Katell MIGNOTTE,
Nous te remercions de nous avoir proposé ce sujet, qui nous a permis de nous questionner sur
la douleur chronique. Nous te sommes reconnaissantes pour ta disponibilité, tes précieux
conseils et tes encouragements. Nous espérons que nos routes se recroiseront.
A tous les internes volontaires, merci d’avoir rendu ce projet possible et de nous avoir
consacré ce temps. Votre sincérité et votre spontanéité ont apporté beaucoup à notre travail.
Vous voir aussi engagés sur ce sujet a permis d’alimenter notre motivation.
Page 11 sur 141
REMERCIEMENTS DE MARINE
A tous les médecins, soignants, infirmières et patients que j’ai rencontrés tout au long de mon
parcours et qui ont faits de moi le médecin que je suis aujourd’hui.
Stéph, tout a commencé lors de notre premier stage aux urgences, et quelques années plus tard
nous passons la thèse ensemble ! Merci d’avoir accepté de réaliser ce projet avec moi. Notre
amitié grandit et me réjouit chaque jour.
A mes parents, sans qui ce projet n’aurait jamais abouti :
A ma mère, pour ton amour, tes encouragements et ta patience sans limite. Ton soutien, sans
relâche participe au bon souvenir de ces études.
A mon père, qui m’a montré l’exemple d’un métier exercé avec passion, j’espère que tu es
aussi fier de moi que je ne le suis de toi.
A mes sœurs Laura et Alix, pour votre amour et votre petit grain de folie, merci d’avoir cru en
moi, je vous aime de tout mon cœur.
A ma petite Babounette, ma grand-mère de choc, tu tiens une grande place dans mon cœur.
A bon papa, parti trop vite, j’espère que de là haut tu me regardes et que tu es fier de moi, nos
petits moments musicaux au piano me manquent.
A Janik et Christian, merci pour votre présence et votre soutien qui comptent beaucoup pour
moi.
A mes sœurs de cœur Dodo et Lili, on est venu, on a vu et on a vaincu ! Ensemble! Que de
fous rires et de merveilleux souvenirs ! Que nos chemins soient encore les mêmes pour très
longtemps. Vous êtes mon petit trésor.
A Bénibou et Louix, pour tous ces bons moments passés avec vous, votre amitié m’est
précieuse (ain’ski soit-il... !).
A Antoine et Gasparou, merci de nous avoir supportées pendant ces moments de durs
labeurs ! Je vous adore.
Le PU crew est né ! Chloé, Jules, Courgette, Baptiste, Marlooze, Quentin, North Face, Diot
patate et Peter, vous êtes au top, et vous m’apportez beaucoup chaque jour.
A Ti M, Juju, et Arthur V, vous me suivez de près comme de loin depuis si longtemps, chaque
moment de retrouvaille n’est que du bonheur
A mes amis tahitiens, Flo et Lili, Laulau, Peter, Pauline et Nico, cette expérience partagée
avec vous reste un des plus beaux moments de ma vie. Mauruuru roa !
A Jeanne, Arthur V, Aurélou, Sophie : merci pour toutes ces années partagées, j’en garde un
super souvenir.
A mon éternel Sami ! Tu m’as appris à ne jamais abandonner et tu m’en as donné la force.
Merci pour ton amour inconditionnel. Que notre étoile brille toujours, et que notre chemin soit
aussi long que possible. C’est à toi que je dédie cette thèse.
Page 12 sur 141
REMERCIEMENTS DE STEPHANIE
A Marine, amie puis co-thésarde…Ce projet n’aurait abouti sans toi et sans les petites
embuches…
A ma mère, qui a chaque seconde a pris et prend soin de moi. Tu m’as aimée, accompagnée et
toujours encouragée pour que je garde confiance. Et ce n’est pas fini !
A mon père, qui est un exemple de rigueur et de travail. Tu m’as donnée tout ton amour et je
sais que tu es toujours là pour me protéger.
Cette réussite, je vous la dois.
A Valéry. Mon petit frère. Ta force et ton courage sont un exemple pour moi. Tu es la petite
voix qui me ramène toujours à la raison. Merci d’être toujours à mes côtés, toujours… Et
pour ta précieuse aide.
A ma grand-mère, ma famille et ma belle-famille.
A mes amis de toujours qui se reconnaitront…
A mes mais ex-angevins
A mes amis chambériens, qui m’êtes si chers
Au PU crew
A Antoine. Mon amour, mon ami, mon complice, mon confident, mon soutien infaillible. Tu
rends tout possible si simplement. Je n’y serai jamais arrivée sans toi comme pour tout
d’ailleurs…
A Gaspard. Mon petit amour, ma plus belle réussite.
A tous les médecins de la Faculté d’Angers, chacun d’entre vous a fait le médecin que je suis.
A tous les médecins que j’ai rencontrés en Psychiatrie et en Médecine Générale. Un parcours
incertain mais heureux qui rend ma vision de la médecine (un peu trop) réfléchie…
A tous les internes que j’ai croisé durant mes stages, avec qui j’ai passé de bons et moins bons
moments, et pour les cafés de 10h ... Et pour ceux avec qui j’ai noué un lien d’amitié.
Aux patients et leurs familles, pour leur confiance et la motivation qu’ils me donnent chaque
jour pour faire ce travail.
SERMENT D’HIPPOCRATE
Page 13 sur 141
S E R M E N T
D ’ H I P P O C R A T E
En présence des Maîtres de cette Faculté, de mes chers
condisciples et devant l’effigie d’HIPPOCRATE,
Je promets et je jure d’être fidèle aux lois de l’honneur et de
la probité dans l’exercice de la Médecine.
Je donnerai mes soins gratuitement à l’indigent et n’exigerai
jamais un salaire au dessus de mon travail. Je ne
participerai à aucun partage clandestin d’honoraires.
Admis dans l’intimité des maisons, mes yeux n’y verront pas ce qui s’y passe ; ma langue
taira les secrets qui me seront confiés et mon état ne servira pas à corrompre les mœurs, ni à
favoriser le crime.
Je ne permettrai pas que des considérations de religion, de nation, de race, de parti ou de
classe sociale viennent s’interposer entre mon devoir et mon patient.
Je garderai le respect absolu de la vie humaine.
Même sous la menace, je n’admettrai pas de faire usage de mes connaissances médicales
contre les lois de l’humanité.
Respectueux et reconnaissant envers mes Maîtres, je rendrai à leurs enfants l’instruction que
j’ai reçue de leurs pères.
Que les hommes m’accordent leur estime si je suis fidèle à mes promesses.
Que je sois couvert d’opprobre et méprisé de mes confrères si j’y manque.
Résumé
Page 14 sur 141
R
E S U M E
Introduction
La douleur chronique, phénomène complexe et multidimensionnel, est un motif fréquent de
consultation en Médecine Générale. Les internes, jeunes médecins en formation, se retrouvent
face à cette problématique de soins, mais peu d’études les concernaient. Une étude
s’intéressait à leur formation et à l’évaluation de leurs connaissances théoriques. Cependant,
elle ne permettait pas de dévoiler leur vécu et leur ressenti. Nous avons voulu connaître les
difficultés rencontrées par les internes de Médecine Générale et leurs attentes concernant leur
formation initiale.
Matériel et Méthode
Etude qualitative par entretiens collectifs semi-dirigés d’internes en Médecine Générale de la
Faculté de Médecine de Grenoble. Entretiens conduits jusqu’à saturation des données,
enregistrés et retranscrits intégralement. Les données ont été analysées de manière thématique
avec un triple codage. Echantillon raisonné et diversifié.
Résultats
Cinq entretiens ont été menés auprès d’internes, de premier semestre à remplaçant non thésé.
Trois grandes thématiques émergeaient : les difficultés d’ordre technique, personnelles liées à
l’interne et liées au patient. Leur place dans la relation médecin-malade était difficile à trouver
du fait de leur jeune âge, leur manque d’expérience et d’assurance. Ils avaient des a priori
négatifs concernant les douleurs sans étiologies ou psychosomatiques, mettant la
communication à l’épreuve. Leurs attentes concernaient la formation théorique et pratique.
Cela s’accompagnait d’un investissement personnel et de l’acquisition d’une expérience
individuelle pratique et progressive.
Conclusion
Cette étude amenait à proposer une amélioration de la formation initiale des internes, adaptée
à la Médecine Générale, en intégrant la prise en charge globale, en investissant chacun des
professionnels de la douleur dans cette formation. Les groupes d’acquisitions de compétences
semblaient offrir une possibilité de libre expression et verbalisation de leur difficulté et leurs
émotions négatives, permettant un partage et une analyse concrète de leur pratique
personnelle.
Mots clés : Douleur chronique – Médecine Générale –Interne –Communication – Formation
médicale - Etude qualitative
abstract
Page 15 sur 141
A B S T R A C T
Difficulties met by residents of the University of Grenoble about chronic pain
management and expectations about their training
Introduction
Chronic pain, as a complex and multidimensional phenomena, is one of the most common
motif of consultation in family practice’s offices. Residents, as young physicians are faced to
this health care problem but a few studies concerned them. One of those evaluated student’s
training and their theoretical knowledge but did not show their feelings or experiences. In this
study, we would like to evaluate the difficulties residents met and their expectations about
their training.
Materiel and Method
Qualitative study by focus groups with meeting residents of the University of Grenoble.
Interviews until saturation, registered and transcripted integrally. The informations were
analyzed thematically with triple coding. Purposed sample.
Results
Five focus groups were conducted with residents from several degrees. Three themes
emerged: technical difficulties, personal difficulties due to the resident status and due to
patients. Their place in
a privileged relationship between patients and their doctors was hard
to find because of their young age, their lack of experience and self-confidence. They were
biased against pain with no etiology or psychosomatic illness, challenging communication.
Their expectations concerned theoretical and practice training including a personal investment
and a practical and progressive experience.
Conclusion
This study proposed an improvement of training, adapted to family practice with a global
management of patients and investment oh each professional involved in pain care. The
collective work for competency acquisition offered a possibility of free expression and
verbalization of their difficulties and negative emotions allowing sharing and concrete
analysis of their personal practice.
Key Words: Chronic pain - Family practice - Resident – Communication - Medical training -
Qualitative study.
Introduction
Page 16 sur 141
I .
I
N T R O D U C T I O N
En 1976, l’International Association for the Study of Pain a défini la douleur comme « une
expérience sensorielle ou émotionnelle désagréable associée à une lésion tissulaire présente
ou potentielle, ou décrite en termes évoquant une telle lésion » (1). Elle peut exister selon
deux modes : aigu ou chronique.
La Haute Autorité de Santé a ensuite publié, en 2008, une définition plus globale : « la
douleur chronique ou syndrome douloureux chronique est un syndrome multidimensionnel,
lorsque la douleur exprimée quelle que soit sa topographie ou son intensité, est récurrente
au-delà de ce qui est habituel pour la cause initiale présumée, répond insuffisamment aux
traitements ou entraîne une détérioration significative et progressive des capacités
fonctionnelles et relationnelles du patient. » (2). Cette définition traduisait la complexité de la
douleur chronique qui devenait une véritable maladie en elle-même, où s’entremêlaient les
dimensions somatiques avec des étiologies multiples, psychiques et sociales (3).
Par ailleurs, la subjectivité et le vécu personnel de la douleur chronique rendaient la prise en
charge complexe. Communiquer autour de la douleur était propre à chaque patient et à chaque
soignant (4).
En France, la prévalence de la douleur était récemment chiffrée à 17% de la population (5).
Quinze pourcent de la population française souffrait de douleur chronique (6). On comprenait
que les douleurs chroniques étaient un motif récurrent de consultation en Médecine Générale.
Pour 43% des consultations en Médecine Générale, la douleur était le motif principal ou
secondaire (7).
La priorité donnée à la prise en charge de la douleur par le pouvoir public s'est manifestée ces
dernières années par plusieurs plans ministériels successifs :
-Le premier plan ministériel (1998-2000) visait à développer des structures multidisciplinaires
Introduction
Page 17 sur 141
demandes du patient. L’autre versant était de développer la formation des professionnels de
santé (2) (8).
- Le second plan ministériel (2002-2005) avait pour objectif de faciliter l’accès aux soins et de
faire connaître les centres pluridisciplinaires aux médecins généralistes et au public (8).
-Le troisième plan (2006-2010) renforçait les objectifs des plans précédents. Y était adjoint
une meilleure utilisation des traitements médicamenteux et des alternatives thérapeutiques. Il
s’était également attaché à une meilleure structuration des filières de soins (9).
Malgré cette volonté nationale, 40% des patients douloureux chroniques demeuraient
insatisfaits de leur prise en charge (6). De même, les médecins généralistes exprimaient leur
mécontentement quant à la prise en charge de leur patient (10) et des difficultés d’ordre
technique, psychologique dans la relation avec son patient et dans l’évolution de la médecine
(11).
Ces difficultés se retrouvaient aussi chez les étudiants en médecine. Une étude qualitative
menée auprès d’étudiants en médecine mettait en évidence chez ceux-ci un sentiment
d'impréparation et d'insatisfaction voire de frustration à ce sujet (12). En revanche, peu
d'études concernaient les internes.
Il est vrai que le statut de l’interne est particulier puisqu’il est d’un côté un médecin, mais
encore en formation. Le but du troisième cycle est l’acquisition de compétences, c’est-à-dire
la mise en œuvre pratique des savoirs acquis. En effet, il possède des connaissances
théoriques importantes avec un manque d’expérience pratique. En 2006, une thèse évaluait la
formation et les connaissances des internes de médecine sur la prise en charge des patients
douloureux chroniques : leurs connaissances, tant sur le plan somatique que sur le plan
psycho-comportemental semblaient insuffisantes pour une prise en charge optimale. L’origine
Introduction
Page 18 sur 141
uniquement un état des lieux, sans permettre, du fait de la méthodologie, l’expression de
résultats inattendus.
La recherche présentée ici avait pour objectif d'étudier, au moyen d'une méthode qualitative,
les difficultés rencontrées par les internes de Médecine Générale dans la prise en charge des
patients douloureux chroniques, et les moyens que ceux-ci proposaient pour améliorer la
formation initiale.
Ce travail de thèse s’inscrit dans l’étude DOLMEN menée au niveau national. Son objectif
est de mettre en miroir les difficultés rencontrées par les internes de Médecine Générale dans
l’accompagnement des patients douloureux chroniques avec leur ressenti en vue de répondre à
la question : Que devrions-nous enseigner aux internes de Médecine Générale sur le sujet de
Matériel Et Méthode
Page 19 sur 141
I I .
M
A T E R I E L
E
T
M
E T H O D E
A .
B
I B L I O G R A P H I ELa revue de bibliographie a été réalisée à l'aide de plusieurs moteurs de recherche (Cismef,
Sudoc, Google Scholar, Google PUBMED), avec les mots « douleur chronique », « chronic
pain », « primary care », « prise en charge », et spécifiquement à chaque grande thématique.
B .
C
H O I X D E L AM
E T H O D E1.
Choix de la Méthode qualitative
La méthode qualitative a été choisie pour mettre en évidence les représentations et ressentis
des internes. La libre expression de chacun favorisait l’émergence d’idées nouvelles qui
n’aurait pas pu être retrouvée par une méthode quantitative.
2.
Le focus group
Des entretiens collectifs ou focus group ont été menés. Ils permettaient d’établir une
dynamique de groupe, un débat entre les intervenants, avec un enrichissement mutuel grâce
aux idées évoquées et réactions diverses. Ces entretiens recueillaient des données verbales et
non verbales afin d’entreprendre une démarche interprétative. Ils visaient à étudier la variété
des perceptions, motivations, opinions, attitudes, comportements, expériences, questions et
analyses sur le sujet en question. Il s’agissait également d’identifier des idées nouvelles,
d’évaluer les besoins, les attentes et les satisfactions.
Le critère principal pour déterminer le nombre de focus group à réaliser était la saturation des
données, technique employée dans toutes les études qualitatives. On parlait de saturation des
données lorsque qu’une nouvelle collecte de données n’apportait plus aucune idée nouvelle
Matériel Et Méthode
Page 20 sur 141
C .
C
H O I X D E L A P O P U L A T I O NCritères d’inclusion : Internes de Médecine Générale inscrits à la Faculté de Médecine de
Grenoble (Université Joseph Fourier) quel que soit leur semestre d’étude.
D .
M
O D E D E R E C R U T E M E N TLes internes ont été sollicités en direct à l’issue de réunions dans les enceintes hospitalières,
par courrier électronique suivant la liste des internes détenue par le service du personnel
hospitalier, ou par connaissance. Les internes ayant accepté recevaient un rappel par message
électronique.
E .
C
O N D U I T E D E S F O C U S G R O U P1.
Elaboration d’un guide d’entretien
Les focus group ont été menés à l’aide d’un guide d’entretien établi selon les données de la
littérature. Ce guide d’entretien contenait des questions ouvertes. Il pouvait être modifié au fil
des entretiens collectifs, pour s’enrichir de thèmes inattendus.
Celui-ci servait à entretenir une dynamique de groupe et permettait de stimuler chacun des
participants à réagir autour du sujet.
Il était composé de six questions générales, ouvertes. Ces questions étaient rédigées
intégralement et ont été dites telles quelles tout comme la formule d’introduction et d’entrée
en matière.
La première question dite « brise-glace » permettait de mettre les interlocuteurs en confiance.
Celle-ci était : « la dernière fois que vous avez pris en charge un patient douloureux
Matériel Et Méthode
Page 21 sur 141
2.
Déroulement des focus group
Lieux : ils devaient être calmes, neutres et facilement accessibles pour tous. Les lieux les plus
adéquats étaient les salles qui se trouvaient aux seins des internats de Chambéry et d’Annecy.
Durée : chaque focus group était variable en temps, fonction de la dynamique de chacun, de
45 minutes pour le focus group le plus court jusqu’à 1 heure et 10 minutes pour le plus long.
Intervenants : il y avait 3 types d’intervenants différents dans chaque focus group.
- Les participants : il s’agissait des internes de Médecine Générale, qui étaient au nombre de 5
à 6 en fonction des groupes. Avant de commencer le débat, il leur était demandé de noter sur
une feuille pré- remplie leurs nom, prénom, âge, coordonnées, semestre (s) validé (s),
semestre actuel. Au préalable, une information sur le sujet en question avait été donnée et ils
avaient donné leur accord en début de séance pour la retranscription intégrale des entretiens
collectifs à des fins scientifiques. L’anonymat a été respecté.
- L’animateur (ou modérateur) : l’un des deux auteurs de la thèse investissait ce rôle en
alternance, celui-ci était chargé de lancer la grille de questions, de relancer les réponses et de
veiller à la participation de chacun au débat, en évitant la monopolisation de la parole par un
éventuel leader d’opinion. Il était amené régulièrement à reformuler les débats et à en
proposer une synthèse. Il avait pour objectif de faire émerger les points de vue de chacun.
Avant le début de chaque séance, il se présentait lui-même ainsi que l’autre auteur de la thèse,
présentait le sujet, remerciait et accueillait les participants puis expliquait le déroulement de
l’entretien. L’animateur devait être neutre, empathique et ne devait pas dévoiler son point de
vue.
- L’observateur : l’autre auteur de la thèse était chargé de noter les aspects non verbaux ou
relationnels qui pouvaient avoir du sens pour l’analyse. Il ne participait ni à l’animation ni au
Matériel Et Méthode
Page 22 sur 141
Mode d’enregistrement : il était utilisé 2 à 3 appareils numériques qui étaient un IPhone 4 à
l’aide de l’application Dictaphone, un IPad avec l’application Audiomémo et enfin un Mac
Book Pro avec le logiciel Audacity. Ces différents modes d’enregistrement vocal ont été
disposés au centre de la table et orientés vers les interlocuteurs.
Retranscription : les focus group ont été retranscrits immédiatement après leur réalisation, tels
quels sur un mode informatique, tout comme les aspects non verbaux qui avaient été notifiés
par l’observateur (mentionnés en italiques).
L’ensemble des retranscriptions se trouve en annexe.
F .
A
N A L Y S E D E S D O N N E E SL’analyse des données commençait dès le premier entretien, sans attendre les suivants.
En premier lieu, elle était réalisée de manière verticale par la lecture de chaque focus
group pour s’imprégner de chacun.
Ensuite, une analyse transversale était réalisée. Il s’agissait de l’analyse de la transcription des
paroles de chaque participant, qui ont été découpées, classées, confrontées et comparées. Elle
portait aussi bien sur le verbal que le non verbal. Un double codage était nécessaire pour
renforcer la validité des résultats. Pour cela, les deux auteurs ainsi que la Directrice de la thèse
ont effectué l’analyse indépendamment et la confrontaient ensuite.
Cette analyse thématique permettait d’élaborer une synthèse narrative et descriptive de l’étude
Résultats
Page 23 sur 141
I I I .
R
E S U L T A T S
A .
P
O P U L A T I O NCinq focus group ont été réalisés d’octobre 2012 à février 2013 à Chambéry et à Annecy.
Vingt-six internes de Médecine Générale inscrits sur la Faculté de Grenoble ont participé à
raison de 5 internes dans les 5 premiers focus group et de 6 internes dans le dernier.
Tous ont accepté l’enregistrement vocal de l’entretien ainsi que la retranscription.
La population était constituée de 19 femmes et de 7 hommes, âgés entre 24 ans et 32 ans.
L’âge moyen s’approchait de 27 ans.
Cinq étaient en premier semestre, 1 en second semestre, 7 en troisième semestre, 1 en
quatrième semestre, 5 en cinquième semestre, 6 en sixième semestre et 1 avait fini son
internat et était remplaçant non thésé.
La Faculté d’origine des internes avant l’ECN se répartissait ainsi : 7 à Grenoble, 5 à Lyon, 5
à Dijon, 2 à Paris, 1 à Angers, 1 à Besançon, 1 à Rouen, 1 à Marseille, 1 à Toulouse, 1 à
Nancy et 1 à Rennes.
Les entretiens ont duré entre 45 minutes et 1h10minutes. La durée moyenne des entretiens
Résultats
Page 24 sur 141
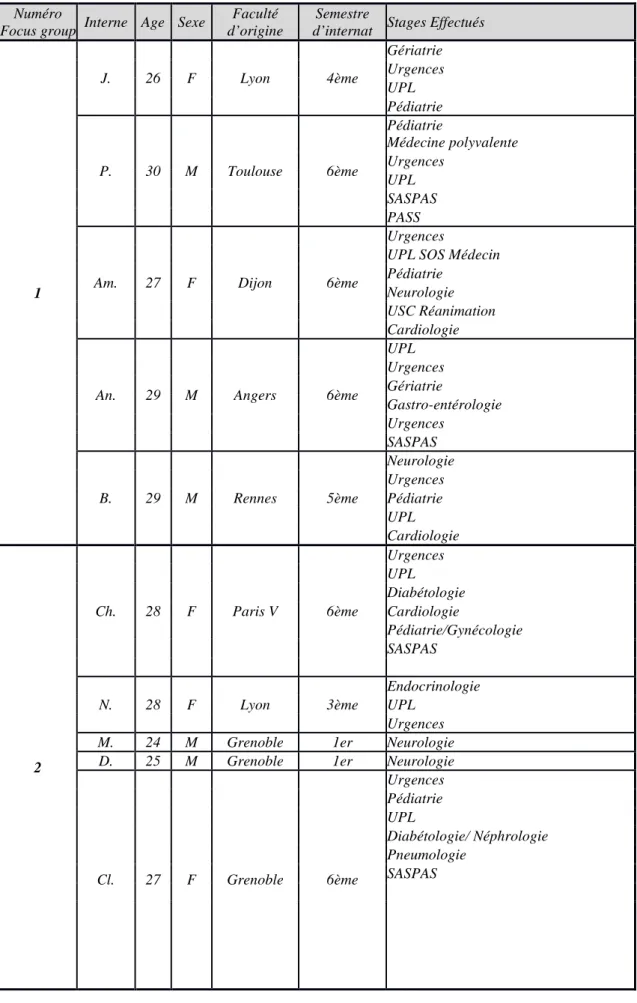
Tableau 1 : Description de la population d’interne
Numéro
Focus group Interne Age Sexe
Faculté d’origine
Semestre
d’internat Stages Effectués
1 J. 26 F Lyon 4ème Gériatrie Urgences UPL Pédiatrie P. 30 M Toulouse 6ème Pédiatrie Médecine polyvalente Urgences UPL SASPAS PASS
Am. 27 F Dijon 6ème
Urgences
UPL SOS Médecin Pédiatrie
Neurologie USC Réanimation Cardiologie
An. 29 M Angers 6ème
UPL Urgences Gériatrie Gastro-entérologie Urgences SASPAS B. 29 M Rennes 5ème Neurologie Urgences Pédiatrie UPL Cardiologie 2 Ch. 28 F Paris V 6ème Urgences UPL Diabétologie Cardiologie Pédiatrie/Gynécologie SASPAS N. 28 F Lyon 3ème Endocrinologie UPL Urgences
M. 24 M Grenoble 1er Neurologie
D. 25 M Grenoble 1er Neurologie
Cl. 27 F Grenoble 6ème Urgences Pédiatrie UPL Diabétologie/ Néphrologie Pneumologie SASPAS
Résultats
Page 25 sur 141
Numéro
Focus group Interne Age Sexe
Faculté d’origine
Semestre
d’internat Stages Effectués
3
Ca. 28 F Grenoble 6ème
Urgences Neurologie UPL Pédiatrie Cardiologie Infectiologie Y. 31 M Lyon A fini, remplaçant non thésé Cardiologie Gastro-entérologie UPL Urgences Gynécologie Rhumatologie Cl. 27 F Grenoble 5ème Cardiologie Gynécologie UPL Urgences HAD A. 26 F Lyon 5ème Urgences UPL Pédiatrie Gastro-entérologie Médecine polyvalente Cé. 27 F Nancy 5ème Cardiologie Gynécologie/Pédiatrie UPL Urgences Gériatrie 4
A. 25 F Paris XII 1er Gastro-entérologie
C. 24 F Marseille 1er Urgences
N. 24 F Dijon 1er Cardiologie
Y. 27 M Dijon 3eme Urgences Gynécologie UPL J. 32 F Grenoble 2eme MPR UPL 5 A. 25 F Dijon 3ème Urgences Gynécologie UPL Lt. 27 F Besançon 3ème Médecine Polyvalente Gynécologie UPL E. 27 F Rouen 3ème Neurologie Gynécologie UPL F. 26 F Dijon 5ème Pneumologie Urgences UPL Urgences Pédiatriques Unité post-urgence Lr. 25 F Grenoble 3ème Urgences Gynéco UPL C. 26 F Lyon 3ème Urgences Pédiatriques Urgences Adultes UPL