HAL Id: dumas-03177716
https://dumas.ccsd.cnrs.fr/dumas-03177716
Submitted on 23 Mar 2021HAL is a multi-disciplinary open access
archive for the deposit and dissemination of
sci-L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents
Prise en charge des traumatismes dentaires par les
professionnels du sauvetage aquatique dans les postes de
secours du littoral girondin
Gabriel Pucheu
To cite this version:
Gabriel Pucheu. Prise en charge des traumatismes dentaires par les professionnels du sauvetage aquatique dans les postes de secours du littoral girondin. Sciences du Vivant [q-bio]. 2021. �dumas-03177716�
U.F.R. D’ODONTOLOGIE
Année 2021
Thèse n°15
THESE POUR L’OBTENTION DU
DIPLOME D’ETAT de DOCTEUR EN CHIRURGIE
DENTAIRE
Présentée et soutenue publiquement
Par PUCHEU Gabriel
Né(e) le 23/09/1995 à Pessac
Le 10 mars 2021
Prise en charge des traumatismes dentaires par les
professionnels du sauvetage aquatique dans les postes de
secours du littoral Girondin
Sous la direction de : Docteur Pierre-Hadrien DECAUP
Membres du jury :
M. DEVILLARD Raphael Professeur des Universités – Praticien Hospitalier Président
Mme FENELON Mathilde Maitre de Conférence des Universités Rapporteur
M. DECAUP Pierre-Hadrien Assistant Hospitalo-Universitaire Directeur
Remerciements
A mes parents ,Merci pour tout le soutien et la confiance que vous m’avez apportés tout au long de mes études et tout au long de ma vie.
A ma sœur,
Merci de ton aide pour la réalisation de ce travail et d’être toujours partante pour réaliser les défis sportifs les plus fous.
A toute ma famille,
Affectueusement.
A Mamita,
Merci pour le soutien tout au long de ce travail et la correction patiente de toutes mes fautes d’orthographe.
A Camille,
Merci pour ta patience et tes encouragements pendant la rédaction de ce travail. Merci pour tout l’amour que tu me portes et le soutien dans tous les moments de la vie qui me rend si heureux en compagnie de Spix et Dewey.
A mes amis,
Hervé, Arthur, Titouan, Etienne, Philippine, Anais, Chloé et Rémi pour tous ces mémorables moments passés au cours de ces 6 années d’études ainsi qu’à mes amis médecins Pierre, Thomas, Paul et David.
Dylan, Lucas, Jules, et Vincent pour votre soutien dans les moments difficiles, où se retrouver entre copains lors d’une bonne session me redonnait toute l’énergie dont j’avais besoin. Merci pour tous ces moments mémorables passés au SurfClub et pour votre amitié.
Mes amis du poste Sud, Charlie D, Alexis L, Rémi Z, Maxime G, Titouan D et Arnaud M pour votre amitié sans faille depuis le début et tous les moments mémorables passés à Lacanau.
Merci à Charlie Dupont pour l’aide précieuse que tu m’a apportée pour la réalisation de ce travail.
Merci à Martin d’avoir accepté d’utiliser tes connaissances en mathématiques et informatique au service de mon travail.
A notre président de thèse,
Monsieur le Professeur Raphaël DEVILLARD Professeur des Universités – Praticien Hospitalier
Sous-section Dentisterie restauratrice et endodontie 58-01
Merci de nous faire l’honneur de présider notre jury. Recevez dans ce travail le témoignage de notre gratitude et l’expression de notre reconnaissance.
A notre directeur de thèse,
Monsieur le Docteur Pierre-Hadrien DECAUP Assistant Hospitalo-Universitaire
Sous-section Prothèse Dentaire 58-01
Merci pour votre aide, votre disponibilité et votre patience durant l’élaboration de notre travail. Votre passion pour l’art dentaire et votre pédagogie ont réellement participé à rendre ma dernière année de clinique passionnante. Vous m’avez transmis l’importance de la réflexion, du détail et de la précision dans notre profession.
Veuillez accepter dans ce travail notre amitié la plus sincère.
A notre rapporteur de thèse,
Madame le Docteur Mathilde FENELON Maitre de Conférence des Universités Sous-section Chirurgie Orale 57-01
Merci de nous faire l’honneur d’être le rapporteur de notre thèse. Soyez assurée de ma gratitude et de mon profond respect.
A notre assesseur,
Madame le Docteur Elsa GAROT Maitre de Conférence des Universités Sous-section Odontologie Pédiatrique 56-01
Merci de l’honneur que vous me faites en acceptant de nous juger. Merci pour votre enseignement en odontologie pédiatrique durant ma dernière année de clinique, qui a grandement contribué à l’interêt que j’y porte aujourd’hui et le désir de pratiquer la pédodontie dans mon exercice professionnel futur.
Table des matières
1. INTRODUCTION...13 1.1. Traumatologie dentaire...13 1.1.1. Epidémiologie...13 1.1.1.1. Incidence...14 1.1.1.2. Prévalence...14 1.1.1.3. Facteurs de risque...16 1.1.2. Classification...171.1.3. L’avulsion traumatique, réelle urgence...20
1.1.3.1. Complexe dentino-pulpaire...20
1.1.3.2. Ligament parodontal...21
1.2. Les plages du littoral girondin, milieu accidentogène...22
1.3. Les acteurs de la mission de protection de la population sur les plages océanes : des professionnels du sauvetage aquatique...24
2. PROBLEMATIQUE...25
2.1. Les recommandations données dans le référentiel national de secourisme émis par la Direction Générale de la Sécurité Civile et de la Gestion des Crises correspondent-elles aux données actuelles concernant la prise en charge immédiate d’un traumatisme dentaire ?...26
2.2. Quels gestes maitrisent et adoptent les secouristes face à un traumatisme dentaire ?...26
2.3. Une formation courte a-t-elle une influence sur leurs connaissances et l’application de celles-ci ?...26
3. MATERIEL ET METHODE...27
3.1. MATERIEL...27
3.2. METHODES...30
3.2.1. Revue systématique de la littérature et construction d’un tableau comparatif...30
3.2.1.1. Objectifs...30
3.2.1.2. Critères d’inclusion et d’exclusion...30
3.2.1.3 Stratégie de recherche...31
3.2.2. Création et diffusion d’un questionnaire à destination des professionnels du sauvetage. ...32
3.2.2.4. Diffusion du questionnaire...34
3.2.2.5. Analyse des données...35
3.2.2.6 Protection des données personnelles...35
3.3.3. Etude comparative à partir d’un questionnaire d’un même groupe de professionnel non formé puis formé...35
3.3.3.1. Réalisation des supports de formation...36
3.3.3.2. Construction du questionnaire de satisfaction...37
3.3.3.3. Elaboration pédagogique de l’intervention...38
4. RESULTATS...40
4.1. Revue systématique de la littérature et tableau comparatif avec référentiel...40
4.1.1. Sélection des études...40
4.1.2 Articles exclus de l’étude...42
4.1.3. Description des références sélectionnées dans l’étude...43
4.1.4. Synthèse des résultats...50
4.1.5. Comparaison des résultats avec les données du référentiel national de secourisme...51
4.2. Résultats du questionnaire de connaissance soumis à la population étudiée...53
4.2.1 Résultats descriptifs du questionnaire de connaissance...53
4.2.2 Recherche de corrélations...63
4.3. Résultats de la formation sur l’application des nouvelles connaissances...67
4.3.1. Résultats des questionnaires de connaissances réalisés sur 10 participants après la formation courte...67
4.3.2 Résultats des questionnaires de satisfaction sur la formation courte suivie par 10 participants...71 5. DISCUSSION...72 6. CONCLUSION...76 BIBLIOGRAPHIE...77 ANNEXE...82 Résumé...88
Liste des figures
Figure 1 : Houles touchant le Sud-Ouest de la France créées par des tempêtes en Atlantique Nord
d’après un relevé des données maritimes effectuées le 22/10/2020 sur le site du National Oceanic
and Atmospheric Administration.
Figure 2 : Image aérienne de la plage centrale de Lacanau d’après le système d’information
géographique Google Earth.
Figure 3 : Image aérienne de la plage du Porge d’après le système d’information géographique Google Earth.
Figure 4 : Diagramme de flux PRISMA 2009.
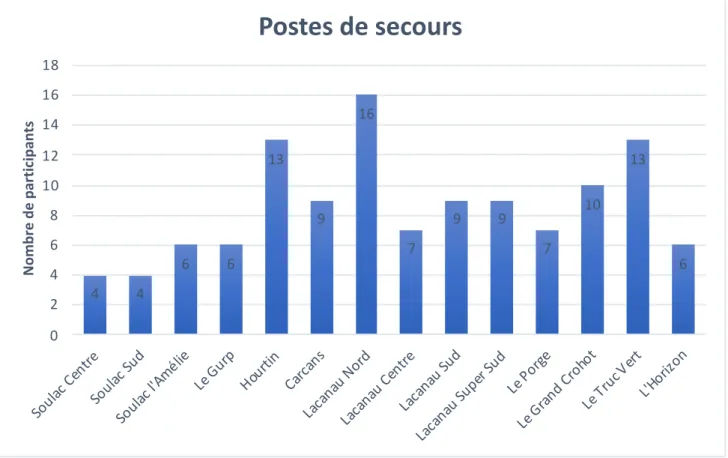
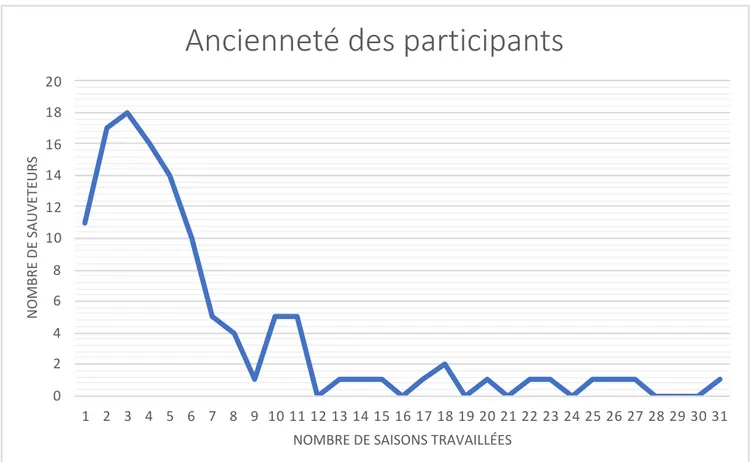
Figure 5 : Nombre de participants par poste de secours. Figure 6 : Ancienneté des sauveteurs.
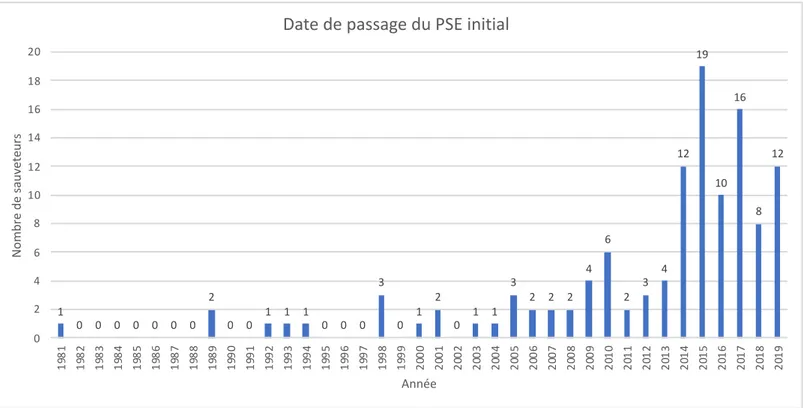
Figure 7 : Année de validation du diplôme de secourisme initial.
Figure 8 : Organismes de formation ayant délivré le diplôme de secourisme initial aux participants. Figure 9 : Anatomie de la couronne dentaire et racine dentaire.
Figure 10 : Manipulation d’une dent expulsée.
Figure 11 : Cadre de diffusion d’informations concernant la réimplantation immédiate. Figure 12 : Temps de conservation maximum avant réimplantation d’une dent expulsée. Figure 13 : Ressenti des sauveteurs face à un cas d’expulsion dentaire traumatique.
Figure 14 : Cadre de diffusion d’instructions spécifiques sur la conduite à tenir immédiate face à
une expulsion dentaire.
Figure 15 : Réponses à la question portant sur le bilan neurologique / rachis en fonction de
l’ancienneté professionnelle des participants.
Figure 16 : Réponses à la question portant sur le bilan neuro/rachis en fonction du nombres de
saisons effectuées et de l’âge des participants.
Figure 18 : Manipulation d’une dent expulsée.
Figure 19 : Temps maximum de conservation avant la réimplantation. Figure 20 : Spider Chart représentant la satisfaction des participants.
Liste des tableaux
Tableau 1 : Classification des traumatismes des tissus durs dentaires d’après Andreasen J.O.
Tableau 2 : Classification des traumatismes des tissus parodontaux et osseux d’après Andreasen
J.O.
Tableau 3 : Articles exclus de l’étude après lecture intégrale.
Tableau 4 : Comparaison des données du référentiel national de secourisme avec les données de la
Liste des abréviations
BNSSA : Brevet national de sécurité et sauvetage aquatique.
DGSCGC : Direction générale de la sécurité civile et de la gestion des crises. DP : Dent permanente.
DT : Dent temporaire.
FFSS : Fédération française de sauvetage et de secourisme.
FNMNS : Fédération nationale des métiers de la natation et du sport. HBSS : Hank’s Balanced Salt Solution.
IADT : International association of dental traumatology. OMS : Organisation mondiale de la santé.
PSE1 : Premier secours en équipe de niveau 1. SAMU : Service d’aide médicale urgente.
SDIS : Service départemental d’incendie et de secours. SNSM : Société nationale de sauvetage en mer.
1. INTRODUCTION
Les plages océanes du littoral Girondin, lieux marqués par une surpopulation en période estivale ainsi que la pratique de sports à fort potentiel traumatiques, sont des zones où se produisent tous types d’accidents d’une gravité variable, allant de la simple coupure à la noyade, en passant par les différentes lésions traumatiques. Parmi celles-ci, les traumatismes dentaires sont des accidents graves aux conséquences physiques et psychologiques considérables pour le patient. La sécurité de ces lieux est assurée par des professionnels formés à la pratique du secourisme et des soins d’urgence, présents durant toute la période estivale. Nous allons, dans un premier temps, décrire les éléments du contexte de notre étude. La traumatologie dentaire sera abordée, puis les plages océanes du littoral Girondin et enfin le personnel formé aux gestes de premiers secours. Dans un second temps, nous présenterons notre étude réalisée au cours de l’année 2020 portant sur les sauveteurs aquatiques exerçants sur le littoral Girondin suivie de ses résultats. Enfin, nous verrons la réalisation d’un projet découlant des données et résultats de nos deux premières parties, il s’agit de la formation d’un groupe de professionnels à la prise en charge d’un traumatisme dentaire, plus particulièrement l’avulsion traumatique.
1.1. Traumatologie dentaire
Selon l’Organisation Mondiale de la Santé (OMS), le traumatisme peut être défini comme « un dommage subi par le corps humain lorsqu’il est brutalement soumis à des quantités d’énergies (mécanique, thermique, chimique, rayonnée) qui dépassent le seuil de tolérance physiologique ou est privé d’un ou plusieurs éléments vitaux (oxygène, chaleur) » (1).
1.1.1. Epidémiologie
Les traumatismes dentaires peuvent être appréhendés notamment par leurs données statistiques. Les données d’incidence et de prévalence vont nous faire comprendre l’ampleur du phénomène.
1.1.1.1. Incidence
Les traumatismes dentaires représentent un réel problème de santé publique de part leur fréquence, leur impact économique et leurs répercussions sur la qualité de vie des patients touchés. L’incidence des traumatismes dentaires affecte 5 % de la population mondiale (2). Mais les nombreuses études pourraient sous-estimer ce taux par l’absence d’un système normalisé d’enregistrement et de classification des traumatismes dentaires observés (3).
1.1.1.2. Prévalence
La prévalence des traumatismes dentaires est très variable dans la littérature, elle peut varier de 6 % dans une population d’écoliers Indiens (4) à 59 % dans une population d’enfants âgés de 12 ans au Brésil (5). Cette grande variation de la prévalence peut être expliquée par la présence de facteurs de risques nombreux et différents en fonction des régions du monde et des populations, tels que le genre, l’âge, les habitudes de vie et comportements, la culture et la pratique sportive (6). Selon une étude rétrospective réalisée sur 4 ans dans un hôpital universitaire allemand, 63 % des traumatismes dentaires surviennent le week-end (7).
Concernant l’âge de survenue des traumatismes dentaires, environ 1/3 des enfants d’âge pré-scolaire, et 1/4 des adolescents et adultes ont déjà subi un traumatisme dentaire dans leur vie (6). L’incidence évolue au cours de la vie, elle est élevée jusqu’à l’âge de 10-12 ans, puis diminue progressivement jusqu’à 20 ans, pour être proche de zéro à 45 ans. Par conséquent, 90 % des traumatismes dentaires surviennent avant l’âge de 20 ans (2) (3).
Les hommes sont plus touchés que les femmes. Le ratio de prévalence homme / femme est d’environ 1,4 (6) (3).
9 % des cas et latérales dans 6 % des cas. Les étiologies les plus fréquentes sont les chutes, puis les accidents de vélo et de la route, et enfin les accidents de sport et agressions (8).
Les sports de contacts présentent un risque élevé de traumatismes dentaires car ils sont le lieu de nombreuses collisions entre joueurs, accentuées par la compétitivité pour empêcher l’autre équipe de gagner. Parmi les sports à hauts risques, on retrouve les sports de combats (boxe, karaté, judo), le rugby, football américain, le hockey, le handball. Parmi l’ensemble des blessures chez les pratiquants de sports de contacts, 30 % sont des lésions dentofaciales (9). Dans la littérature, l’utilisation d’une protection intra-buccale, adaptée, diminue considérablement les soins dentaires suite à des chocs dans les sports de contacts (10) (11).
L’augmentation continue du nombre d’usagers de la route entraine un risque de collisions toujours plus important, notamment lorsque les différents usagers (autobus, voitures, motocyclistes, cyclistes, trottinettes électriques et piétons) doivent cohabiter et se partager la voie publique (12). Dans une étude réalisée en Iran en 2017 sur des motocyclistes ayant eu un accident de la route, 50 % des blessures étaient des lésions dentaires, dont 19 % des avulsions traumatiques (13).
Les traumatismes dentaires chez les enfants maltraités représente 23 % des cas, les enfants maltraités ont présenté deux fois plus de lésions dentaires traumatiques que les enfants sans antécédents de maltraitance selon une étude réalisée au Brésil en 2016 (14). Les conséquences bucco-dentaire de la maltraitance peuvent être de deux types, la lésion traumatique pure suite à un coup direct ou à l’aide d’un objet, et la négligence. Selon l’American Academy of Pediatric
Dentistry, la négligence dentaire est « le défaut délibéré d’un parent ou d’un tuteur de rechercher ou
suivre le traitement nécessaire pour assurer un niveau de santé bucco-dentaire essentiel pour permettre le fonctionnement adéquat et l’absence de douleurs et d’infection » (15). Cette négligence peut nuire à l’apprentissage, à la communication, à la nutrition et à la croissance au développement général de l’enfant. Le manque de moyens financiers, les familles mono-parentales et le manque de valeur perçue pour la santé bucco-dentaire sont des facteurs aggravants (16). Le visage est la zone la plus fréquemment touchée dans tout type de violence domestique. Lors de la consultation du patient victime d’un traumatisme dentaire, l’étiologie rapportée est la chute ou collision, ce qui rend le diagnostic de maltraitance complexe car l’âge pré-scolaire et scolaire sont des périodes marquées par des chutes régulières de l’enfant (17) (18).
Nous voyons que les traumatismes dentaires représentent une large part des consultations médicales et entraînent des séquelles qui peuvent varier en fonction du type de population touchée. Aux vues de l’âge des patients atteints, ainsi que les lieux et types d’accidents les plus représentés, les professionnels du sport, personnels scolaires, parents et personnels médicaux sont en première ligne pour minimiser l’impact important causé par ces traumatismes chez les patients.
Ces traumatismes dentaires peuvent également être expliqués par différents facteurs de risques.
1.1.1.3. Facteurs de risque
Les dysmorphoses dento-maxillaires augmentant le risque de traumatismes dentaires sont la béance antérieure, l’occlusion de classe II division 1, le surplomb incisif supérieur à 4 millimètres et la lèvre courte. Les habitudes de succion non nutritives interviennent dans l’apparition de ces situations anatomiques défavorables (19) (20).
Les antécédents de traumatismes en dentition primaire augmentent le risque de survenue de traumatismes dentaires en dentition permanente (21).
La prévalence de l’obésité infantile dans le monde varie de 2 % à 30 % suivant les pays, les Etats-Unis d’Amérique étant le pays le plus touché. Selon une étude réalisée en Inde sur 1550 écoliers de 6 et 13 ans, les enfants obèses ont 2,8 fois plus de risque de subir un traumatisme dentaire. Les causes évoquées sont le manque d’agilité et les chutes plus fréquentes (20).
Le trouble déficitaire de l’attention/hyperactivité (TDAH) est un trouble neuro-comportemental le plus courant chez l’enfant, avec une prévalence de 5,3 %. Il entraine des phases d’inattentions et d’impulsivités, conduisant à des chutes et collisions (22). Une étude recherchant les blessures traumatiques sur 247 enfants de 7 à 16 ans atteints de TDAH qui a été menée en Turquie montre que 32 % des enfants présentaient des lésions dentaires traumatiques, avec un pic
Peu d’études comparent le niveau-socio économique et la survenue de traumatismes dentaires. Une étude menée au Brésil chez 3700 enfants âgés de 9 à 14 ans indique que les niveaux socio-économiques moyens et supérieurs sont plus touchés car l’accès aux vélos, planches à roulettes et autres accessoires est plus fréquent (24). D’autre part, une étude menée au Royaume Uni montre que les catégories socio-économiques basses sont plus à risques de subir un traumatisme dentaire (25).
Les données épidémiologiques des traumatismes bucco-dentaires nous montrent une fréquence importante et très variable en fonction de différentes populations et facteurs de risque, avec un impact considérable sur la qualité de vie post-accident. Afin de mieux appréhender ces lésions, nous allons voir comment systématiser leurs diagnostics par l’utilisation d’une classification.
1.1.2. Classification
Le diagnostic et le traitement de lésions dentaires traumatiques est très complexe en raison des différents types de fractures et de luxations affectant à la fois la dentition primaire et dentition permanente. Ces types de fractures et luxations peuvent se combiner lors d’un même traumatisme ce qui amène le résultat à plus de 100 scénarios possibles de traumatismes lorsque les dentitions primaires et permanentes sont aussi impliquées (26). Afin d’améliorer la prise en charge, l’utilisation d’une classification de référence permet de systématiser le diagnostic. Il existe plusieurs classification dans la littérature, mais la classification de l’OMS (27), reprise par J.O Andreasen (28) (29) est la plus utilisée. Elle comprend la classification des tissus durs (tableau 1), et des tissus parodontaux et alvéolaires (tableau 2). Elle s’applique aux dents temporaires et permanentes.
Courtoisie Dr Léa MASSE
Courtoisie Dr Elsa GAROT Courtoisie Dr Mathilde BOUDEAU Courtoisie Dr Pierre-Hadrien DECAUP
Courtoisie Dr Pierre-Hadrien DECAUP
Courtoisie Dr Pierre-Hadrien DECAUP
Tableau 2 : Traumatismes des tissus parodontaux et osseux d’après J.O Andreasen (29) Courtoisie Dr Elsa GAROT
Courtoisie Dr Elsa GAROT
Courtoisie Dr Elsa GAROT
Courtoisie Dr Pierre-Hadrien DECAUP Courtoisie Dr Pierre-Hadrien DECAUP Courtoisie Dr Pierre-Hadrien DECAUP
Parmi les traumatismes des tissus osseux et parodontaux, nous allons nous intéresser à l’avulsion traumatique, qui est l’expulsion complète de la dent hors de son alvéole. Cette situation est autant préoccupante biologiquement que marquante psychologiquement car elle représente la perte de l’organe dentaire pour le patient.
1.1.3. L’avulsion traumatique, réelle urgence
L’urgence peut être définie comme « une situation pathologique dans laquelle un diagnostic et un traitement doivent être réalisés très rapidement sous peine d’entrainer un préjudice irréparable » (30). L’anatomie et la physiologie dentaire ainsi que la définition de l’urgence vont nous permettre de montrer en quoi l’avulsion traumatique est le traumatisme dentaire entrainant des séquelles biologiques irréversibles et où la notion de temps d’action est primordiale.
Concernant l’incidence des expulsions traumatiques dans la littérature, cette lésion reste en général peu fréquente, soit 0,5 % à 3 % de tous les traumatismes dentaires. Elle survient le plus souvent entre 7 et 10 ans du fait de la laxité du ligament parodontal et de l’immaturité radiculaire (31).
Le complexe dentino-pulpaire et le ligament parodontal sont les deux entités vivantes permettant toutes les fonctions de l’organe dentaire. L’avulsion traumatique est une situation où ces deux entités sont dans chaque cas gravement lésées.
1.1.3.1. Complexe dentino-pulpaire
La pulpe dentaire est un tissu conjonctif composé de fibroblastes. Elle contient un axe vasculo-nerveux pénétrant par le ou les orifices apicaux de la dent.
La vascularisation se fait par une ou deux artérioles, qui pénètrent par le foramen apical, jusqu’à la chambre pulpaire. Le retour veineux se fait par des veinules cheminant à contre sens des artérioles. Il existe des anastomoses artério-veineuses qui permettent de réguler le flux sanguin. Le
L’innervation sensitive pulpaire provient du nerf trijumeau. La branche maxillaire (V2) assure l’innervation des pulpes dentaires maxillaires et la branche mandibulaire (V3) assure l’innervation des pulpes dentaires mandibulaires. Les fibres nerveuses sont amyéliniques, de type C et A-δ. La pulpe dentaire reçoit aussi une innervation autonome du système nerveux sympathique (33).
L’expulsion dentaire traumatique entraine la section du paquet vasculo-nerveux, ce qui conduit à la nécrose pulpaire. Avant la fin de la rhyzagénèse, la réimplantation immédiate d’une dent permanente immature peut permettre la cicatrisation vasculaire (revascularisation) mais les fibres nerveuses ne se répareront pas. La réimplantation immédiate d’une dent permanente mature n’offre aucune chance de cicatrisation vasculaire ni de cicatrisation nerveuse (34).
1.1.3.2. Ligament parodontal
Le ligament dento-alvéolaire ou desmodonte est un tissu conjonctif dense d’origine ectomésenchymateuse qui réalise la jonction entre l’os alvéolaire et le cément. Il est composé majoritairement de fibroblastes et de collagène. Il participe à l’amortissement des contraintes exercées sur la dent, renseigne les structures musculaires grâce à ses terminaisons nerveuses et participe à la cicatrisation des tissus parodontaux. L’absence de ce ligament entraine une ankylose et/ou une résorption radiculaire (35) (36).
Lors de l’expulsion dentaire, les cellules du ligament parodontal sont en contact avec l’air libre. Le taux de survie des cellules desmodontales diminue avec le temps d’exposition à l’air libre. Dans les recommandation de l’International Association of Dental Traumatology (IADT), à une heure de conservation au sec, le taux de survie des cellules est quasi-nulle. Le pronostic de cicatrisation est très défavorable et l’ankylose et/ou résorption sont inévitable (34) (37). La survie cellulaire est augmentée dans un milieu liquide. La solution de Hank’s (HBSS), le lait, le sérum physiologique et la salive sont des milieux préservants la viabilité cellulaire au-delà de soixante minutes. Le lait est la solution la plus disponible et la moins onéreuse (38).
Nous avons identifié au cours de cette partie sur la traumatologie dentaire des lésions qui sont fréquentes en particulier chez les jeunes hommes et dans la pratique sportive. Parmi celles-ci, l’avulsion traumatique, qui est une situation impliquant à la fois les tissus pulpaires et parodontaux,
représente la réelle urgence. Ces accidents, aggravés par certains facteurs de risques, se produisent à la suite de chocs avec un objet, le sol ou une autre personne. Notre avons choisi comme lieu pour la réalisation de notre étude les plages surveillées du littoral Girondin, zone où se côtoie une surpopulation de vacanciers, des pratiquants de sport comme le surf en surnombre, le tout dans un environnement naturel qui peut, comme nous allons le voir, prendre des formes très dangereuses.
1.2. Les plages du littoral girondin, milieu accidentogène
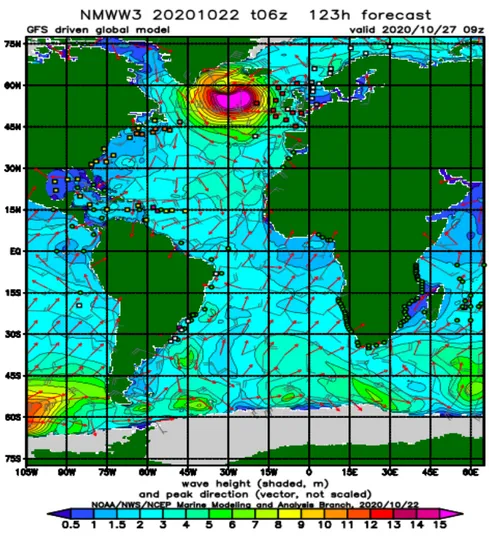
Le terme de plage à haute-énergie correspond bien aux plages Girondines. La morphologie de la côte, associée à l’exposition aux fortes houles arrivant de l’atlantique nord (WNW) et à la surpopulation lors des périodes estivales rendent les plages girondines une zone propice aux accidents. D’après l’étude de B. Castelle et al. : Environnemental controls on surf zone injuries on
high-energy beaches (39) réalisée sur les plages de Girondes et des Landes en France au cours des
étés 2007, 2009 et 2015, plusieurs paramètres comme les conditions météorologiques, le vent, la taille des vagues et le stade de la marée ont été combinés. Il en résulte que les journées chaudes, avec peu de vent, des vagues de taille moyenne (0,75 – 1,5m), au stade de marée haute, la houle se brisant violemment sur une pente raide de sable créent le plus de lésions traumatiques de type entorses et fractures (39).
Figure 1 : Houles touchant le Sud-Ouest de la France créées par des tempêtes en Atlantique Nord
d’après un relevé des données maritimes effectué le 22/10/2020 sur le site du National Oceanic and
Atmospheric Administration (40)
On retrouve dans la littérature plusieurs études portant sur l’accidentogénie des pratiquants d’activités nautiques, en particulier le surf. Trois types de blessures traumatiques sont observés sur les plages de haute-énergies où la pratique du surf est omniprésente, les lacérations représentent la majorité des accidents, puis en seconde position les luxations et entorses, et enfin les fractures (41). L’âge moyen des patients est de 27 ans, et sexe masculin est majoritairement représenté (82%) dans une étude sur les blessures causées par le surf à partir d’une base de données aux Etats-Unis d’Amérique de 2002 à 2013 (42). Dans une étude réalisée sur 600 surfeurs de huit plages différentes aux états-unis en 2003, les blessures au visage représentent 26 % des cas. Dans 45 % des cas, un choc avec une planche ou un autre surfeur est en cause (43). Ces lieux à forte accidentogénie sont protégés en période estivale par des professionnels formés au secours et sauvetage de victimes, sélectionnés chaque année sur leur compétence.
1.3. Les acteurs de la mission de protection de la population sur les
plages océanes : les professionnels du sauvetage aquatique
Les sauveteurs aquatiques ou nageurs sauveteurs sont titulaires du Brevet National de Sécurité et de Sauvetage Aquatique (BNSSA) ainsi que des Premiers Secours en Equipe de niveau 1 (PSE1), au minimum. Ils exercent la surveillance des baignades ouvertes gratuitement au public, aménagées et autorisées par la préfecture compétente (44). D’après le code de la santé publique, « une baignade aménagée comprend une portion de terrain contiguë à une eau de baignade sur laquelle des aménagements ont été réalisés, afin de favoriser la pratique de la baignade » (45). Ils ont pour mission la prévention, la surveillance et l’intervention. Ils sont recrutés sur leurs compétences physiques et de secouriste chaque début d’année lors d’un stage de sélection permettant de tester leurs aptitudes sportives. Leur présence sur les plages s’étale, en fonction des communes, du mois de Mai au mois d’Octobre, avec des effectifs renforcés durant les mois de Juillet et Août. Ils travaillent en équipe, parfois avec des fonctionnaires de police nationale (Compagnies Républicaines de Sécurité), afin de faire respecter la loi en plus d’assurer la sécurité de la baignade, en particulier sur les plages les plus fréquentées telle que la plage centrale de Lacanau. Ils ont à disposition une structure physique, le poste de secours, du matériel de secours ainsi qu’un véhicule permettant la surveillance et l’intervention. La fréquentation d’une zone de bain comme la plage centrale de Lacanau peut atteindre 4000 personnes (46) sur une journée de surveillance en période estivale.
Ces professionnels sont donc présents dans le but de sécuriser et protéger une surpopulation de vacanciers dans un milieu naturel dangereux. Ils sont responsables des baigneurs dans la zone réglementée et doivent agir en conséquence lorsqu’un accident se produit, notamment un traumatisme bucco-dentaire.
2. PROBLEMATIQUE
Les plages du littoral Girondin sont des lieux à haut risque d’accidents de part la morphologie de la côte, frappée par des houles puissantes, la pratique d’activités à risque tel que le surf, et l’importante fréquentation durant la période estivale, pouvant atteindre certains jours 4000 baigneurs.
Les traumatismes dentaires peuvent être causés par un choc direct entre la face de la victime et une autre personne, ou par un choc avec un objet comme une planche de surf. Ils peuvent prendre un caractère d’urgence lorsque le choc entraine l’expulsion d’une dent. Les incisives maxillaires sont les plus concernées.
Sur ces plages, des professionnels formés sont présents pour assurer la sécurité de la population tout au long de la période de fréquentation maximale, la saison estivale. Ces professionnels du sauvetage agissent sur la base du référentiel national de secourisme, et suivent une formation continue annuelle. Dans ce contexte géographique à haut risque traumatique, associé à une surveillance continue autorisant une prise en charge précoce, la problématique suivante peut être proposée :
La prise en charge des trauma
tismes dentaires
par les professionnels du
sauvetage aquatique sur les plages Girondines
au cours de la saison estivale est-elle
De cette problématique générale peuvent se dégager 3 questions subsidiaires :
2.1.
Les recommandations données dans le référentiel national de
secourisme émis par la Direction Générale de la Sécurité Civile et
de la Gestion des Crises (DGSCGC) correspondent-elles aux
données actuelles concernant la prise en charge immédiate d’un
traumatisme dentaire ?
L’objectif est de déterminer une conduite à tenir adaptée et d’évaluer la pertinence du référentiel national de secourisme.
2.2. Quels gestes maitrisent et adoptent les secouristes face à un
traumatisme dentaire ?
L’objectif est d’évaluer les connaissances des sauveteurs aquatiques concernant la prise en charge d’un traumatisme dentaire pour appréhender les besoins en formation et de rechercher une corrélation statistique.
2.3. Une formation courte a-t-elle une influence sur leurs connaissances
et l’application de celles-ci ?
L’objectif est de créer une formation sur la conduite à tenir face à un traumatisme dentaire en secourisme et d’évaluer le bénéfice de l’intervention.
3. MATERIEL ET METHODE
3.1. MATERIEL
Nous avons étudié les professionnels du sauvetage aquatique exerçant sur le littoral Girondin dans 14 postes de secours répartis sur les communes de Lège Cap-Ferret, Le Porge, Lacanau, Carcans, Hourtin, Montalivet et Soulac.
Les plages de ces 14 postes présentent la même configuration tant au niveau de la morphologie côtière que de l’exposition à la houle (39). Ce sont des stations balnéaires prisées, marquées par une forte affluence tout au long de la période estivale. Elles sont situées à proximité de la métropole Bordelaise.
On peut noter 2 types de plage :
Une situation plutôt urbaine, avec un front de mer aménagé avec des parkings et commerces/restaurants tel que la plage centrale de Soulac, ou la plage centrale de Lacanau. L’accès à la zone de bain est facilité par des structures artificielles (escaliers, accès handicapés).
Figure 2 : Image aérienne de la plage centrale de Lacanau d’après le système d’information
Une situation plutôt sauvage, tel que la plage du Porge ou du Grand Crohot (Lège Cap-Ferret), où l’accès se fait par la dune, qui est balisée et aménagée temporairement, seulement pour la saison estivale.
Figure 3 : Image aérienne de la plage du Porge d’après le système d’information géographique Google Earth (47)
La plage Centrale de Lacanau est sélectionnée pour réaliser une formation sur le personnel concernant la conduite à tenir immédiate face à un traumatisme dentaire car elle présente une très forte affluence répartie sur toute la saison de surveillance grâce à son accès facile (parking en bord de plage), des commerces et restaurants en front de mer, ainsi qu’une situation géographique privilégiée par rapport à l’agglomération Bordelaise (60 km).
Les sauveteurs aquatiques exerçant sur ces communes sont formés à la pratique du secourisme à partir d’un même référentiel. Ils ont validé une formation initiale de 35 heures pour le PSE1 et 35 heures pour le PSE2 dans un organisme de formation agréé par la DGSCGC : Direction Générale de la Sécurité Civile et de la Gestion des Crises (48). Les formations continues, qui doivent être réalisées chaque année pour garantir la validité du diplôme initial, se déroulent sur une
Ils sont recrutés par les communes à l’issue d’un stage de sélection commun, qui permet de les faire évoluer dans des conditions égales pour tous les participants, afin de normaliser la sélection. Ce stage est organisé par le Syndicat Intercommunal à Vocation Unique (SIVU) puis les mairies embauchent les participants sélectionnés. Le maire de la commune délègue aux sauveteurs son pouvoir de police spéciale incluant l’aménagement de l’espace sécurisé et l’organisation de la surveillance des plages.
Les décisions attenant à l’organisation de la surveillance ne sont pas centralisées, ce sont les mairies qui définissent chaque année les zones surveillées (par l’intermédiaire des chefs de postes) ainsi que les périodes de surveillances. Aucun texte ne définit le nombre minimum d’effectif pour surveiller une zone de bain aménagée d’accès gratuit, chaque commune prend cette décision. La préfecture n’intervient pas.
Les postes de secours étudiés fonctionnent tous plus ou moins de la même manière. Les équipes sont formées d’un chef, deux adjoints-chefs, et un nombre variable d’équipiers. La surveillance est sous la responsabilité du chef de poste. Les postes sont constitués d’une vigie, d’une infirmerie et d’un espace de vie (cuisines, vestiaires). La vigie est un endroit permettant à un seul sauveteur d’évaluer la sécurité des personnes sur l’ensemble de la zone de bain. Les horaires de surveillance sont décidées par arrêtés municipaux et variables selon les communes (11h à 19h pour la plage de Lacanau Centre).
La gestion du matériel de secourisme est faite par la communauté de commune médoc atlantique pour les communes de Lacanau, Carcans, Hourtin, Montalivet et Soulac. Les communes du Porge et de Lège Cap Ferret gèrent eux même les commandes et stocks de matériel de secours. Selon la circulaire du 19 juin 1988 : « surveillance des plages et lieux de baignade d’accès non payants » (50), les équipements sont composés de :
- matériel de sauvetage et de surveillance (véhicule d’intervention, Véhicule Nautique à Moteur, palmes, planche de sauvetage, mâts de signalisation, chaises de surveillance, etc.).
- matériel de réanimation (oxygénothérapie médicale, canules, etc.).
- matériel de secourisme (Coussin Hémostatique d’Urgence, garrot, colliers cervicaux, moyens d’immobilisations généraux, moyens de relevage, etc.).
- matériel de liaison (VHF, téléphone fixe, canal de liaison privilégié pour moyen aéronautiques). - matériel divers (produits d’entretien, consommables bureautiques, mobilier bureautique, etc.).
Un document officiel, appelé main courante ou registre journalier (46), est minutieusement complété chaque jour retraçant toutes les actions du personnel réalisées de l’ouverture à la fermeture du poste. Ce document fait valeur juridique.
3.2. METHODES
3.2.1. Revue systématique de la littérature et construction d’un tableau
comparatif
3.2.1.1. Objectifs
Cette revue systématique de la littérature a été réalisée dans le but de définir la conduite à tenir immédiate face à un traumatisme dentaire.
L’étude a pour objectif :
- La recherche de tout article abordant la conduite immédiate à tenir face à un traumatisme dentaire. - La comparaison des différentes prises en charge.
- L’analyse des résultats et la synthèse des données.
- La comparaison de la synthèse des résultats avec les recommandations du référentiel national de secourisme.
3.2.1.2. Critères d’inclusion et d’exclusion
Ont été inclus dans cette revue les articles originaux, les études prospectives ainsi que les études d’observation sur l’être humain. La recherche a été effectuée sur une période s’étalant de
études rétrospectives, études in-vitro et rapports de cas ont été exclus. Les articles traitant uniquement de la prise en charge d’un traumatisme dentaire à moyen et long terme ont été exclus.
3.2.1.3 Stratégie de recherche
La recherche a été conduite en Mai et Juin 2020 sur les bases de données électroniques PubMed, Medline, Embase and Cochrane Library. La recherche a été menée selon les critères du PRISMA : Proposing Reporting Items for Systematics Review and Meta-Analyse (51). Pour compléter, une recherche manuelle à partir des références des articles sélectionnés a été menée.
La combinaison de mot clés utilisés pour la recherche étaient : (« first aid » OR « emergency management ») AND (« dental trauma » OR « tooth injuries » OR « avulsed teeth »).
Une première sélection a été réalisé en examinant les titres et résumés, ainsi que la recherche de doublons retrouvés entre les différentes bases de données. Par la suite, les articles sélectionnés ont été lus intégralement afin d’évaluer leur éligibilité à cette revue. Les articles restants correspondent donc aux critères d’inclusion et d’exclusion définis précédemment. Grâce à la lecture des textes intégraux et sur la base de modèles antérieurs, une grille de lecture a été réalisée.
Cette grille comporte les éléments suivants : - Titre - Année - Auteurs - Pays - Impact Factor - Type d’études - Objectif de l’étude - Critères d’évaluations
- Considération traumatisme dentaire implique traumatisme cervico-facial - Manipulation de la dent / distinction couronne racine
- Traitement en deuxième intention après avulsion traumatique - Temps extra-oral avant réimplantation
- Type de support de conservation
- Temps de conservation en fonction du support - Conclusion
3.2.2. Création et diffusion d’un questionnaire à destination des
professionnels du sauvetage.
3.2.2.1. Type d’étude
Une étude observationnelle rétrospective multicentrique a été réalisée. Elle était à la fois quantitative et qualitative.
3.2.2.2. Population étudiée
La population source était constituée des sauveteurs aquatiques exerçants dans les postes de secours du département de Gironde du 02 juin 2020 au 01 novembre 2020.
Les critères d’inclusion étaient :
- Titulaire du PSE1 (formation continue à jour). - Titulaire du BNSSA (formation continue à jour).
- Ayant été recruté lors du stage de sélection pour exercer le l’emploi de Sauveteur Aquatique dans un poste de secours situé à l’Océan sur commune du département de Gironde.
Les critères d’exclusion étaient :
- Non titulaire d’un diplôme de PSE1 ou BNSSA à jour.
- Ayant été recruté lors du stage de sélection pour exercer l’emploi de Sauveteur Aquatique dans un poste de secours situé en Lac sur un commune du département de Gironde.
- Ayant été recruté lors du stage de sélection pour exercer l’emploi de Sauveteur Aquatique dans un poste de secours sur les communes de La Teste-De-Buch, Arcachon et Le Verdon-Sur-Mer.
- Ayant exprimé une opposition à la participation à l’étude.
La durée de l’étude était du 02 juin 2020 au 01 novembre 2020 ce qui correspond aux dates d’ouverture et de fermeture de la surveillance des plages en Gironde.
3.2.2.3. Construction du questionnaire
La réalisation du questionnaire a été faite à partir de la synthèse des résultats de la recherche dans la littérature de la conduite à tenir immédiate face a un traumatisme dentaire. Il était divisé en deux parties respectivement administrative puis clinique.
Le questionnaire comportait 5 pages. Une page de présentation et d’information sur l’étude, et 4 pages de questions, ouvertes et à choix multiples, avec une ou plusieurs réponses possibles. Il y avait 10 questions administratives et 18 questions cliniques. Sur les 18 questions cliniques, 13 étaient des questions fermées et 3 questions ouvertes. Nous avons choisi de réaliser les questions 5, 12 et 13 de manière ouverte car elles faisaient référence à des notions contenues dans le référentiel de secourisme. Ainsi le format ouvert de ces questions autorise une réponse spontanée, de notoriété ou « top-of-mind » (52). Cette spontanéité sollicite la mémoire à court terme et les notions d’apprentissage liées à l’immédiateté d’une situation, permettant une simulation de la mobilisation en situation réelle d’intervention.
Les informations administratives qui devaient être renseignées étaient le statut dans le poste, l’ancienneté, les dates d’obtention des diplômes de secourisme et organismes de formation, et l’activité professionnelle.
Dans la partie clinique, cinq axes principaux ont été explorés à travers des questions construites dans l’ordre chronologique d’un situation concrète. Les notions de :
- Priorité de l’Urgence - Manipulation de la dent - Conservation de la dent - Temps d’action
- D’orientation
Enfin, nous avons cherché à savoir dans quel cadre les participants avaient obtenu leurs connaissances sur ce sujet.
Le sujet de la réimplantation a été abordé dans un cadre purement théorique.
3.2.2.4. Diffusion du questionnaire
Le responsable de la Communauté de Commune Médoc Atlantique a été contacté par e-mail de la réalisation de notre étude.
Les chefs des postes de secours ont été contactés préalablement par téléphone pour autoriser la distribution des questionnaires hors heure de surveillance.
L’opérateur s’est présenté dans le poste à l’horaire pré-défini. Les informations mentionnées en page 1 ont été expliquées, puis les questionnaires ont été distribués à chaque sauveteur, et récupérés directement par l’opérateur après leur remplissage. L’opérateur a contrôlé le remplissage des questions dans l’ordre, et l’absence de communication entre les participants. La participation était volontaire et anonyme.
3.2.2.5. Analyse des données
Nous avons attribué aux questionnaires des codes numériques individuels numérotés de 001 à 119. Les codes numériques obtenus ont ensuite été utilisés pour l’analyse des données de l’étude colligées dans un dossier à l’aide du logiciel Microsoft® Excel (version 15.36_2017).
Concernant les questions ouvertes, la réponse à la question 5 sera considérée comme juste si, comme mentionné dans le référentiel de secourisme, les termes « Rachis » ou « Bilan neurologique » ont été relevés.
Concernant la question 12, les réponses considérées comme juste seront les termes « milieu liquide », « salive », « lait », « sérum physiologique ».
Concernant la question 13, les réponses considérées comme juste sont les termes « dentiste », « cabinet dentaire », « urgence dentaire ».
3.2.2.6 Protection des données personnelles
Les informations recueillies dans les questionnaires sont enregistrées dans un fichier informatisé par l’opérateur PUCHEU Gabriel pour une étude dans le cadre d’une thèse de docteur en chirurgie dentaire à l’université de Bordeaux. Les données collectées seront communiquées au seul destinataire suivant : Dr DECAUP Pierre-Hadrien. Elles sont conservées pendant toute la durée de l’étude. Les participants peuvent retirer à tout moment leur consentement au traitement des données.
3.3.3. Etude comparative à partir d’un questionnaire d’un même
groupe de professionnel non formé puis formé.
Nous nous sommes rendu au poste de secours de la plage centrale de Lacanau le 11 octobre 2020 pour délivrer une formation sur la conduite à tenir face à un traumatisme dentaire à un groupe de 10 sauveteurs aquatiques.
3.3.3.1. Réalisation des supports de formation
Support de présentation
Nous avons réalisé un support de formation afin d’animer notre présentation orale. Ce support visuel multimédia nous a permis de faire cohabiter plusieurs documents nécessaires à l’apprentissage tel que des photos de cas, résumé des protocoles, schémas et une vidéo explicative (53). Il a été construit de façon à illustrer la séquence pédagogique choisie qui était l’étude de cas, puis l’exposé interactif pour finir avec la Démonstration Commentée et Justifiée. Ces techniques pédagogiques sont issues du référentiel national de secourisme (54).
Support vidéo
Nous avons choisi de réaliser un vidéo récapitulant les gestes de la conduite à tenir sur le lieu de l’intervention. La vidéo a été diffusée à la fin de la présentation orale.
Dans un premier temps, la vidéo permet de montrer un geste en situation réelle, ce qui est nécessaire à l’apprentissage d’un geste en secourisme. Les gestes sont tous divisés en étapes, afin de créer un protocole reproductible dans chaque situation selon les techniques d’apprentissages proposées dans le référentiel : Démonstration en Temps Réel et Démonstration Commentée et Justifiée (54).
Dans un deuxième temps, notre auditorium est composé en majorité de participants nés après 1981, ce qu’on appelle les générations « y » et « z » d’après la théorie de Douglas McGregor (55). Cette tranche d’âge est né avec des technologies numériques matures. Ils sont habitués aux écrans, réseaux sociaux et autres technologies numériques. La vidéo est un support captivant et explicite/concret pour cette population et la mémorisation des informations est supérieure à une présentation orale ou écrite (56).
3.3.3.2. Construction du questionnaire de satisfaction
L’objectif de la réalisation de notre questionnaire de satisfaction était de mesurer le ressenti des participants vis-à-vis de la formation et d’évaluer leur degré de satisfaction. C’est le moyen pour améliorer en continu l’organisation, la forme et le contenu des formations.
Nous avons défini 5 grands thèmes :
- Les moyens mis en œuvre : matériel pédagogique, support de formation. - Le contenu de la formation : théorique et pratique
- La pertinence du formateur
- L’organisation de la formation : lieu, horaires
- L’objectif de la formation : a-t-il été atteint ? La formation a-t-elle répondu aux attentes des participants ?.
Des questions à échelles numériques ont été utilisées. Les participants pouvaient choisir une note de 0 à 5. Chaque axe représente un thème à quantifier. Cette technique de l’échelle numérique correspond au Net Promoter Score qui est une technique qui permet dans le commerce d’évaluer la fidélité d’un client (57).
Nous avons réalisé un « Radar Chart » ou « Diagramme de Kiviat » (58) à l’aide du langage de programmation Python et des librairies suivantes : pandas, matplotlib (59). Ce programme nous a permis d’exécuter la commande de synthèse des réponses des 10 participants pour obtenir un graphique final moyen. Le « Radar Chart » un graphique où chaque axe représente un thème, qui est quantifiable numériquement. La forme géométrique finale représente la satisfaction générale du participant. Plus elle est grande, plus le degré de satisfaction générale est élevée.
3.3.3.3. Elaboration pédagogique de l’intervention
La séquence pédagogique que nous avons utilisée, selon le référentiel national de Pédagogie Appliquée aux Emplois/Activités de classe 1 (54) comprenait dans cet ordre :
- Une étude de cas - Un exposé interactif
- Une démonstration commentée et justifiée - La diffusion d’une vidéo
- La manipulation et l’apprentissage des gestes sur un cas concret
- L’administration d’un questionnaire de connaissances 21 jours après la formation
L’étude de cas pédagogique (54) nous a permis d’introduire le sujet de la formation et de stimuler les participants en engageant le dialogue autour du sujet. Elle était précédée de définitions pour poser le contexte.
A suivi un exposé interactif (54) où des questions clés sont posées aux participants afin de les rendre actifs. Les réponses des participants sont toutes notées sur un tableau et classées par le formateur. La réponse finale est donc co-construite avec les réponses des participants et les précisions du formateur.
Après avoir validé la bonne conduite à tenir, nous avons réalisé une démonstration commentée et justifiée (54) du geste technique. Cette partie consiste à réaliser le geste en décomposant chaque étape. Elles seront chacune commentées et justifiées par :
- « Pourquoi ? » - « Avec quoi ? » - « Comment ? » - « Quels risques ? »
Le geste enseigné a ensuite été récapitulé par la diffusion d’une video reproduisant une situation réelle. Nous avons réalisé cette vidéo à l’aide de dents naturelles extraites et de colorant rouge reproduisant le sang.
La vidéo est disponible à : https://www.youtube.com/watch?v=1EFsZDtOnWg&feature=youtu.be
Enfin, les participants sont intervenus en binôme sur un cas concret, mettant en scène une victime ayant subi un choc violent face contre terre et l’expulsion d’une incisive centrale maxillaire. Le matériel pédagogique à disposition était :
- gants
- pot prélèvement stérile 40ml - sérum physiologique
- incisives maxillaires et mandibulaires naturelles extraites
Nous sommes revenu 21 jours après la formation courte, pour administrer aux participants un deuxième questionnaire de connaissance reprenant une grande partie du questionnaire initial. Les questions concernaient uniquement la partie clinique. Les questions 1, 2, 4, 7, 6, 7, 8, 10, 11, 12, 13, 14 ont été posées. Elles correspondaient au contenu de la formation dispensée précédemment et à la séquence chronologique d’un cas concret.
4. RESULTATS
4.1. Revue systématique de la littérature et tableau comparatif
avec référentiel.
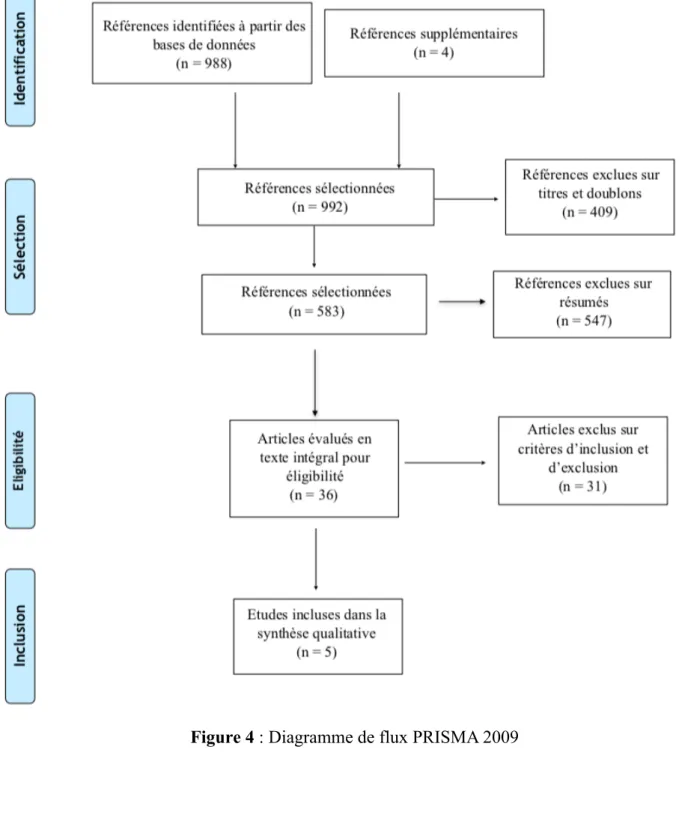
4.1.1. Sélection des études
La recherche à partir des bases de données électroniques a fourni 988 résultats. A partir d’une recherche manuelle, 4 études supplémentaires ont été retenues. Au total, 992 publications ont été sélectionnées.
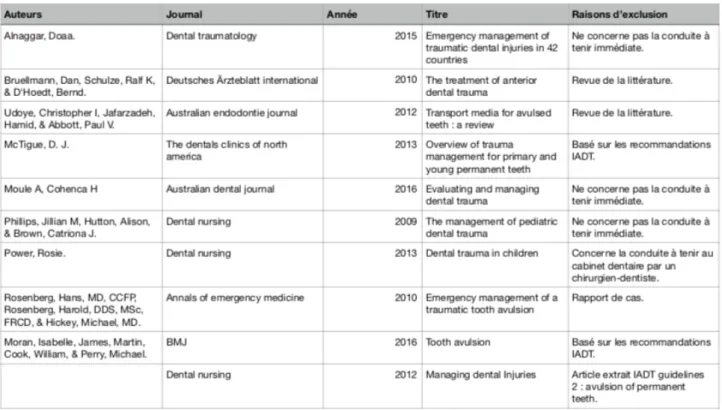
Après suppression des doublons, et sélection à partir des titres et résumés, 956 références s’avèrent ne pas correspondre à notre étude. Sur les 36 articles lu intégralement, 5 respectaient les critères d’inclusion et d’exclusion définis précédemment et ont pu être inclus dans l’analyse qualitative.
Tableau 3 : Articles exclus de l’étude après lecture intégrale.
4.1.3. Description des références sélectionnées dans l’étude
Zaitoun, H. (2010). Initial management of paediatric dento-alveolar trauma in the
permanent dentition: A multi-centre evaluation.
British Dental Journal,
208
(6), E11.
Impact factor de la revue : 0.47
Objectif de l’étude :
Etudier le temps écoulé entre l’accident et les soins dentaires appropriés à la lésion par un professionnel.
Matériel et méthodes :
Etude prospective et transversale multi-centrique, qui se déroule dans les services dentaires pédiatriques de Liverpool, Manchester et Scheffield sur une durée de 18 mois entre 2006 et 2008. Ont été inclus dans cette étude 150 patients ayant consulté ces services dentaires pédiatrique pour un traumatisme des incisives permanentes.
Critères d’évaluations :
Temps écoulé entre l’accident et la consultation. Traitement adéquat.
Résultats :
L’intervalle de temps moyen entre la blessure et la consultation d’un professionnel s’étalait de moins de 2 heures pour 30 % des patients à plus de 48 heures pour 17 % des patients.
Parmi les 150 patients, il y avait 40 dents avulsées.
Selon les critères du groupe d’étude, 39 % des patients ont reçu des soins inappropriés, tel qu’une protection dentinaire insuffisante dans les fractures amélo-dentinaire.
Conclusion :
Intervalle de temps considérable entre l’accident et le soin approprié et 39 % des patients ont reçu des soins inadaptés. Le laps de temps long est dû à une mauvaise orientation des patients vers le centre de soins spécialisés.
Filippi, Cornelia. (2008). Practicability of a tooth rescue concept – the use of a tooth
rescue box.
Dental Traumatology,
24
(4), 422-430.
Impact factor de la revue : 0.90
Matériel et Méthodes :
Au total, 2100 boites ont été distribuées dans les écoles et établissements d’urgence à Hessen en Allemagne. Ces boîtes étaient livrées avec un questionnaire qui devait être rempli par le patient et le chirurgien-dentiste lorsqu’une boite est utilisée. La durée de l’étude s’étalait sur 3 ans.
Critères d’évaluations :
Temps extra oral avant que la dent soit déposée dans la boite. Temps de stockage dans la boîte avant réimplantation.
Lieu de stockage de la boite. Lieu de l’accident.
Résultats :
Le délai de disponibilité était inférieur ou égal à 5 minutes lorsque la boite était présente sur le lieu de l’accident.
Le délai de disponibilité était compris entre 11 et 20 minutes lorsque la boîte était présente dans l’ambulance, ce qui affecte déjà le pronostic de survie de la dent.
Le temps de stockage permettant une survie cellulaire est plus long dans boite que dans des milieux physiologiques tel que le sérum physiologique ou la salive.
Conclusion :
Les boites doivent être placées de manière stratégique dans des lieux où les accidents dentaires sont les plus fréquents tel que les écoles ou clubs de sports.
Petrovic, Bojan, MarkoviÄ!, Dejan, Peric, Tamara, & Blagojevic, Duska. (2010).
Factors related to treatment and outcomes of avulsed teeth.
Dental
Traumatology,
26
(1), 52-59.
Impact factor de la revue : 0.90
Objectif de l’étude :
Etudier les facteurs associés à l’avulsion dentaire traumatique.
Matériel et méthodes :
L’échantillon était composé de 51 patients, avec 62 dents avulsées au service dentaire pédiatrique de Voivodine à Belgrade. Les patients ont été suivi sur une durée de 1 à 5 ans, avec des rendez-vous hebdomadaires les 2 premiers mois, puis tous les mois pendant 6 mois, et enfin tous les 3 mois. Les dents réimplantées ont été classées selon la classification de Pohl et al (61).
Critères d’évaluations : Symptomatologie Percussion Mobilité Infraclusion Résultats :
Les accidents de la route, en particulier le cyclisme, représentaient 16 dents avulsées sur 62. Les blessures associées concernant d’autres dents, les tissus mous, la tête et le cou, et le squelette. Il y a 32 incisives qui ont pu être réimplantées. Le temps écoulé avant réimplantation variait entre 15 minutes et 9 heures. Il y avait 26 dents stockées à l’air libre, 2 dans du sérum physiologique et 4 dents dans de l’eau.
Conclusion :
Day, Peter F. (2020). International Association of Dental Traumatology guidelines for
the management of traumatic dental injuries: 3. Injuries in the primary
dentition.
Dental Traumatology,
36
(4), 343-360.
Impact factor de la revue : 0.90
Objectif de l’étude :
Recommandations pour le diagnostic et le traitement des traumatismes de la dent temporaire.
Considération traumatisme dentaire implique traumatisme cervico-facial :
Oui.
Distinction DT - DP et Couronne - racine :
Une dent temporaire ne doit jamais être réimplantée.
Traitement en 1ere intention après avulsion traumatique :
Récupérer la dent avulsée pour s’assurer que l’enfant ne l’a pas avalée.
Traitement en 2eme intention si réimplantation impossible :
Si la dent n’a pas été retrouvée, examiner les tissus mous tel que la lèvre, la langue et les joues.
Si la dent a été ingérée ou aspirée, adresser le patient à un service d’urgence médicale.
Temps extra oral avant réimplantation :
Réimplantation non recommandée.
Type de support de conservation :
Pas mentionné.
Temps de conservation en fonction du support :
Conclusion :
L’observation est la solution la plus appropriée en urgence, en ayant éliminé au préalable un risque d’ingestion ou d’aspiration de la dent.
Fouad, Ashraf F. (2020). International Association of Dental Traumatology
guidelines for the management of traumatic dental injuries: 2. Avulsion of permanent
teeth.
Dental Traumatology,
36
(4), 331-343.
Impact factor de la revue : 0.90
Objectif d’étude :
Recommandations pour le diagnostic et le traitement des avulsions traumatiques de la dent permanente.
Considération traumatisme dentaire implique traumatisme cervico-facial :
Pas mentionné.
Distinction DT - DP et Couronne - racine :
Un dent temporaire ne doit jamais être réimplantée. Manipulation de la dent par la couronne.
Traitement en 1ere intention après avulsion traumatique :
Réimplantation.
Manipulation par la couronne.
Rinçage avec lait, sérum physiologique ou salive du patient si la racine est souillée. Maintien de la dent réimplantée en position en mordant un mouchoir.
Traitement en 2eme intention si réimplantation impossible :
Conservation.
Temps de conservation en fonction du type de support :
Pas mentionné.
Type de support de conservation :
Dans l’ordre de préférence : - Lait
- HBSS - Salive
- Sérum physiologique
- Eau en dernier recours , mieux que laisser la dent à l’air libre.
Conclusion :
Les facteurs importants sont le temps extra-oral et le support de conservation utilisé si la réimplantation immédiate n’est pas possible, pour préserver la vitalité des cellules ligamentaires et augmenter le pronostic de la dent.
Au cours du mois de Novembre 2020, l’International Liaison Committee On Resuscitation’s (ILCOR) a publié son rapport quinquennal sur la science des premiers soins et recommandations de traitement nommé 2020 International Consensus on First Aid Science With Treatment
Recommandations (60). En collaboration avec des organisations telles que l’American Heart Association ou encore l’European Resuscitation Council, ce comité d’expert a pour mission de
promouvoir, diffuser et préconiser les recommandations internationales en matière de réanimation médicale et de premiers secours. L’édition 2020 comprend une revue systématique de la littérature ayant pour objectif la comparaison des différents milieux de conservation d’une dent permanente avulsée. Ils recommandent la conservation de la dent dans du lait, et suggèrent comme milieux de conservation possible la solution de réhydratation orale et du film plastique étirable. Cependant, leurs conclusions évoquent un manque d’études In Vivo sur les milieux de conservation d’une dent expulsée et la réimplantation dentaire.
4.1.4. Synthèse des résultats
Parmi plus de 100 possibilités de traumatismes dentaires (26), l’avulsion traumatique représente la réelle urgence. L’urgence est la nécessité d’agir vite. Elle peut être définie comme une situation pathologique dans laquelle un diagnostic et un traitement doivent être réalisés très rapidement, sous peine d’entrainer un préjudice irréparable (30).
La conduite à tenir immédiate face à une avulsion traumatique a été extraite des articles analysés.
On a pu noter que la réimplantation est le traitement de choix face à une avulsion traumatique de la dent permanente (34) (61). Si la réimplantation est impossible pour différentes raisons telles que les traumatismes associés, la perte de conscience ou l’anxiété du patient, la conservation de la dent est nécessaire (34).
Préalablement à la prise en charge de l’accident dentaire, une évaluation générale des fonctions vitales est nécéssaire pour ne pas omettre de traiter en priorité une lésion d’urgence vitale tel qu’un traumatisme neurologique ou du rachis cervical provoqué par le choc au niveau de la tête (62).
La manipulation de la dent expulsée se fait uniquement par la couronne dentaire, la racine ne devant pas être touchée sous peine de léser les cellules du ligament parodontal ce qui compromet le pronostic de la dent après la réimplantation (34).
La racine dentaire souillée doit être rincée à l’aide de lait, sérum physiologique ou salive du patient. L’eau du robinet est à éviter (34).
Seule la dent permanente peut être réimplantée, la dent temporaire doit simplement être conservée pour s’assurer qu’elle n’a pas été ingérée ou aspirée (62).
Le pronostic de succès de la réimplantation diminue avec l’augmentation du temps extra-oral (63). La réimplantation la plus rapide est recommandée (61). La temps maximum admis pour un rapport bénéfice/risque positif de la réimplantation est de 60 minutes (34).
Un milieu liquide est nécessaire pour la conservation de la dent expulsée (63). Par ordre de préférences, nous retrouvons le lait, le HBSS, le sérum physiologique et la salive du patient. L’eau
Le temps de conservation en fonction du type de support n’est pas mentionné. Des études In
Vitro et sur modèle animal proposent des temps de survie cellulaires optimaux en fonction du milieu
de conservation. Le HBSS serait efficace pendant 24 heures sur les cellules ligamentaires (38). Le patient doit être orienté le plus rapidement possible vers un spécialiste de la chirurgie dentaire (64).
Pour conclure, le pronostic de la réimplantation dentaire dépend de la survie des cellules du ligament parodontal. Leur survie étant corrélée au temps extra-oral et au support de conservation, le facteur temps et le milieu de conservation sont très importants dans la gestion de ce type d’accident.
4.1.5. Comparaison des résultats avec les données du référentiel
national de secourisme
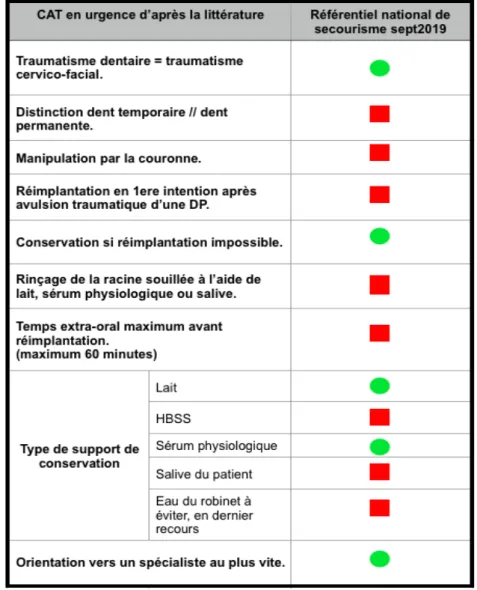
Tableau 4 : Comparaison des données du référentiel national de secourisme (65) avec les données
Dans le tableau ci-dessus, les données de la littérature ont été comparées aux données extraites du référentiel national de secourisme émis par la DGSCGC (65), dernière mise à jour Septembre 2019. Les ronds verts montrent que la notion est présente dans le référentiel. Les carrés rouges montrent que la notion est absente du référentiel.
La priorisation de l’urgence est présente dans le référentiel, mentionnant « un traumatisme de la face et de la face antérieure du cou peut être associé à un traumatisme du rachis cervical et/ou traumatisme crânien » (65). Puis la deuxième action de secourisme est de récupérer et conserver la dent dans du sérum physiologique ou du lait. La dernière action est l’orientation de la victime vers un centre spécialisé.
La distinction entre la dent permanente est la dent temporaire est absente du référentiel. La technique de manipulation de la dent n’est pas mentionnée ainsi que le rinçage de la dent souillée. Concernant le facteur temps, aucune ligne ne donne un ordre de temps maximum, bien que cette notion soit évoquée dans la ligne « orientation vers un spécialiste au plus vite ». Enfin, le HBSS, la salive du patient et l’eau du robinet en dernier recours ne sont pas mentionnés comme supports de conservation.
La réimplantation dentaire n’est pas recommandée aux secouristes.
Pour conclure, le principe de l’action de secours recommandé aux professionnels du sauvetage à ce jour est l’élimination d’une lésion d’urgence vitale, la récupération et conservation de la dent dans un milieu adéquat, et l’orientation au plus vite vers un spécialiste, ce qui correspond aux principes retrouvées dans la littérature pour augmenter les chances de survie de la dent.