Effets de la poursuite des activités sportives
sur la symptomatologie d’adolescents ayant subi un
traumatisme craniocérébral léger d’origine sportive
Mémoire doctoral
Maude Jacob-Tardif
Doctorat en psychologie
Docteure en psychologie (D.Psy.)
Québec, Canada
Effets de la poursuite des activités sportives
sur la symptomatologie d’adolescents ayant subi un
traumatisme craniocérébral léger d’origine sportive
Mémoire doctoral
Maude Jacob-Tardif
Sous la direction de :
Michel Pépin, directeur de recherche
Katia Sirois, codirectrice de recherche
iii
Résumé
Jusqu’à tout récemment, la position des différents guides de prise en charge des adolescents ayant subi un traumatisme craniocérébral léger (TCCL) était de les consigner au repos complet suite à leur blessure jusqu’à ce qu’ils deviennent asymptomatiques pendant une période de 7 jours pour ensuite reprendre graduellement l’activité physique. Toutefois, ces lignes directrices sont à même de changer notamment puisque de nouvelles recherches tendent à démontrer que la restriction des activités en contexte de problèmes de santé peut contribuer directement à l’apparition de symptômes d’ordre psychologiques pouvant venir entraver la récupération. À ce propos, un panel d’experts s’est regroupé à Berlin en octobre 2016 afin d’émettre de nouvelles recommandations qui seront publiées en 2017. C’est donc dans l'optique d'évaluer l’influence de la quantité d’activité physique réalisée dans les 7 jours suivants le TCCL sur la sévérité des symptômes et la récupération des adolescents que ce projet prend forme. L’hypothèse posée par cette étude est qu’une plus grande quantité d’activités physiques dans les 7 jours suivants l’impact soit associée à une sévérité plus élevée de symptômes. Aussi, il était attendu qu’une faible quantité d’activité physique ait une meilleure influence sur la symptomatologie qu’une absence complète d’activité. Cinq adolescents, soit 3 filles et 2 garçons âgés entre 12 et 17 ans, ayant subi un TCCL lors de la pratique d’un sport ont été testés au cours de trois entrevues téléphoniques à 10-15 jours, 30 jours et 90 jours post-TCCL. Les résultats obtenus permettent de constater qu’un seul participant se distingue des autres quant à sa trajectoire de récupération alors qu’il présente une symptomatologie significativement plus élevée que les autres. Il apparaît que le mécanisme de la blessure ainsi que le portrait symptomatologique plus important en phase aiguë chez ce participant ont pu influencer négativement le temps de récupération. De plus, il présente une symptomatologie dépressive et anxieuse importante ayant probablement influencé négativement son rétablissement. Enfin, ce participant n’a pas respecté de période initiale de repos suite à la survenue de sa blessure avant de reprendre une activité physique légère. Les résultats de la présente étude sont discutés de façon plus large en tenant compte des données de la littérature actuelle. Les informations soulevées permettent de croire qu’il est important en clinique de veiller à ce qu’une période initiale de quelques jours de repos soit respectée et de tenir compte de la santé mentale du patient pour déterminer sa trajectoire de récupération et orienter les interventions. Néanmoins, des études additionnelles demeurent nécessaires afin de déterminer la durée et la nature exacte du repos à recommander afin d’élaborer des protocoles de prise en charge présentant un meilleur équilibre entre repos et activité physique.
iv
Abstract
Until recently, the position of the various guides for the management of mild traumatic brain injury (MTBI) in adolescents was to record them at full rest following their injury until they become asymptomatic for a period of 7 days and then gradually resume physical activity. However, these guidelines are in a position to change in particular as new research tends to show that restricting activities in the context of health problems can directly contribute to the development of psychological symptoms that may impede recovery. In this regard, a panel of experts gathered in Berlin in October 2016 to issue new recommendations to be published in 2017. It is therefore with a view to assessing the influence of the quantity of physical activity carried out within 7 days following TCCL on the severity of the symptoms and recovery of the adolescents that this project takes shape. The hypothesis posed by this study is that a greater amount of physical activity within 7 days after the impact is associated with a higher severity of symptoms. Also, it was expected that a small amount of physical activity had a better influence on the symptomatology than a complete absence of activity. Five teenagers, three girls and two boys aged 12 to 17 years old, who underwent a MTBI while playing a sport were tested in three telephone interviews at 10-15 days, 30 days and 90 days post- MTBI. The results obtained show that only one participant distinguishes himself from the others in his recovery trajectory while he has a significantly higher symptomatology than the others. It appears that the injury mechanism as well as the high severity level of the symptoms in the acute phase may have a negative influence on recovery time. In addition, he has an important depressive and anxious symptomatology that has probably had a negative impact on his recovery. Finally, this participant did not respect an initial period of rest following the occurrence of his injury before returning to a light physical activity. The results of this study are discussed in greater detail taking into account data from the current literature. The information gathered suggests that it is important in the clinic to ensure that an initial period of a few days of rest is respected and that the mental health of the patient is taken into account in determining its recovery trajectory and guiding interventions. Nevertheless, additional studies are still needed to determine the duration and exact nature of the rest to recommend in order to develop management protocols with a better balance between rest and physical activity.
v
Table des matières
Résumé ... iii
Abstract ...iv
Table des matières...v
Liste des Tableaux ... vii
Liste des figures ... viii
Chapitre 1. Introduction ... 1
1.0 Mise en contexte ... 2
1.1 TCCL et sport ... 2
1.2 Définition... 3
1.2.1 Traumatisme craniocérébral léger ou commotion cérébrale ... 3
1.2.2 Critères diagnostiques... 4
1.3 Vulnérabilité des adolescents... 6
1.4 Manifestations cliniques des TCCL ... 7
1.4.1 Signes et symptômes ... 7
1.5 Biomécanique et pathophysiologie des TCCL chez les adolescents ... 9
1.5.1 Flux ionique et libération des neurotransmetteurs... 10
1.5.2 Débit sanguin cérébral... 11
1.5.3 Perturbations métaboliques... 12
1.5.4 Plasticité et activation neuronale... 12
1.5.5 Fonctionnement axonal ... 13
1.5.6 Processus inflammatoire et mort cellulaire... 13
1.6 Pronostic des TCCL dans le sport... 14
1.6.1 Conséquences cumulatives des TCCL multiples ... 14
1.6.2 Syndrome du second impact... 15
1.7 Prise en charge des TCCL chez les adolescents... 16
1.7.1 Guide de la quatrième conférence internationale... 17
1.7.2 Guide de la Fondation ontarienne de neurotraumatologie ... 18
vi
1.9 Bienfaits de l’activité physique... 21
1.10 Objectifs et hypothèses ... 23
Chapitre 2. Méthode ... 24
2.1 Participants ... 25
2.1.1 Recrutement ... 25
2.1.2 Description des participants... 26
2.2 Matériel ... 27
2.3 Procédure ... 30
Chapitre 3. Analyses et Résultats... 32
Chapitre 4. Discussion... 38
4.1 Limites de l'étude... 46
4.2 Conclusion ... 48
Bibliographie ... 50
Annexe A ... 61
Annexe B ... 62
Annexe C ... 67
Annexe D ... 68
Annexe E ... 70
Annexe F ... 71
vii
Liste des Tableaux
Chapitre 3
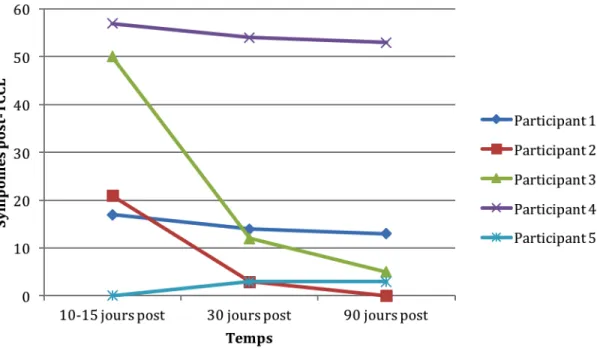
Tableau 1. Cotes de sévérité des symptômes post-TCCL des participants aux différents temps de mesure………... 33
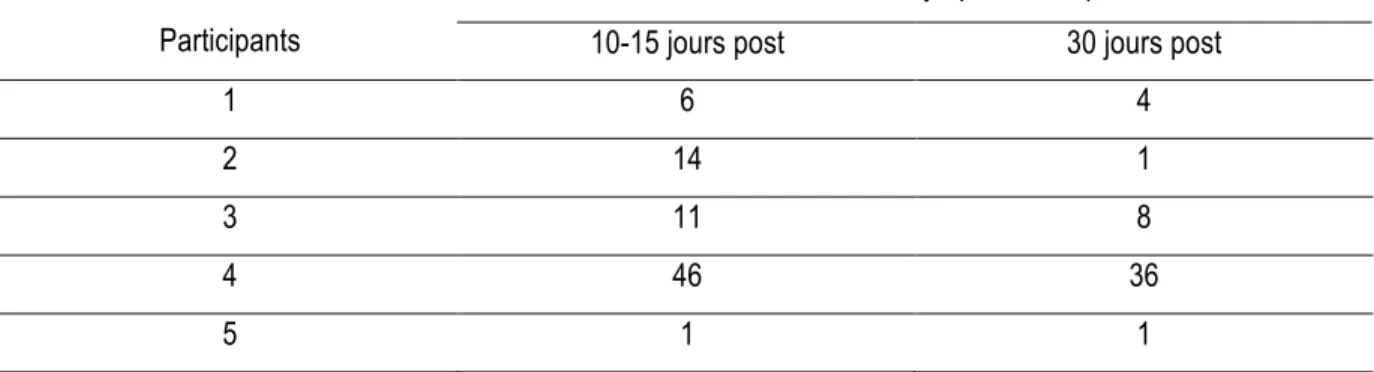
Tableau 2. Cotes de sévérité des symptômes dépressifs des participants aux différents temps de
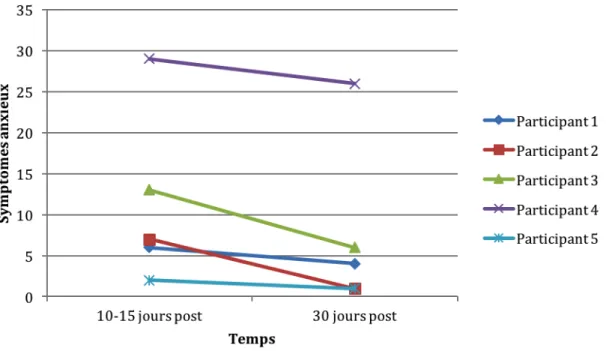
mesure………...… 35 Tableau 3. Cotes de sévérité des symptômes anxieux des participants aux différents temps de
viii
Liste des figures
Chapitre 3
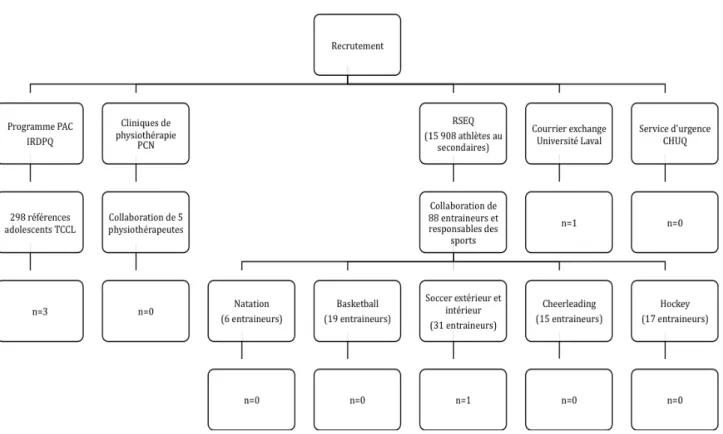
Figure 1. Organigramme du processus de recrutement……….………….. 61 Figure 2. Cote de sévérité des symptômes post-TCCL en fonction des temps de mesure .………….. 34 Figure 3. Cote de sévérité des symptômes dépressifs en fonction des temps de mesure………. 35 Figure 4. Cote de sévérité des symptômes anxieux en fonction des temps de mesure …..………….. 37
ix
Remerciements
Il y a maintenant plusieurs années, j'ai débuté mes études universitaires en psychologie dans le but de pratiquer la profession de neuropsychologue. Ainsi, le présent mémoire marque la fin d’un long processus, mais également le début d’une carrière professionnelle motivante et longtemps souhaitée. Plusieurs personnes m'ont soutenue, de près ou de loin, dans ce parcours mouvementé et exigeant que sont les études doctorales et je tenais tous à les remercier.
Tout d’abord, merci infiniment au personnel de l’Institut de réadaptation en déficience physique de Québec (IRDPQ), des cliniques de physiothérapie et médecine du sport PCN de la ville de Québec, du Centre hospitalier universitaire de Québec (CHUQ), ainsi qu’aux responsables et entraineurs du Réseau du sport étudiant du Québec (RSEQ) pour votre précieuse collaboration à mon projet.
Ensuite, je voudrais exprimer ma gratitude et ma reconnaissance à mon directeur de recherche, Dr Michel Pépin. Merci d’avoir accepté de travailler avec moi et d'avoir eu confiance en mes compétences. Je te remercie pour la liberté que tu m’as donnée durant la réalisation de ce projet. Un grand merci également à ma codirectrice de recherche, Dre Katia Sirois, qui a joué un rôle primordial dans la réalisation de ce projet. Merci pour tes encouragements, ton écoute, ta disponibilité ainsi que pour tes judicieux conseils.
Je voudrais aussi remercier Dr Philip Jackson d'avoir accepté de faire partie de mon comité de mémoire. Tes questionnements et tes précieuses recommandations ont certainement aidé à la bonification de mon mémoire doctoral.
Je tiens également à remercier mes amies et collègues de classe Alexandra Boilard, Anne-Sophie Ouellet et Marie-Ève Santerre qui ont contribué à rendre ces nombreuses années d’étude mémorables. Merci pour votre bonne humeur, votre soutien et votre amitié, ces années n’auraient pas été les mêmes sans vous. Un merci tout spécial à mon amie Alexandra Paré-Lambert qui m'a soutenue et aidée dans les dernières étapes de ce projet et à Alexandre Boulerice pour son aide de traducteur.
Sur une note plus personnelle, j’aimerais remercier mes parents de m’avoir transmis la valeur de l’éducation ainsi que de m’avoir appris l’importance de la persévérance dans la poursuite de mes rêves et l’atteinte de mes objectifs. Maman, papa, Marie-Noëlle et Geneviève, merci pour votre support, votre écoute et pour vos encouragements tout au long de mon cheminement scolaire, qui m’ont permis d’avancer et de trouver la motivation nécessaire dans l’accomplissement de mes projets. Un merci
x
particulier à Francis d’avoir partagé mon quotidien durant toutes ces années. Merci d’avoir toujours cru en moi et de m’avoir encouragée dans la poursuite de mes objectifs, tu as su faire une différence.
À mes amis, merci pour vos encouragements qui m’ont permis de continuer en périodes de découragement et pour votre compréhension pour mon manque de disponibilité. Plus particulièrement, je voudrais remercier Marie-Pier pour ton support incomparable et ta présence dans ma vie.
En terminant, merci à Michel Boutin de m’avoir accompagné jusqu’à la ligne d’arrivée et à Dario d’avoir soutenu ma motivation à m’y rendre.
1
2
1.0 Mise en contexte
Annuellement, le nombre de jeunes subissant un traumatisme craniocérébral (TCC) s’élève à plusieurs millions aux États-Unis (Sroufe et al., 2010). Chez les jeunes âgés de 10 à 14 ans, l’incidence des TCC est de
629 cas sur 100 000 alors qu’elle est de 814 cas sur 100 000 chez les 15 à 19 ans (Langlois, Rutland-Brown & Thomas, 2004). Parmi tous les cas de TCC, approximativement 80 % sont considérés comme légers (TCCL) (Swaine & al., 2006) et il a été calculé que les TCCL sont responsables de plus de 100 000 consultations par année dans les salles d’urgence aux États-Unis par les enfants d’âge scolaire (Meehan & Mannix, 2010). Au Québec, l’Hôpital de Montréal pour enfants (2016) rapporte qu’à chaque année environ 1000 patients sont vus au centre de traumatologie en raison d’un TCCL.
1.1 TCCL et sport
Les traumatismes craniocérébraux légers, également appelés commotions cérébrales lorsqu’elles ont une origine sportive, sont particulièrement fréquents chez les sportifs avec annuellement aux États-Unis environ 4 millions de cas (Langlois, Rutland-Brown & Wald, 2006). Près de 300 000 de ces cas surviennent chez des jeunes âgés de 14 à 19 ans (Buzzinia, & Guskiewicz, 2006). Parmi l’ensemble des patients d’âge scolaire vu à l’urgence, approximativement 1 sur 220 recevrait un diagnostic de TCCL et parmi ceux-ci, 30 à 50 % auraient subi cette blessure lors de la pratique d’un sport (Meehan & Mannix, 2010). Au Canada, également une grande proportion des TCCL survenant auprès de la population pédiatrique serait d’origine sportive. Plus précisément, cette origine est observée dans 53,4 % des cas chez les 10 à 14 ans et dans 42,9 % des cas chez les 15 à 19 ans le TCCL (Purcell, 2009). Selon un sondage de statistique Canada (Garon & Blouin, 2016), chaque année 18 000 adolescents de 12 à 19 ans subissent un TCCL en pratiquant une activité sportive. En 2016, l’Institut de réadaptation en déficience physique de Québec révélait que 54 % des références de TCCL reçues était survenu lors de la pratique d’un sport (Lavoie et al., 2016).
Les diagnostics de TCCL d’origine sportive ont augmenté au cours des dernières années puisqu’un nombre croissant de jeunes participe à des activités sportives et que cette blessure traumatique est mieux reconnue et diagnostiquée (Lovell & Fazio, 2008). À cet effet, le Centers for Disease Control and Prevention (CDC) estime qu’aux États-Unis, entre 2001 et 2009, le nombre d’enfants et d’adolescents âgés de moins de 19 ans ayant consulté à l’urgence pour un TCCL d’origine sportive ou étant survenu lors de la pratique d’une activité de loisir serait passé de 150 000 à 250 000 jeunes (Gilchrist, Thomas, Xu, McGuire & Coronado, 2011).
3
Néanmoins, l’incidence réelle des TCCL demeure sous-estimée (Kerr et al., 2014) puisqu’encore trop souvent, les athlètes ne signalent pas leurs symptômes, et ce, de façon plus importante chez les athlètes de niveau secondaire (Buzzinia & Guskiewiczb, 2006).
Bien qu’il soit difficile de quantifier de façon exacte le nombre de TCCL, les recherches démontrent que cette blessure traumatique est un réel problème de santé publique. La société canadienne de pédiatrie rapporte que les TCCL représentent de 9 % à 12 % des blessures liées au sport rencontrées par les athlètes fréquentant l’école secondaire (Purcell, 2014). De plus, chaque année, plus de 5 % des athlètes de niveau secondaire subissent un TCCL en pratiquant un sport de contact (McKeever & Schatz, 2003). En outre, au moment où les adolescents atteignent le niveau secondaire, plus de la moitié, soit 53 %, rapporte un antécédent de TCCL alors qu’au niveau collégial, 36 % rapporte une histoire de TCCL multiple (Field, Collins, Lovell & Maroon, 2003).
Les TCCL d’origine sportive sont plus susceptibles de se produire lors des parties comparativement aux pratiques (Guskiewicz et al., 2003) et le taux de blessure varie selon l’intensité et la position du joueur (Chachad & Khan, 2006). De surcroit, l’incidence des TCCL varie considérablement d’un sport à l’autre. La plus faible incidence de TCCL a été observée dans les sports avec contact physique moindre, tandis que les sports avec un haut degré de contact physique présentent l'incidence la plus élevée. Plus précisément, les joueurs de rugby, de football américain et de hockey seraient les plus souvent touchés par cette blessure (Pfister, Pfister, Hagel, Ghali, & Ronksley, 2016). Il est estimé qu’annuellement plus de 15 % des joueurs de football de niveau secondaire subisse cette blessure (McCrea, Hammeke, Olsen, Leo & Guskiewicz, 2004) et que les TCCL représentent approximativement 12 % des blessures au hockey sur glace (McCrea et al., 2003).
1.2 Définition
1.2.1 Traumatisme craniocérébral léger ou commotion cérébrale
Il existe une certaine confusion entre la définition d’un TCCL et celle d’une commotion cérébrale. Pourtant, ces deux terminologies réfèrent au même concept puisque la commotion cérébrale est par définition un traumatisme craniocérébral léger (Iverson, 2011). La délimitation entre les deux termes se concentre principalement sur l'idée que la commotion cérébrale est d'abord et avant tout une atteinte fonctionnelle, tandis que le TCCL peut être à la fois une blessure structurelle et fonctionnelle (Karlin, 2011). Historiquement, le terme commotion cérébrale a été associé à une blessure survenue à basse vélocité engendrant une « secousse » au
4
cerveau et résultant en l’apparition de symptômes cliniques (McCrory et al., 2013). Ce terme est principalement utilisé en clinique pour les blessures se situant à l’extrémité inférieure du continuum de sévérité des TCCL, puisque ce terme est habituellement mieux compris par les patients et qu’il permet plus facilement de communiquer le pronostic favorable lié à cette blessure. Le diagnostic de « commotion cérébrale » est particulièrement utilisé en clinique et en recherche dans les cas de blessure d’origine sportive. Toutefois, la terminologie TCCL est plus inclusive et comprend les blessures les plus complexes se situant à l’extrémité plus sévère du spectre léger (Iverson, 2011), c’est pourquoi cette terminologie sera employée dans le présent projet.
De façon générale, il est reconnu que les TCCL surviennent lorsqu’un impact entraine un déficit immédiat ou transitoire des fonctions cérébrales, qui peut être accompagné, dans 8 à 19 % des cas (Schulz et al., 2004), d’une perte de conscience. Les TCCL sont occasionnés par une force d’accélération, de décélération ou de rotation portée à la tête, c’est-à-dire au crâne et aux structures sous-jacentes (Cassidy et al., 2004), qui entraine une force de compression, de tension ou de cisaillement sur le cerveau (Buzzinia & Guskiewicz, 2006).
1.2.2 Critères diagnostiques
Au cours de la dernière décennie, les TCCL d’origine sportive ont été analysés dans le cadre de cinq conférences internationales portant sur les commotions cérébrales dans le sport. Ces conférences regroupaient un ensemble d’experts, de cliniciens et de chercheurs, qui se sont réunis pour une première fois en 2001 lors d’une rencontre organisée à Vienne par la fédération internationale de hockey sur glace, la Fédération internationale de football association (FIFA) et le Comité international olympique (CIO). Depuis, ce groupe se réunit aux quatre ans pour faire un bilan de la littérature scientifique sur les TCCL dans le sport dans le but d’apporter des recommandations afin d’améliorer la sécurité et la santé des athlètes ayant subi cette blessure et de proposer un protocole de retour au jeu sécuritaire pour limiter la survenue de TCCL subséquent (Ellemberg, 2013). Au cours de ces conférences, dont la plus récente s’est déroulée à Berlin en novembre 2016, les experts réunis ont formulé un consensus quant à la façon de définir cette blessure traumatique d’origine sportive : « un processus pathophysiologique complexe affectant le cerveau et étant occasionné par une force biomécanique traumatique » (McCrory et al., 2016). De plus, certains critères spécifiques ont été ajoutés pour définir la nature de l’impact :
1. Le TCCL peut être provoqué par un coup direct à la tête, au visage, au cou ou ailleurs sur le corps avec une force impulsive transmise à la tête.
5
2. Le TCCL entraine généralement une altération transitoire des fonctions neurologiques qui se résout rapidement et spontanément. Néanmoins, dans certains cas, les signes et les symptômes de la blessure évoluent pendant un certain nombre de minutes ou d’heures. 3. Le TCCL peut amener des changements neuropathologiques, mais les symptômes cliniques
aigus reflètent davantage une perturbation fonctionnelle plutôt que des dommages structuraux. Ainsi, le TCCL est typiquement associé à un examen neurologique structurel normal.
4. Le TCCL se solde en un ensemble de symptômes cliniques variant en intensité qui peuvent ou non impliquer la perte de conscience. La résolution des symptômes cliniques et cognitifs suit généralement un cours séquentiel. Cependant, dans un faible pourcentage de cas, les symptômes post-TCCL peuvent être prolongés.
Malgré l’avancement des connaissances concernant le TCCL et le raffinement des critères diagnostiques grâce à la recherche et aux regroupements d’experts, plusieurs cas de TCCL chez les jeunes athlètes sont encore non diagnostiqués. En effet, le diagnostic de TCCL peut être difficile à établir puisque sa présentation diffère en fonction de la partie du cerveau qui est atteinte (Mathew, 2010). De plus, plusieurs athlètes tendent à dissimuler leurs symptômes ou à ne pas en parler. Parmi les raisons énoncées pour expliquer ce manque d’identification des symptômes post-TCCL se retrouve le désir personnel du joueur de rester sur le terrain, la pression extérieure pour continuer à jouer, l’échec à reconnaître les symptômes d’un TCCL et la crainte de nuire à son cheminement sportif (Maroon, 1999). Par exemple, McCrea et ses collègues (2004) ont observé que parmi un groupe de plus de 1500 athlètes ayant subi un TCCL, moins de 50 % d’entre eux avaient rapporté leurs symptômes croyant que leur condition n’était pas suffisamment grave pour justifier une prise en charge. D’autre part, en règle générale, les entraineurs du niveau secondaire sont moins expérimentés et leurs joueurs ne bénéficient pas de la supervision d’une équipe médicale lors de la pratique de leur sport. Ce manque d’encadrement qualifié fait donc en sorte que le taux d’identification des TCCL est plus faible chez les jeunes sportifs (Purcell, 2009). Une étude réalisée en 2007 auprès de jeunes entraineurs a révélé que près de la moitié d’entre eux croyait, à tort, qu’un TCCL nécessitait une perte de conscience et que le quart d’entre eux permettraient à un athlète de retourner au jeu malgré la présence de symptômes témoignant de la survenue d’un TCCL (Valovich, Schwartz & Bay, 2007). Les résultats à cette étude révèlent la faible capacité de certains entraineurs à déceler cette blessure. De plus, les familles des jeunes athlètes sont souvent mal informées quant à l’importance des TCCL et sont portées à croire que ce genre de blessure fait partie du jeu et ne méritent pas d’être signalées (Buzzinia & Guskiewicz, 2006). En somme, le faible taux de reconnaissance des TCCL chez les adolescents fait en sorte que l’incidence réelle de cette blessure chez cette population est sous-estimée.
6
1.3 Vulnérabilité des adolescents
Il existe chez les adolescents une sensibilité accrue à subir un TCCL et cela s’explique par différents facteurs au niveau physiologique (Bauer & Fritz, 2004). Tout d’abord, il semble qu’un cerveau plus jeune soit plus vulnérable à la perturbation de ses fonctions régulatrices après un impact notamment en raison d’une myélinisation diminuée et d’une épaisseur réduite des os crâniens offrant moins de protection pour le système nerveux immature en développement (Theye & Mueller, 2004). Dans le même ordre d’idées, le fait que les adolescents présentent un plus grand espace sous-arachnoïdien dans lequel le cerveau peut se déplacer librement (Karlin, 2011) ainsi qu’un plus grand ratio tête-corps (Theye & Mueller, 2004) prédispose cette population à subir cette blessure. La poussée de croissance qui accompagne l’adolescence est également un élément important dans la compréhension de leur vulnérabilité accrue, puisque cela engendre une augmentation du poids et de la masse du corps, augmentant ainsi l’élan et la force lors d’une collision. À cela s’ajoute le fait
que les adolescents ont une musculature du cou et des épaules moins développée que celle des adultes, et qu’ainsi leur capacité à transférer la force appliquée à la tête au reste du corps est moindre, ce qui augmente le risque que la secousse soit absorbée entièrement pas la tête (Shaw, 2002).
Les recherches démontrent également que des facteurs développementaux tels que la teneur en eau du cerveau, le volume sanguin cérébral, la géométrie du crâne et l’élasticité des sutures ont une incidence sur la biomécanique d’un TCCL chez l’enfant (Bauer & Fritz, 2004). De plus, des résultats de recherche ont mis de l’avant le fait que des axones non myélinisés seraient plus vulnérables aux blessures. Étant donné qu’il est connu que la myélinisation des voies axonales est l'un des changements se produisant lors de la maturation cérébrale, il est possible de croire que cela contribue à la vulnérabilité chez les enfants (Giza & Hovda, 2014). Enfin, la moins bonne condition physique et l’équipement parfois plus rudimentaire pourraient également expliquer ce plus haut taux de TCCL chez les adolescents (McKeever & Schatz, 2003).
Au cours des dernières années, la survenue de TCCL chez les athlètes professionnels a suscité beaucoup d’intérêt tant en recherche que dans les médias notamment en lien avec les événements entourant le joueur vedette de la LNH, Sydney Crosby, ainsi que les joueurs de football professionnels américains. Il y a eu par exemple beaucoup de battage médiatique et d’études menées en lien avec des décès par suicide d’anciens joueurs de football de la NFL chez qui un diagnostic d’encéphalopathie traumatique chronique a été posé suite à l’autopsie révélant des changements neuropathologiques en lien avec les coups répétés reçus à la tête au cours de leur carrière sportive (Omalu, DeKosky, Minster, Kamboh, Hamilton & Wecht, 2005). Cependant, une
7
attention moindre a été accordée aux jeunes sportifs amateurs. Pourtant, la majorité des TCCL liés au sport touche la population pédiatrique (Franklin & Weiss, 2012).Étant donné que le risque de subir un TCCL est six fois plus élevé dans les sports organisés que dans les activités physiques récréatives (ex. patin à roues alignées, planche à roulettes) (Browne & Lam, 2006) et qu’il est estimé que 55,2 % des étudiants de niveau secondaire pratiquent un sport de façon organisée (Howard & Gillis, 2009), les adolescents sont particulièrement à risque de subir un TCCL d’origine sportive. À cet effet, une étude réalisée aux États-Unis en 2007 (Gessel, Fields, Collins, Dick & Comstock), a révélé que la proportion de TCCL par rapport aux autres types de blessure est presque deux fois plus importante chez les jeunes athlètes de 13 à 17 ans que chez les adultes jouant au niveau universitaire. Étant donné l’importance de cette blessure au sein de la population adolescente, le présent projet s’attardera plus particulièrement aux TCCL chez les sportifs adolescents qui est un phénomène encore trop peu étudié.
1.4 Manifestations cliniques des TCCL
Selon le Center for Disease Control and Prevention (CDC) aux États-Unis (Langlois, Rutland-Brown & Thomas, 2004), la survenue d’un TCCL repose sur la présence de deux éléments importants soit (1) un impact, une secousse ou un coup portés au corps ou à la tête qui se traduit par un mouvement rapide de celle-ci et l’apparition par la suite de (2) un ou plusieurs signes et symptômes cliniques. Ces signes et symptômes post-TCCL sont attribuables aux changements cérébraux au niveau métabolique, hémodynamique, structurel et électrique occasionnés par la force impulsive transmise à la tête et qui ont un effet délétère sur le fonctionnement normal du cerveau (Wells, Goodkin & Griesbach, 2015). De façon générale, la symptomatologie post-TCCL apparait immédiatement après l’impact, mais l’effet global de la blessure peut ne pas être présent au départ et apparaître des heures et même des jours après l’impact en raison de la cascade neurométabolique produite au niveau cérébral par l’impact (Langlois, Rutland-Brown & Thomas, 2004).
1.4.1 Signes et symptômes
Plusieurs études démontrent que les TCCL peuvent causer une grande variété de problèmes et une symptomatologie diversifiée (Iverson, 2011). Cependant, malgré le fait que la présentation de cette blessure varie beaucoup d’une personne à l’autre, la symptomatologie semble similaire entre les jeunes et les adultes (Field, Collins, Lovell & Maroon, 2003).
8
Les signes et symptômes immédiats suivant un TCCL d’origine sportive sont variés (Carroll et al., 2004) alors qu’une vingtaine ont été répertoriés. Les dix symptômes les plus souvent rapportés par les athlètes regroupent les céphalées, les nausées, les étourdissements, la confusion et la désorientation, la vision double ou floue, la sensibilité à la lumière ou au bruit, la sensation d’être dans la brume (traduction libre de feeling
foggy), les problèmes de concentration et de mémoire (amnésie), la fatigue et la perte de conscience (Castille
et al., 2012). Par ailleurs, certains signes caractéristiques peuvent être observables chez l’athlète après un trauma et témoigner de la survenue d’un TCCL. Parmi les signes présents chez l’athlète pouvant être décelés par les entraineurs, les coéquipiers et les partisans se retrouvent la confusion par rapport aux directives reçues ou à la position de jeu, l’oubli d’une instruction, l’incertitude par rapport au jeu, au pointage ou aux adversaires, un manque de coordination, l’apparence d’être étourdi, une réponse lente aux questions, un changement d’humeur, de comportement ou de personnalité, la perte de conscience (même brève) et l’incapacité à se rappeler des évènements précédant (amnésie rétrograde) ou suivant (amnésie antérograde) le trauma (Langlois, Rutland-Brown & Thomas, 2004). Selon l’étude de Guskiewicz et de ses collègues (2000), on recense en moyenne trois ou quatre signes et symptômes chez l’athlète qui en est à sa première commotion.
Durant la période de rétablissement, soit les jours, les semaines et même parfois les mois suivant l’impact, différents symptômes peuvent également apparaître. Ces derniers témoignent de l’atteinte des fonctions neurologiques résultante du trauma (Matthew, 2010) et peuvent être présents de façon isolée ou combinée (Kirkwood, Yeates & Wilson, 2006). Le diagnostic de TCCL repose sur la présence de manifestations cliniques pouvant être regroupées dans les 4 catégories suivantes (McCrory et al., 2013) :
1) Symptômes physiques (p.ex. perte de conscience, céphalées, problème d’équilibre) 2) Symptômes cognitifs (p.ex. : difficultés mnésiques, baisse de l’attention)
3) Symptômes émotionnels/comportementaux (p.ex. : labilité, irritabilité)
4) Symptômes liés au sommeil (p.ex. : insomnie, somnolence)
Historiquement, les TCCL étaient diagnostiqués uniquement en présence d’une perte de conscience. Cependant, il a été démontré que ces dernières étaient un faible prédicteur d’une telle blessure (Kelly, 2001). Une étude réalisée auprès de médecins a révélé qu’une majorité d’entre eux croyait que la perte de conscience et l’amnésie étaient les deux signes les plus fréquemment rencontrés suite à un TCCL alors que ces dernières ne sont respectivement présentes que dans 10 % et 27 % des cas (Cherman, 2010). En fait, contrairement à la croyance populaire, les céphalées, qui sont présentes dans environ 93 % des cas, les étourdissements et la confusion se révèlent être les symptômes les plus fréquents (Meehan & Micheli, 2011; Collins, 2004).
9
Selon une étude s’intéressant aux symptômes post-TCCL qui a été réalisée auprès d’athlètes de niveau secondaire et universitaire (Lovell et al., 2006), les symptômes les plus souvent rapportés dans les jours qui suivent le traumatisme étaient les céphalées, la fatigue, la sensation d’être au ralenti, la somnolence, la difficulté à se concentrer, un sentiment d’être dans la brume (traduction libre de foggyness) et des étourdissements. Entre 60 % et 79 % des participants de cette étude présentaient ces symptômes. D’autre part, toujours selon l’étude de Lovell et ses collaborateurs (2006), les symptômes les moins souvent rapportés, soit par moins de 25 % des athlètes, étaient la nervosité, l’émotivité, la tristesse, les engourdissements et les picotements.
1.5 Biomécanique et pathophysiologie des TCCL chez les adolescents
Les perturbations cérébrales liées aux TCCL ne sont généralement pas identifiables par neuroimagerie clinique traditionnelle, c’est-à-dire par tomodensitométrie (TDM) ou par imagerie par résonance magnétique (IRM) (Pulsipher, Campbell, Thoma & King, 2011). Néanmoins, des techniques d’imagerie plus avancées permettent de démontrer que les manifestations cliniques observées à la suite de la survenue de cette blessure s’expliquent par des processus neurométaboliques complexes (Giza & Hovda, 2014), alors que le fonctionnement des cellules cérébrales est perturbé par un débalancement chimique dans les heures et les jours qui suivent l’accident.
Le fonctionnement normal du cerveau nécessite une bonne communication entre les différentes cellules cérébrales. Pour y parvenir, ces dernières communiquent entre elles au moyen de prolongements nommés axones et dendrites qui leur permettent d’envoyer et de recevoir des messages chimiques (neurotransmetteurs). Plus précisément, la communication entre les cellules est rendue possible grâce à l’échange de molécules de potassium et de sodium le long de l’axone qui permet d’activer le potentiel électrique d’une cellule afin de lui permettre de transmettre sont message chimique à d’autres cellules. L’énergie nécessaire au bon fonctionnement de la cellule lui est fournie par la mitochondrie qui est située dans le noyau cellulaire et qui est responsable de convertir le sucre (glucose) en énergie utilisable pour la cellule (Ellemberg, 2013). Lors de la survenue d’un TCCL, les processus cellulaires sont affectés et le mécanisme pathophysiologique sous-jacent au traumatisme crânien observé chez l’enfant s’apparente à celui chez l’adulte bien qu’il y ait certaines distinctions (Giza, Mink & Madikians, 2007). Plus précisément, chez les jeunes, des changements sont observés au niveau du flux ionique, de la libération des neurotransmetteurs, du débit sanguin
10
cérébral, du métabolisme, du fonctionnement synaptique et de la connectivité axonale. Bien que la mort cellulaire soit un phénomène généralement peu lié aux TCCL, elle pourrait être présente dans les cas de TCCL répétés dans un court laps de temps selon ce que suggèrent les études réalisées sur les modèles animaux (Choe, Babikian, DiFiori, Hovda & Giza, 2012).
1.5.1 Flux ionique et libération des neurotransmetteurs
Une cascade neurométabolique complexe découle des perturbations biomécaniques engendrées par le TCCL et est responsable de changements temporaires dans la neurophysiologie au niveau cellulaire et vasculaire. Lors de l’impact, l’étirement des axones entraine l’ouverture des canaux de potassium (K+) et entraine la libération de celui-ci dans le milieu extracellulaire (Ellemberg, 2013). Cette sortie de K+ déclenche la libération d’un acide aminé excitateur, le glutamate, qui est soupçonné de jouer un rôle dans l’apprentissage et la mémorisation (Ellemberg, 2013). Le glutamate, dont les concentrations extracellulaires peuvent atteindre un taux jusqu’à 50 fois plus élevé que les concentrations habituelles (Choe, Babikian, DiFiori, Hovda & Giza, 2012), exacerbe d’une part la relâche de K+ et d’autre part, engendre une entrée massive de calcium (Ca2+) et de sodium (Na+) dans le milieu intracellulaire des neurones et dans les cellules gliales avoisinantes. Le niveau de Ca2+ intracellulaire s’élèverait jusqu’à 48 heures après l’accident et retournerait à son état normal après quatre jours (Osteen, Moore, Prins & Hovda, 2001). À ce moment, la cellule se retrouve dans un état d’hyperexcitabilité et il est alors impossible pour elle de transmettre ses messages chimiques à d’autres cellules (Ellemberg, 2013). Ce phénomène prolongé serait responsable des symptômes tardifs.
Le déséquilibre ionique observé peut également contribuer à la dégénérescence axonale et amener un dysfonctionnement persistant des axones. Plus précisément, la force mécanique à la source des TCCL entraine un étirement axonal qui provoque une augmentation des niveaux de Ca2+ intra-axonal conduisant à des dommages secondaires aux axones (Johnson, Stewart & Smith, 2013). L'afflux de Ca2+ s’accumule dans la mitochondrie et peut alors altérer le métabolisme oxydatif et entraver le mécanisme énergétique puisque la source d’énergie principale de la cellule est alors limitée ce qui entraine un ralentissement de son activé et également de sa guérison (Giza & Hovda, 2014).
Conséquemment, les cellules activent les pompes sodium/potassium (Na+/K+) pour tenter de restaurer le potentiel de membrane à la normale pour rétablir leur équilibre chimique. Le potentiel électrique des cellules
11
étant bouleversé, la communication neuroélectrique entre les différents réseaux de neurones est altérée et les différentes régions cérébrales ne parviennent plus à communiquer entre elles de façon efficace (Cao & Slobounov, 2010). Le cerveau ne fonctionne alors plus à son plein potentiel, ce qui peut perturber les capacités mnésiques, attentionnelles ainsi que le temps de réaction (capacité à réagir rapidement) (Ellemberg, 2013). L’activation des pompes demande une grande quantité d’énergie ce qui augmente l'utilisation du glucose en accélérant la glycolyse (Meehan & Bachur, 2009). L'épuisement des réserves cellulaires de glucose et d'adénosine triphosphate (ATP) qui en découle rend la cellule plus vulnérable à une seconde blessure et a un effet important sur le cerveau en développement, puisque les altérations neurochimiques peuvent conduire à la crise énergétique et perturber la plasticité du cerveau (Choe, Babikian, DiFiori, Hovda & Giza, 2012). De façon concomitante, une réduction du magnésium intracellulaire est également observée dans les jours suivant la survenue du TCCL. Le magnésium jouant aussi un rôle important dans la production d’énergie ainsi que dans la fabrication de protéines nécessaires à la réparation des membranes cellulaires, cela entrave le processus de guérison (Ellemberg, 2013). Ainsi, les perturbations cérébrales nommées précédemment serait en partie responsable de la grande fatigabilité physique et cognitive présente chez l’athlète qui vient de subir un TCCL.
1.5.2 Débit sanguin cérébral
Afin de pallier la haute demande énergétique discutée précédemment, une augmentation du débit sanguin cérébral serait nécessaire. Pourtant, une réduction du flux sanguin cérébral est observée à la suite d’un impact à la tête (Giza & Hovda, 2014). Plus précisément, les études révèlent chez la population pédiatrique des effets au niveau cérébrovasculaire suite à un TCCL caractérisés par des atteintes significatives concernant l’autorégulation (Vavilala et al., 2006) ainsi qu’une instabilité hémodynamique accompagnée d’une réduction du flot sanguin cérébral (Armstead, 2002), effets également retrouvés suite à un TCC modéré ou sévère (Becelewski & Pierzchala, 2003; Choe, Babikian, DiFiori, Hovda & Giza, 2012). Une étude menée par Maugans et ses collaborateurs (2012) a examiné le débit sanguin cérébral chez 12 patients pédiatriques âgés entre 11 et 15 ans ayant subi un TCCL. Les chercheurs ont constaté que le débit sanguin était diminué comparativement au groupe témoin à la fois immédiatement après la blessure, et également suite à la résolution des symptômes. En outre, les études réalisées sur des rats ont montré que les réductions post-traumatiques du débit sanguin cérébral prédisposaient à la survenue d’une seconde lésion en raison de l'hypotension présente au niveau cérébral (Navarro et al., 2012).
12
1.5.3 Perturbations métaboliques
Les modèles animaux en développement ayant subi expérimentalement un TCCL montrent en phase aiguë une augmentation suivie d'une diminution dans le métabolisme du glucose suite à leur blessure à la tête (Yoshino, Hovda, Kawamata, & Becker, 1991 ; Choe, Babikian, DiFiori, Hovda & Giza, 2012). L’état hypermétabolique durerait 3 jours chez l’enfant comparativement à 7 à 10 jours chez l’adulte (Thomas, Prins, Samii & Hovda, 2000) et serait responsable de perturbations dans les capacités d’apprentissage au niveau spatial (Giza & Hovda, 2014). La durée de temps pendant laquelle l’hypoglycolyse est observée chez les rats non sevrés (âgés de 17 jours) serait également moindre que celle de la dépression métabolique prolongée observée chez les adultes (Thomas et al., 2000). Ainsi, il semblerait que certains paramètres métaboliques récupèrent plus rapidement dans le jeune cerveau (Choe et al., 2012).
La demande élevée d’énergie en lien avec l’hypermétabolisme couplée à l'épuisement des réserves cellulaires de glucose et d'adénosine triphosphate (ATP) (Choe, Babikian, DiFiori, Hovda & Giza, 2012) duquel découle l’hypoglycolise entraine un déficit énergétique auquel peuvent être attribuables les symptômes post-TCCL. Le corps doit alors réduire l’ensemble de ses activités puisqu’il n’arrive plus à répondre à cette demande accrue d’énergie et tout se fait alors plus lentement. D’ailleurs, la fatigue est un des symptômes les plus fréquemment rapportés par les athlètes (Ellemberg, 2013).
1.5.4 Plasticité et activation neuronale
La plasticité est une propriété cérébrale qui réfère à la capacité du cerveau de créer, détruire ou réorganiser les réseaux neuronaux en réponse à l’environnement et aux apprentissages. Cette propriété est présente tout au long de la vie, mais il existerait une période maximale de réarrangement cortical au cours du développement (Chattopadhyaya, 2011). De façon normale, il est attendu que les animaux élevés dans un environnement enrichi démontrent une épaisseur corticale supérieure, des ramifications dendritiques plus complexes, et une supériorité dans les capacités cognitives (Choe, Babikian, DiFiori, Hovda & Giza, 2012). Néanmoins, les études démontrent que les jeunes rats ayant subi un TCCL expérimentalement et qui sont ensuite élevés dans un environnement enrichi ne présentent pas d'amélioration anatomique ou cognitive. Ainsi, il est possible de croire qu'il existe une période d'activation neuronale altérée qui se produit après un TCCL (Giza, Griesbach & Hovda, 2005 ; Choe et al., 2012) et qui serait attribuable à une activation excessive du neurotransmetteur acide aminé excitateur qui est impliqué dans la plasticité et dans la maturation normale du cerveau, ce qui contribuerait à la perturbation des processus développementaux (Johnston, 2003).
13
1.5.5 Fonctionnement axonal
Une technique d’imagerie cérébrale de pointe, l’imagerie du tenseur de diffusion, permet de voir que l'intégrité axonale est perturbée suite à la survenue d’un TCCL et des études révèlent que ces perturbations sont corrélées aux symptômes post-TCCL et au fonctionnement cognitif suite à la blessure (Lipton et al., 2009). En effet, les forces de traction et de cisaillement à la source des TCCL entrainent, de façon générale, des lésions axonales diffuses au niveau cérébral. Par la suite, des changements secondaires progressifs tels que des dommages au niveau du cytosquelette, une altération du transport axonal bidirectionnel et un gonflement axonal sont observés (Choe, Babikian, DiFiori, Hovda & Giza, 2012 ; Giza & Hovda, 2014). La survenue de rupture partielle des microtubules, fibres constituant le cytosquelette, amènerait des ondulations dans la morphologie des axones qui évolueraient ensuite dans des boursouflures et des varicosités temporaires. Dans les cas graves, la diminution de la neurotransmission normale amenant l’isolement de la synapse, pourrait entraîner la déconnexion axonale (Giza & Hovda, 2014).
Dans leur étude traitant des conséquences d’un TCC dépendamment du niveau de myélinisation des axones, Reeves et ses collaborateurs (2012) ont observé que les axones non myélinisés étaient plus vulnérables aux blessures traumatiques. De ce fait, comme le processus de myélinisation se déroule tout au long du développement du cerveau, ces résultats suggèrent que les fibres du jeune cerveau seraient être plus vulnérables aux lésions axonales que celles du cerveau adulte.
1.5.6 Processus inflammatoire et mort cellulaire
À la suite d’un TCCL, un dysfonctionnement neuronal prédomine et généralement peu de morts cellulaires sont observées. Toutefois, les résultats d’études réalisées chez des souris immatures montrent que cette blessure peut conduire à l'apoptose neuronale au niveau du cortex et du thalamus antérieur (Dikranian et al., 2008 ; Choe, Babikian, DiFiori, Hovda & Giza, 2012).
Les études démontrent également que suite au TCCL, une cascade d’évènements immunologiques au niveau cérébral est enclenchée (Giza & Hovda, 2014 ; Ellemberg, 2013). Plus précisément, les neutrophiles, les monocytes et les lymphocytes pénètrent à travers la barrière hématoencéphalique et libèrent des facteurs
14
inflammatoires pouvant contribuer à la mort cellulaire (Choe et al., 2012). De plus, les microglies, cellules faisant partie du système immunitaire du cerveau, sont activées en raison du déséquilibre neurochimique (Blaylock & Maroon, 2011). Leur activation déclenche la libération de plusieurs molécules dont certaines ont une action toxique dans le but d’éliminer les facteurs nocifs et de se débarrasser des cellules endommagées ou mortes en raison du trauma (Ellemberg, 2013). Ce processus lié à l’inflammation du tissu nerveux est appelé immunotoxicité (Blaylock & Maroon, 2011) et peut contribuer à l’œdème cérébral pouvant être à l’origine de symptômes tels que les céphalées et les troubles cognitifs. Dans la majorité des cas, cette réaction inflammatoire laissera place à des mécanismes de réparation alors que les molécules anti-inflammatoires remplaceront les agents immunotoxiques (Ellemberg, 2013).
1.6 Pronostic des TCCL dans le sport
La majorité des TCCL d’origine sportive se résolvent rapidement et complètement (Belanger & Vanderploeg, 2005). De façon générale, un adulte ayant subi un TCCL sans complication présentera certains symptômes dans les jours suivants, mais n’en présentera plus sept à dix jours après le traumatisme dans 80 à 90 % des cas (McCrory et al., 2009). Cependant, il semblerait que les symptômes à la suite d’un TCCL chez les enfants et les adolescents prennent plus de temps à se résorber comparativement aux adultes et que les séquelles vécues seraient plus graves pour la population pédiatrique (McCrory, Collie, Anderson & Davis, 2004; McCrory et al., 2013). En effet, parmi les jeunes ayant subi un TCCL, jusqu’à 75 % présente toujours des symptômes après 15 jours, 50 % après 26 jours et 10 % après 92 jours (Fondation ontarienne de neurotraumatologie, 2014). Le temps de récupération serait davantage variable d’une personne à l’autre chez les enfants et les adolescents (Lovell & Fazio, 2008). Cette variation dans la nature des symptômes, leur sévérité et leur durée dépendrait de différents facteurs reliés au traumatisme (p.ex. : sévérité et localisation), à l’athlète (p.ex. : antécédents de TCCL, facteur prétraumatique et possiblement la génétique) et à l’environnement (p.ex. : école, famille et relation interpersonnelle) (Kirkwood, Yeats & Wilson, 2006).
1.6.1 Conséquences cumulatives des TCCL multiples
Le tiers des athlètes ayant subi un TCCL souffriront au moins une seconde fois de cette blessure (McKinlay et al., 2008). À ce propos, la littérature démontre qu’il existe un lien entre le nombre de TCCL subi par l’athlète et le portrait clinique observé (Ellemberg, Durand, Fait, Frémont, Mongrain & Proulx, 2015). Les effets des TCCL multiples sur le cerveau en développement seraient cumulatifs (Karlin, 2011) c’est-à-dire que les
15
symptômes post-TCCL auto-rapportés, les déficits cognitifs observés et le temps de récupération seraient plus importants lors des TCCL subséquents comparativement au premier (Yumul & McKinlay, 2016).
Les études démontrent que comparativement aux adultes chez qui les symptômes s’aggravent après trois TCCL, les adolescents présentent déjà des symptômes plus sérieux à la suite de leur deuxième TCCL (Ellemberg et al., 2015). En 2011, Schatz et ses collaborateurs ont mené une étude auprès de 616 athlètes de l’école secondaire et ont observé que ceux qui cumulaient deux TCCL ou plus présentaient des scores significativement plus élevés à l’échelle de symptômes post-TCCL administrée suite au deuxième TCCL comparativement à celle complétée lors de la survenue du premier.
Les études permettent également de voir que l’accumulation de secousses au cerveau a aussi des effets sur le fonctionnement cognitif de l’athlète (Ellemberg et al., 2015). Plus précisément, des déficits persistants de mémoire à long terme et des fonctions exécutives ont été identifiés chez les athlètes ayant subi trois TCCL ou plus (Belanger, Spiegel & Vanderploeg, 2010). Selon Iversion et ses collaborateurs (2004), ces derniers auraient huit fois plus de risque de présenter un déclin au niveau mnésique que les athlètes n’ayant pas d’antécédent de TCCL.
1.6.2 Syndrome du second impact
Suite à un premier TCCL, il existe une fenêtre temporelle de vulnérabilité pendant laquelle le cerveau se montre particulièrement vulnérable à subir un autre trauma s’il survient un second impact avant que le cerveau n’ait complètement récupéré du premier (Vagnozzi et al., 2007). En effet, comme discuté précédemment, les TCCL amènent des changements au niveau métabolique, hémodynamique, structurel et électrique qui ont un effet délétère sur le fonctionnement normal des neurones et entrainent un état de crise métabolique. Ce déficit énergétique amènerait une augmentation de la vulnérabilité cérébrale (Wells, Goodkin & Griesbach, 2015) alors que la force du second choc pourra être considérablement moindre et tout de même entrainer des conséquences importantes sur le cerveau. Ainsi, le syndrome du second impact réfère à la conséquence catastrophique de l’accumulation de deux TCCL sur une courte période de temps (Cantu, Guskiewicz & Register-Mihalik, 2010 ; Ellemberg, 2013).
16
Plus précisément, une seconde blessure s’ajoutant à un premier traumatisme non résolu pourra mener à une perturbation de l'autorégulation du débit sanguin cérébral provoquant alors une congestion sévère au niveau vasculaire, un gonflement cérébral diffus et l'augmentation de la pression intracrânienne. L’œdème cérébral ainsi créé sera d’une telle importance que dans les minutes ou les heures suivants l’accident il pourra causer chez l’athlète un coma ou la mort (Karlin, 2011 ; Provance, Engelman, Terhune & Coel, 2016). Le taux de mortalité lié au syndrome du second impact est estimé à 90 % et la majorité des athlètes qui survivront au second choc resteront gravement handicapés (Ellemberg, 2013).
Les cas répertoriés du syndrome du second impact révèlent qu’uniquement les jeunes âgés entre 13 et 25 ans en sont atteints (Ellemberg, 2013). De plus, selon un recensement réalisé aux États-Unis, il est estimé que six jeunes Américains âgés de moins de 18 ans meurent chaque année des conséquences d’un deuxième TCCL d’origine sportive (Bach, 2007). Ainsi, bien que ce syndrome demeure un phénomène très rare, il appelle tout de même à la prudence quant à la prise en charge des TCCL d’origine sportive.
1.7 Prise en charge des TCCL chez les adolescents
Étant donné la vulnérabilité accrue des adolescents aux TCCL, la nature de la prise en charge est cruciale suite à cette blessure, et ce, pour différentes raisons. Premièrement, selon Kirkwood, Yeates et Wilson (2006), la façon dont des traumas répétés au cerveau pourraient affecter le développement neurobiologique ou neurocomportemental sur le long terme est encore mal comprise. Deuxièmement, le calcul du rapport entre les coûts et les bénéfices chez les jeunes athlètes est souvent très différent de celui chez les adultes. En effet, le risque associé aux pertes et aux futures perturbations fonctionnelles potentielles devrait être mis en opposition avec les gains immédiats mineurs du retour à la compétition. Troisièmement, bien qu’il soit très rare, le syndrome du second impact a été documenté presque exclusivement chez des cerveaux immatures, ce qui suggère que les jeunes athlètes ont un risque accru de vivre des conséquences potentiellement catastrophiques (Kirkwood, Yeates & Wilson, 2006). En résumé, la mauvaise prise en charge d’un TCCL chez les adolescents pourrait conduire à des conséquences cumulatives à long terme, au syndrome du second impact ou encore à un risque de coma ou de mort (Buzzinia & Guskiewicz, 2006) ce qui appelle à la prudence. De ce fait, différents guides de prise en charge ont été mis de l’avant afin d’outiller les cliniciens travaillant auprès de cette clientèle.
17
À l’heure actuelle, la littérature démontre que le repos cognitif et physique doit être la pierre angulaire de la prise en charge suite à un TCCL afin de limiter l’aggravation de la blessure et de permettre la récupération et la résolution complète des symptômes (McCrory et al., 2013). De ce fait, il est important qu’un athlète ayant
subi un TCCL soit retiré immédiatement du match ou de la pratique et ne soit pas autorisé à y retourner au cours de la même journée indépendamment du niveau de jeu (McCrory et al., 2009). Les symptômes post-TCCL pouvant d'abord être absents et seulement apparaître plus tard au cours de la journée ou le lendemain en raison du débalancement chimique neuronal, il est impératif qu'un athlète ne puisse pas retourner immédiatement sur le terrain si une telle blessure est suspectée. De surcroit, lorsqu’il est confirmé qu’un athlète a subi un TCCL, la décision d’autoriser cet athlète à reprendre la pratique de son sport doit être individualisée (Kirkwood, Yeates & Wilson, 2006) et multifactorielle. Elle doit prendre en compte des facteurs tels que les antécédents de TCCL, le temps écoulé depuis le dernier TCCL, le retour au niveau de performance pré-TCCL aux tests neurocognitifs, ainsi que la présence de symptômes au repos ou à l’effort (Theye & Mueller, 2004).
1.7.1 Guide de la quatrième conférence internationale
Afin de guider les professionnels de la santé dans l’encadrement des athlètes pour la reprise de leurs activités sportives, un protocole de prise en charge post-TCCL a été élaboré par les experts regroupés lors des cinq conférences internationales sur les commotions cérébrales dans le sport tenues depuis 2001. Selon le dernier protocole disponible actuellement soit celui rédigé lors de la conférence de 2012, une période minimale de repos cognitif et physique de 24 à 48 heures est nécessaire en phase aiguë suite à la survenue de la blessure (McCrory et al., 2013). Par la suite, une fois asymptomatique au repos, l’athlète peut reprendre graduellement l’activité physique en suivant les 5 étapes suivantes : 1) Exercice aérobique léger sans résistance amenant une augmentation du rythme cardiaque (moins de 70 % de la capacité maximale), 2) Exercice spécifique lié au sport pratiqué sans risque d’impact à la tête, 3) Entrainement sans contact requérant de la coordination et une plus grande demande cognitive, 4) Entrainement avec contacts, 5) Retour au jeu complet. À chacune des étapes, l’athlète doit demeurer asymptomatique 24 heures avant de pouvoir passer à la suivante. Ainsi, un minimum d’une semaine est nécessaire pour qu’un athlète reprenne complètement la pratique de son sport. Si un ou plusieurs symptômes post-TCCL apparaissent lors de la réalisation d’une étape, l’athlète doit revenir en arrière et reprendre l’étape antérieure après une période de repos de 24 heures (McCrory et al., 2013).
18
Ce protocole ayant été élaboré essentiellement pour la clientèle adulte, les auteurs appellent à la prudence quant à son utilisation auprès de la clientèle pédiatrique. Pendant longtemps, il n’existait pas de guide de retour au jeu basé sur les données probantes s’adressant à la clientèle pédiatrique. Donc en clinique plusieurs directives appliquées aux adolescents étaient calquées sur celles pour les adultes en présumant que la guérison était similaire indépendamment de l’âge (Purcell, 2009). Pourtant, en raison de la réponse physiologique différente, du temps de récupération et des risques spécifiques liés aux impacts à la tête pendant l'adolescence, une approche plus conservatrice quant au retour au jeu est recommandée avec cette clientèle (McCrory et al., 2009). À cet égard, la Société canadienne de pédiatrie (Purcell, 2014) précise l’importance d’une résolution complète et d’une absence totale des symptômes post-TCCL pendant plusieurs jours pour qu’un enfant ne puisse recommencer même qu’une simple activité physique légère. En juin 2014, un premier guide de prise en charge pour la clientèle pédiatrique a été publié par la Fondation ontarienne de neurotraumatologie. Le « Guidelines for diagnosing and managing pediatric concussion » basé sur les données probantes a été créé dans le but de guider les professionnels de la santé dans le diagnostic et la prise en charge des TCCL auprès de la clientèle pédiatrique. Ce guide a été élaboré non seulement pour émettre des recommandations quant au retour aux activités sportives suite à la blessure, mais également en ce qui a trait aux apprentissages et à la fréquentation scolaire.
1.7.2 Guide de la Fondation ontarienne de neurotraumatologie
Selon la Fondation ontarienne de neurotraumatologie (2014), les étapes à suivre pour la reprise des activités physiques chez l’enfant devraient être les mêmes que celles du protocole de McCrory et ses collaborateurs (2013) présenté ci-dessus. De plus, il est nécessaire que le jeune demeure asymptomatique durant toute la durée d’une étape avant de passer à la suivante sinon il devra se mettre au repos pour une période de 24 heures et reprendre le protocole à l’étape antérieure. Le repos demeure primordial avec la clientèle pédiatrique comme cela est le cas avec la clientèle adulte, mais les recommandations quant à la période de temps sans symptôme à respecter entre les étapes doivent varier d’un enfant à l’autre en fonction du délai écoulé entre la survenu du TCCL et le moment où le jeune est devenu asymptomatique. Ainsi, les jeunes sont divisés en trois groupes nécessitant des recommandations quelque peu différentes soit ceux étant devenus asymptomatiques en une semaine ou moins suite à l’accident (groupe 1), ceux devenus asymptomatiques entre une à quatre semaines post-accident (groupe 2) et ceux qui auront nécessité plus de 4 semaines pour devenir asymptomatiques (groupe 3).
19
Dans un premier temps, le guide stipule que l’ensemble des jeunes doit attendre une semaine additionnelle de repos une fois asymptomatique avant d’entreprendre la première étape de reprise d’activité physique. Ainsi, un minimum de 7 jours de repos devra être respecté par l’ensemble des jeunes ayant subi cette blessure. Ceux du groupe 1 devront franchir les étapes en respectant un délai de 24 heures entre chacune d’elles alors que le respect du protocole de retour au jeu nécessite que les étapes perdurent une semaine entière pour les jeunes des groupes 2 et 3. Le guide précise également que dans l’éventualité où l’imagerie cérébrale se révèle positive, l’athlète devra éviter tout sport de contact durant au moins 3 mois. Afin de baliser l’encadrement des cas de TCCL multiples et d’assurer la sécurité des jeunes, la Fondation ontarienne de neurotraumatologie (2014) préconise un arrêt complet du sport pendant 6 mois suite à la survenu de deux TCCL en trois mois et une pause d’un an si trois TCCL ou plus venaient à se produire en un an. Lorsque le nombre de TCCL subi par l’enfant est de trois ou plus, il est fortement recommandé que le retrait définitif du sport soit envisagé, et ce, plus particulièrement si le jeune présente des symptômes qui se prolongent dans le temps et qui affectent son fonctionnement.
1.8 Repos et récupération post-TCCL
Historiquement, le repos a été prescrit d’emblée comme intervention de première ligne dans le traitement de plusieurs problèmes de santé pour lesquels des études subséquentes ont pourtant démontré l’absence d’efficacité de telles recommandations et même les torts pouvant en découler (Allen, Glasziou & Del Mar, 1999). Être sédentaire en limitant ses activités suite à une blessure ou une maladie serait l’un des facteurs de risque pour que les incapacités se maintiennent de façon chronique telle qu’observée dans le syndrome de fatigue chronique, la douleur chronique et les troubles vestibulaires (McLean & Clauw, 2004). Il n’existe actuellement pas de consensus dans les écrits scientifiques par rapport au temps de repos exact et à la nature du repos à recommander suite à un TCCL (Silverberg & Iverson, 2012) puisque les preuves scientifiques sont mitigées et que des études additionnelles demeurent nécessaires comme le souligne le rapport d’experts de la 4e conférence internationale (McCrory et al., 2013). Ainsi, il est important de se questionner sur l’effet délétère
possible du repos suite à la survenue d’un TCCL.
Étant donné le manque de conclusions scientifiques, les professionnels de la santé et les patients interprètent les recommandations liées au repos en contexte de TCCL différemment allant d’un retrait partiel des activités à un repos complet au lit (Silverberg & Iverson, 2012). DiFazio et ses collaborateurs (2015), relèvent qu’au Canada et aux États-Unis, il peut être recommandé aux enfants et aux adolescents de ne pas faire
20
d’exercice ou d’activités cognitives exigeantes pour des semaines, des mois et même plus longtemps suite à un TCCL alors que cela pourrait avoir des conséquences négatives au niveau psychologique et physique.
Trois effets délétères potentiels du repos prolongé suite à un TCCL ont été soulevés dans la littérature (DiFazio et al., 2015). Tout d’abord, il est possible que les recommandations de repos strict des professionnels de la santé suscitent de l’anxiété chez les enfants et leurs parents. En effet, le fait de se faire dire que la poursuite de ses activités quotidiennes même banales telle que l’utilisation de son cellulaire pourrait entraver la récupération du cerveau peut être alarmant pour les patients (Craton & Leslie, 2014). Des études réalisées sur l’implication de facteurs psychologiques permettent de voir que de tels facteurs peuvent influencer négativement la récupération. Par exemple, des chercheurs se sont intéressés à l’implication de la catastrophisation c’est-à-dire une attitude pessimiste et un sentiment d’impuissance face à une expérience douloureuse (Rosenstiel & Keefe, 1983) et ont démontré que cela pouvait amener une tendance chez l’individu à amplifier et à exagérer la sévérité d’une sensation douloureuse vécue (Chaves & Brown, 1987). Plus précisément, certains auteurs ont démontré l’implication de la catastrophisation dans le maintien des céphalées chroniques suite à un TCCL (Sullivan & al., 2001). Ainsi, les attentes de l’adolescent teintées par de l’anxiété par rapport au processus de récupération pourraient influencer l’expérience de ses symptômes post-TCCL. L’anxiété peut donc être une cause ou une conséquence de la restriction excessive des activités. L’inactivité peut amener la peur d’exacerber les symptômes ou de se blesser à nouveau et maintenir ou renforcer les prédictions négatives quant à la récupération (Siverberg & Iverson, 2012).
Comme énoncés précédemment, les guides de prise en charge actuels prônent le retrait des activités de la vie quotidienne (ex. implication sportive moindre) afin de permettre du repos pour favoriser la récupération post-TCCL. Dans leur revue de littérature, DiFazio et ses collaborateurs (2015) mettent en évidence le fait que ce retrait d’activités amenant une source de renforcement et de réalisation de soi pour l’individu peut avoir un effet délétère sur la capacité de l’individu à faire face à une condition pathologique en général et serait associé à des complications au niveau psychologique. À cet effet, le modèle de la dépression par restriction d’activité (traduction libre de « activity restriction model of dépression ») de Walters et Williamson (1999) postule que l’incapacité d’une personne à pratiquer ses activités habituelles est associée à une plus grande probabilité de développer des symptômes dépressifs. Il n’est donc pas étonnant d’observer que le traitement comportemental de première ligne le plus efficace pour la dépression soit l’activation comportementale par le biais de la réalisation d’activités offrant une opportunité de renforcement positif (Veale, 2008). Étant donné l’importance à l’adolescence des activités sociales, sportives et récréatives ainsi que l’acquisition de l’autonomie et de