Papillomatose laryngée : aspects diagnostics, thérapeutiques et évolutifs
Texte intégral
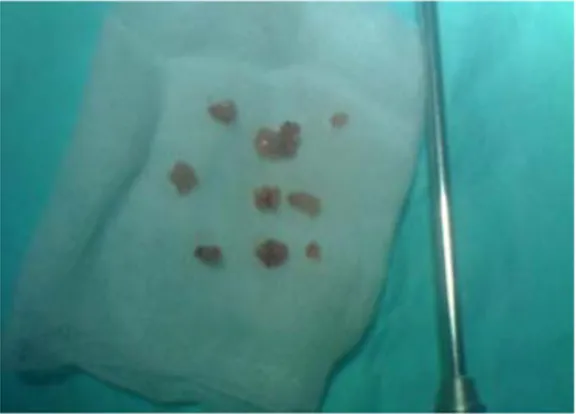
Figure



Documents relatifs
parti politique - Un parti politique est un groupe de personnes partageant une vision et des convictions politiques similaires, et dont l’objectif est d’accéder au pouvoir par
Regeneration of Ribulose 1,5-bisphosphate and Ribulose 1,5-bisphosphate carboxylase/oxygenase Activity Associated with Lack of Oxygen Inhibition of Photosynthesis at Low
— Le dernier chapitre sera consacré à l’étude d’équation intégro-différentielle non linéaire de Volterra avec noyau faiblement singulier en utilisant la méthode de bloc par
Females that were used in the lifetime fecundity test and thus laid as many eggs as they were able to, lived for 58.6 ± 21.2 days (n = 25) thereby showing a longevity
Ainsi, le bilan de l’aménorrhée primaire doit être envisagé chez une adolescente ayant plus de 14 ans, surtout si le développement mammaire a commencé plus de 2 ans
Les anticorps anti récepteurs de la TSH ont été recherchés dans 50 cas (16,18%) des patients avec maladie de Basedow.. L’évolution sous traitement médical a été marquée
Les otomycoses sont des infections fongiques, le plus souvent chroniques et bénignes, avant tout du conduit auditif externe, rarement de l’oreille moyenne.. Notre étude
Le traitement orthopédique était indiqué dans 2,5% des cas dans notre étude. Cette méthode de traitement a été utilisée dans les fractures non déplacées et stables,