IMPACT DE L'INTERVENTION DECISION+2 SUR L'INTENTION DES PROFESSIONNELS DE LA SANTÉ DE S'ENGAGER DANS LA PRISE DE
DÉCISION PARTAGÉE
Mémoire présenté
à la Faculté des études supérieures et postdoctorales de l'Université Laval dans le cadre du programme de maitrise en santé communautaire
pour l'obtention du grade de Maître es sciences (M. Se.)
DEPARTEMENT DE MEDECINE SOCIALE ET PREVENTIVE FACULTÉ DE MÉDECINE
FACULTÉ DE SCIENCES INFIRMIÈRES UNIVERSITÉ LAVAL
QUÉBEC
2012
Cette étude a évalué l'impact de l'intervention DÉCISION+2 sur l'intention des professionnels de la santé de s'engager dans le processus de la prise de décision partagée. Elle avait également pour objectif d'identifier les déterminants de l'intention. Dans le cadre d'un essai clinique randomisé par grappe, 259 professionnels de la santé ont complété un questionnaire auto-administré avant l'intervention et 231 après celle-ci. Ce questionnaire était basé sur la théorie du comportement planifié (TCP) et mesurait l'intention de s'engager dans la prise de décision partagée ainsi que les déterminants de l'intention. Nous n'avons observé aucune différence significative entre le groupe témoin et expérimental sur l'intention. Cependant, tous les déterminants de la TCP étaient corrélés avec l'intention. La perception de contrôle était le déterminant le plus prédictif de l'intention. Ces résultats aideront les éducateurs et les décideurs politiques à développer des interventions plus efficaces afin d'implanter la prise de décision partagée dans les pratiques cliniques.
Abstract
This study evaluated the impact of the intervention DÉCISION+2 on health professionals' intention to engage in the process of shared decision making. It also evaluated the determinants of intention. As part of a cluster randomized clinical trial, 259 and 231 health professionals completed a self-administered questionnaire before and after the intervention, respectively. The questionnaire was based on the theory of planned behavior and measured the intention to engage in shared decision making and the determinants of intention. We observed no significant difference between the control and experimental group on intention to engage in shared decision. The perception of control was the most predictive determinant of intention. These results will help educators and policy makers to develop more effective interventions to implement shared decision making in clinical practice.
Ce manuscrit représente le fruit d'une belle expérience dans l'univers des études de deuxième cycle et de la recherche. Ce mémoire est le résultat d'un travail considérable de collectes de données, d'analyses et de réflexions entreprises au sein d'une grande équipe. Mon projet de recherche s'insère à l'intérieur d'un vaste projet : DÉCISION+2 une formation pour les médecins de famille sur la prise de décision partagée afin d'optimiser les décisions cliniques concernant l'utilisation d'antibiotiques pour les infections aiguës des voies respiratoires. La chercheure clinicienne principale Dre France Légaré, et le co-chercheur clinicien principal Dr Michel Labrecque, ont consenti à ce que j'utilise une partie de la banque de données afin d'explorer ma question de recherche.
Les chapitres un et deux présentent respectivement une introduction à la problématique et la pertinence de ce projet de recherche dans le cadre du programme de maitrise en santé communautaire. Le troisième chapitre inclut une revue systématique de la littérature spécifique à ce mémoire; la prise de décision partagée et les déterminants du comportement de la prise de décision partagée chez les professionnels de la santé.
Le quatrième chapitre détaille le cadre conceptuel de l'étude. Le cinquième chapitre décrit de façon claire le contexte de l'étude en présentant l'ensemble du projet DÉCISION+2 et spécifie comment ce mémoire de recherche s'inscrit dans le cadre d'une recherche de grande envergure tout en étant originale et distinctive.
Le chapitre six expose la question de recherche et les objectifs de ce mémoire.
Le septième chapitre constitue le manuscrit rédigé en anglais et soumis pour publication dans la revue Implementation Science. Il renferme l'ensemble de la méthodologie et les résultats de ce travail de recherche. La preuve de soumission de ce manuscrit se trouve en annexe.
Enfin, le huitième chapitre discute de l'implication des résultats pour le champ de la santé communautaire alors le neuvième chapitre fait état du transfert de connaissances associé aux résultats de cette étude. Le dernier chapitre présente une brève conclusion de ce mémoire de maîtrise en santé communautaire.
Contributions
Au cours de mon cheminement avec l'équipe du Dre Légaré, j'ai été responsable du développement de la question de recherche et de la recension de la littérature scientifique spécifique au sujet de ce mémoire. J'ai recruté bon nombre de patients et professionnels de la santé dans les unités de médecine familiale durant la grande étude, DÉCISION+2, tenu des journaux de bords lors de ces recrutements et lors des formations dispensées aux professionnels de la santé, et enfin, préparé l'intervention DÉCISION+2. J'ai également eu la responsabilité de colliger tous les questionnaires de sortie de l'étude des médecins puisque qu'une partie de mes données s'y retrouvaient. J'ai assumé le choix des analyses appropriées en tenant compte des contraintes associées à l'utilisation de données secondaires et enfin, j'ai été responsable de l'interprétation des résultats. J'ai rédigé mon article scientifique sous la supervision principale du Dre Légaré et du Dr Labrecque. Les résultats de cette étude ont été présentés lors des Journées annuelles de santé publique et lors de diverses présentations locales. En résumé, j'ai dû accomplir plusieurs tâches diversifiées pertinentes à la recherche en santé communautaire tout au long de mon séjour dans l'équipe de recherche du Dre Légaré mais surtout, j'ai assumé toutes les étapes de ma recherche, effectué une revue systématique de la littérature, contribué à l'organisation d'un atelier international sur le thème de la prise de décision partagée ainsi que collaborer à divers projets au sein de la chaire de recherche.
comprendre. Marie Curie
Table des matières
Résumé i Abstract ii Avant-propos iii Table des matières vi Liste des tableaux vii Liste des figures viii
Introduction 1 1.1 Problématique à l'étude 1
1.2 Orientation de recherche 2 Chapitre 2 - Pertinence pour la santé communautaire 3
Chapitre 3 - Revue de la littérature 6 3. 1 La prise de décision partagée 6
3.1.1 L'évaluation des interventions en implantation de la prise de décision partagée..9 3.1.2 La perception des professionnels de la santé à l'égard de la prise de décision
partagée 10 3.2 Les théories sociales cognitives 10
3.3 Déterminants du comportement de la prise de décision partagée chez les
professionnels de la santé : revue systématique de la littérature 12 3.3.1 Question de recherche de la revue systématique 13
3.3.2 Méthodes 13 3.3.3 Synthèse des résultats 14
3.4 Les lacunes au niveau des connaissances 18
Chapitre 4 - Cadre conceptuel 19 Chapitre 5 - Contexte de l'étude 21
5.1 Le programme DÉCISION+2, une vaste étude 21 5.1.1 La problématique des infections aiguës des voies respiratoires 21
5.1.2 Les objectifs du programme DÉCISION+2 22 5.2 L'engagement dans la prise de décision partagée, un objectif secondaire 24
5.2.1 Développement de la question de recherche 24
Chapitre 6 - Question de recherche 25 Chapitre 7 - Manuscrit soumis 26 Chapitre 8 - Implication des résultats pour le domaine de la santé communautaire 53
Chapitre 9 - Transfert des connaissances 55
Conclusion 57 Bibliographie 59 Annexe 1 62 Annexe 2 64 Annexe 3 69 Annexe 4 86 Annexe 5 98
Tableau 1 : Modèles de prise de décision
Tableau 2 : Éléments clés du concept de la prise de décision partagée
Tableau 3 : Déterminants du comportement de la prise de décision partagée chez les professionnels de la santé
Liste des figures
Figure 1 : Ordinogramme de la revue systématique de la littérature sur les études ayant porté sur l'application de la Théorie du comportement planifié chez les professionnels de la santé
Figure 2 : Modèle de la Théorie du comportement planifié Figure 3 : Cadre conceptuel général DÉCISION+2
1.1 Problématique à l'étude
Les soins de santé évoluent et se transforment constamment; ils suivent les courants actuels et se modernisent. Ces changements surviennent à plusieurs niveaux et concernent autant les aspects techniques que les aspects sociaux des soins de santé. Ainsi, l'un des aspects questionné et repensé concerne le modèle de prise de décision entre les professionnels de la santé et les patients. La relation entre ces deux acteurs importants du système de santé a récemment été mise en cause afin de répondre aux défis et préoccupations actuelles du système de santé [1]. Subséquemment, le modèle de prise de décision dit paternaliste, qui occupe une place importante dans la façon de penser les relations entre les professionnels de la santé et les patients, et donc sur la façon dont les décisions sont prises, est questionné et reconsidéré [1]. Dans certains domaines cliniques, l'évolution des connaissances apporte une diversité importante d'options pour traiter un même problème de santé. Il en découle donc que différentes alternatives sont proposées et que l'individu fait face à un choix. En réponse à ces nouvelles réalités, un modèle novateur a vu le jour, amenant le patient jouer un rôle plus actif dans les prises de décisions concernant sa santé. Ainsi, le modèle de la prise de décision partagée, définit initialement en 1997 par Charles et ses collaborateurs, repose sur un processus conjoint de prise de décision entre les professionnels de la santé et les patients [2].
La prise de décision partagée occupe une place en constante croissance au sein des politiques de santé publique. D'ailleurs, l'une des stratégies retenue par le programme national de santé publique 2003-2012 du Québec est de renforcer le potentiel de chaque personne [3]. Précisément, le programme spécifie que « ce potentiel passe par le maintien et l'acquisition de compétences qui permettent aux personnes de faire les choix les mieux éclairés quand il est question de leur santé ou de leur bien-être » [4]. L'intégration de ce modèle de prise de décision dans la pratique clinique courante nécessite toutefois une volonté à plusieurs niveaux et des actions concrètes, comme l'élaboration d'interventions
revue de la littérature de type Cochrane portant sur les interventions pour accroître l'adoption de la prise de décision partagée chez les professionnels de la santé a démontré une insuffisance de données probantes pour tirer des conclusions claires sur le type d'intervention le plus efficace pour l'implantation de la prise de décision partagée dans la pratique [5]. Toutefois, la formation des professionnels de la santé et les outils d'aide à la décision pour les patients s'avèrent prometteurs. Conséquemment, afin de permettre une meilleure implantation de la prise de décision partagée dans la pratique clinique des professionnels de la santé, il importe d'en comprendre les mécanismes sous-jacents agissant lors de cette implantation. Cela se traduit, entre autres choses, par l'identification des déterminants du comportement clinique de la prise de décision partagée.
1.2 Orientation de recherche
À la lumière de la problématique décrite ci-haut, cette étude avait pour objectif de comprendre les déterminants de l'adoption du comportement de la prise de décision partagée chez les professionnels de la santé. Cette étude s'est inscrite dans un projet de recherche plus vaste qui visait à évaluer l'impact de DECISION+2, un programme de formation médicale en prise de décision partagée, sur la prescription d'antibiotiques pour traiter les IAVR. La question de recherche de la présente étude est la suivante : Quels sont les mécanismes sous-jacents, basés sur la théorie du comportement planifiée (TCP), au changement de comportement de la prise de décision partagée des professionnels de la santé dans le cadre d'une intervention visant à implanter la prise de décision partagée. La réponse à cette question permettra d'élaborer et d'améliorer les interventions ayant comme objectif d'intégrer le comportement de la prise de décision partagée dans les pratiques des professionnels de la santé. L'objectif principal et les objectifs secondaires sont présentés au chapitre 6.
La santé communautaire est un domaine de recherche et de pratique qui porte sur les déterminants de la santé. En identifiant les déterminants de la santé ainsi que les interventions efficaces permettant d'influencer ces derniers, la santé communautaire permet de viser l'amélioration de la santé de la population. La maitrise en santé communautaire de l'Université Laval comporte sept champs thématiques spécifiques. Ce mémoire touche spécifiquement à deux de ces sept champs thématiques, soit celui de la promotion de la santé et celui de l'organisation des services de santé.
« La promotion de la santé a pour but de donner aux individus davantage de maîtrise sur leur propre santé et davantage de moyens de l'améliorer. » [6] Telle est la définition de la promotion de la santé adoptée dans le cadre de la Charte d'Ottawa. Cette charte, d'une haute importance dans le domaine de la santé publique, a été signée en 1986 à l'occasion de la Première Conférence internationale pour la promotion de la santé de l'Organisation Mondiale de la Santé. Ainsi, la promotion de la santé passe directement par l'acquisition, pour chaque individu, de l'information et des connaissances nécessaires et pertinentes afin de lui donner le pouvoir d'accomplir cette maitrise sur sa santé [6] et donc, par une amélioration de ses compétences lors de la prise de décision en lien avec sa santé. Il convient donc d'affirmer que la prise de décision partagée, selon ses caractéristiques propres, se révèle être une stratégie de premier choix pour parvenir à cet objectif lorsque l'individu a à prendre des décisions avec un ou des professionnels de la santé.
La Charte d'Ottawa a donc recommandé cinq actions concrètes et bien définies pour accomplir sa mission de promotion de la santé [6]. Parmi celles-ci, une est en lien direct avec l'acquisition de connaissances chez l'individu et donc, cadre totalement dans les balises de la prise de décision partagée. Il s'agit de l'acquisition d'aptitudes individuelles. Cette action appuie le développement individuel et social grâce à l'information et donc « donne aux gens davantage de possibilités de contrôle de leur propre santé et de leur environnement et les rend mieux aptes à faire des choix judicieux. » [6] Dans le cadre de ce
influencent l'adoption du comportement de la prise de décision partagée chez les professionnels de la santé définis par la TCP afin que leurs patients puissent faire des choix plus judicieux concernant leur santé. Cela a pour objectif ultime d'implanter la prise de décision partagée dans la routine des soins de santé. Ceci est donc congruent avec les objectifs visés par la charte d'Ottawa.
Ce mémoire s'inscrit dans le champ de l'organisation des services de santé en ce sens qu'il vise à développer et à évaluer des stratégies qui permettent de modifier l'organisation et la dispensation des services et à en apprécier les effets relatifs sur les services de santé. En effet, la formation des professionnels de la santé et l'évaluation de leur intention de changement de comportement professionnel a le potentiel d'influer directement sur l'offre de service offerte dans les institutions de santé par l'amélioration des pratiques cliniques des professionnels de la santé. Le présent mémoire s'inscrit également dans le champ de la promotion de la santé puisqu'il vise à instaurer des pratiques qui facilitent des comportements favorables à la santé. Dans l'éventualité où les professionnels de la santé intègrent la prise de décision partagée dans leur routine de soins, ils favorisent alors une approche centrée sur le patient et donc contribuent à promouvoir la santé de ces derniers. Effectivement, une approche fondée sur la prise de décision partagée, et donc permettant au patient de prendre part à la décision, permet une plus grande participation de ce dernier et une responsabilité vis-à-vis ses propres soins de santé.
Dans une autre optique, si nous nous attardons à l'éthique de la santé et donc la bioéthique, nous pouvons justifier l'importance de l'implantation de la prise de décision partagée en se référant au principe d'autonomie. Ainsi, tel que la bioéthique le définit, le principe d'autonomie est associé à la notion d'autonomie dans la prise de décision et à la compétence requise pour l'assumer [7]. Entre d'autres termes, l'autonomisation des patients (empowerment) dans une perspective de santé se définit comme le processus par lequel une personne accroît son pouvoir sur les décisions et les actions qui influent sur sa santé [8]. Cette notion d'empowerment est inhérente aux interventions en santé
de vie [9]. Ultimement, les résultats de ce projet de maitrise contribueront à l'intégration de ce modèle de prise de décision dans les pratiques et par conséquent à Y empowerment des individus lors de rencontres avec les professionnels de la santé. Ainsi, la prise de décision partagée repose sur cette valeur de bioéthique en ce sens qu'elle permet un transfert optimal d'informations entre le professionnel de la santé et le patient afin que ce dernier puisse prendre part activement à la prise de décision. Cela se traduit donc par une plus grande participation du patient à l'égard de ses soins de santé (autosoins).
3. 1 La prise de décision partagée
La prise de décision partagée est un processus effectué conjointement par le patient et le professionnel de la santé [2]. Cela signifie que le clinicien et le patient cheminent ensemble tout au long des différentes phases du processus de prise de décision [2, 10]. Le concept est basé sur une approche centrée sur le patient, mais également sur la médecine fondée sur les données probantes et l'éthique médicale [11]. Ce modèle de prise de décision repose à la fois sur la transmission des preuves scientifiques associées aux risques et bénéfices des options possibles, et à la fois sur les valeurs et préférences du patient [2, 12]. Le patient est donc appelé à jouer un rôle actif dans les décisions concernant sa santé. Le processus de la prise de décision partagée implique une succession d'étapes; le professionnel de la santé doit d'abord bien définir la problématique, préciser la nature de la décision à prendre, examiner les différentes options (y compris celle de ne rien faire) et discuter des avantages et bénéfices de celles-ci ainsi que de la nature probabiliste des données probantes. Subséquemment, il aide le patient à clarifier ses valeurs et préférences. Enfin, le professionnel de la santé émet ses recommandations et vérifie si l'information a été bien comprise par le patient. Une décision entre le professionnel de la santé et le patient est alors prise et un suivi doit être assuré [3]. Charles et ses collègues furent parmi les premiers à conceptualiser ce modèle de prise de décision et à en établir les principales bases en 1997 [2]. Les auteurs situent ce modèle de prise de décision à mi-chemin entre celui de la prise de décision dite « paternaliste », où le professionnel de la santé prend la décision sans consulter le patient, et celui de la prise de décision dite « informée », laissant l'entière responsabilité de prendre la décision au patient (Tableau 1 ).
Paternaliste partagée Informé Échange d'information Flux Direction Type Quantité minimale requise Une voie (maj oritairement) Médecin—» patient Médical Minimum légalement requis Deux voies Médecin <-» patient Médical et personnel Tout ce qui est pertinent pour la prise de décision
Une voie
(maj oritairement) Médecin-* patient Médical
Tout ce qui est pertinent pour la prise de décision
Délibération Médecin seul ou avec
collègues Médecin et patient Patient Décision du
traitement à mettre en oeuvre
Médecins Médecin et patient Patient Traduit de: Charles C, Gafhi A, Whelan T. Decision-making in the physician-patient encounter: revisiting the shared treatment decision-making model. Social Science & medicine. 1999;49:651-661.
En 2006, Makoul & Clayman ont rédigé une revue systématique de la littérature dans le but de produire un modèle intégrateur de la prise de décision partagée [3]. Ce travail a permis entre autre d'établir une liste d'éléments clés au concept de la prise de décision partagée (Tableau 2). Ces éléments clés se décomposent en trois catégories, soit les éléments essentiels, les éléments idéaux et les qualités générales. Selon les auteurs de cette liste, les éléments essentiels doivent obligatoirement être présents pour permettre la mise en place de la prise de décision partagée par le médecin et le patient. Enfin, l'ensemble de ces éléments peuvent se traduire par des comportements spécifiques tel que présenté au tableau 2.
iif
Éléments essentiels Éléments idéaux Qualités générales Définir le problèmeSHHB "■"■•' Présenter les options
Discuter les bénéfices et les risques des options
Discuter des valeurs et des préférences du patient
Discuter des aptitudes du patient
Faire des recommandations (professionnel de la santé) Vérifier la compréhension du patient
Prendre ou reporter une décision
Assurer un suivi
Fournir de l'information non-biaisée
Définir les rôles Présenter les données probantes
Tendre vers une entente mutuelle
Favoriser la délibération et la négociation
Permettre l'échange d'information
Être flexible et favoriser une approche individualisée Susciter l'implication d'au moins deux individus Chercher vers le respect mutuel
Développer un partenariat Viser l'éducation du patient Amener la participation du patient
Favoriser le processus * Ces éléments ont inspiré des comportements spécifiques à la prise de décision partagée présenté dans ce tableau.
Bien que les impacts directs du processus de la prise de décision partagée sur la santé soient difficilement quantifiables [13], certaines études ont mis en évidence les bienfaits potentiels de cette approche. Une revue systématique de la littérature a été menée en 2011 et portait sur l'efficacité des outils d'aide à la décision chez les patients confrontés à des décisions quant au choix de traitement ou de test diagnostique [14]. Cette revue a permis de conclure que les outils d'aide à la décision, peuvent augmenter les connaissances du patient ainsi que son implication dans le processus de décision et ont un impact positif sur le processus de la communication entre le médecin et le patient [15]. Certains projets de recherche sur la communication entre le médecin et le patient ont démontré que lorsque le patient est impliqué dans la décision de santé le concernant, alors les soins de santé administrés ont de meilleurs résultats et l'adhérence au traitement est optimale [16-17].
Bien que plusieurs interventions et programmes de formation aient été développés pour implanter la prise de décision partagée dans la pratique clinique des professionnels de la santé, peu ont fait l'objet d'une évaluation rigoureuse. En 2009, une revue systématique de type Cochrane, ayant pour objectif de répertorier l'efficacité des interventions afin d'augmenter la prise de décision partagée chez les professionnels de la santé, a été menée [4]. Cette revue ciblait uniquement les études qui avaient été réalisées dans le cadre d'études randomisées et où l'adoption de la prise de décision partagée avait été rapportée par une mesure objective. Ce travail de synthèse a permis de faire ressortir que seulement cinq études correspondaient à ces critères [5]. En dépit du fait que les conclusions de cette revue systématique n'aient pas permis d'établir de façon définitive le type d'intervention le plus efficace afin d'augmenter la prise de décision partagée chez les professionnels de la santé, cela a permis de déterminer que les interventions à multiples composantes semblaient avoir un effet significatif sur l'application de la prise de décision partagée [5]. Les interventions à multiples composantes intègrent, dans ce cas-ci, une formation des professionnels de la santé et un outil d'aide à la décision pour les patients. Une autre revue systématique menée récemment avait également pour but d'étudier l'efficacité des interventions afin d'augmenter la prise de décision partagée chez les professionnels de la santé, mais en prenant en considération le point de vue du patient [14]. Cette dernière a permis de recenser 21 études. Par contre, de ce nombre, seulement trois études ont rapporté un effet significatif de l'intervention sur l'adoption de la prise de décision partagée. Toutefois, cette revue a également fait ressortir que les interventions à multiples composantes, intégrant à la fois une formation des professionnels de la santé et un outil d'aide à la décision, semblaient être prometteuses pour l'adoption de la prise de décision partagée chez les professionnels de la santé [14].
3.1.2 La perception des professionnels de la santé à l'égard de la prise de décision partagée
La perception des professionnels de la santé à l'égard de la prise de décision partagée est de façon globale assez favorable [18-19]. Cela peut vraisemblablement être soutenu par le fait que la littérature sur le sujet s'est accrue rapidement au cours des dernières années et que les professionnels de la santé sont de plus en plus en contact, de près ou de loin, avec le concept. En effet, les curriculums médicaux incluent dorénavant des formations portant sur la communication et l'éducation aux patients [20]. Bien que ces types de formations ne correspondent pas exactement à de la formation en prise de décision partagée, ils partagent avec cette dernière des zones communes. Par contre, en dépit du fait que les professionnels de la santé se disent favorables à la prise de décision partagée, peu d'entre eux l'appliquent couramment dans leur pratique professionnelle. La PDP est donc peu observée lors des consultations cliniques [5, 21]. Les principales barrières rapportées par les professionnels de la santé sont la contrainte de temps ainsi que le manque d'applicabilité du processus en raison, soit de la situation clinique, soit des caractéristiques propres au patient [22]. Il convient donc de s'attarder à comprendre ce qui amène le changement de comportement désiré chez les professionnels de la santé, soit le fait de s'engager dans le processus de la prise de décision partagée avec les patients. Conséquemment, il est profitable d'obtenir une meilleur compréhension des mécanismes sous-jacents à l'adoption de ce comportement spécifique [23].
3.2 Les théories sociales cognitives
Un large éventail de facteurs peut expliquer et influencer l'adoption de nouveaux comportements y compris ceux associés à la pratique clinique des professionnels de la santé [24]. Parmi ceux-ci, un ensemble de facteurs se regroupe sous les mécanismes individuels à l'adoption de nouveaux comportements. En effet, les professionnels de la santé sont constamment exposés aux résultats de recherche et aux nouvelles données probantes. Par contre, le transfert de ces données probantes vers la pratique ne se produit pas toujours tel que souhaité [25]. Ainsi, il est largement reconnu qu'il existe un fossé important entre les
la santé [26]. Pour expliquer ce fossé et le combler, il est alors intéressant de s'attarder à la compréhension de l'adoption de nouveaux comportements cliniques chez les professionnels de la santé à l'aide des théories sociales cognitives [27-28]. Ces théories proviennent directement du domaine de la psychologie et n'ont pas nécessairement été élaborées à leur début pour expliquer un comportement de santé, mais pour expliquer un comportement de façon générale. En fait, elles permettent de cerner les facteurs qui influent sur les décisions des individus d'adopter un comportement ou non. Dans le domaine de la promotion de la santé, plusieurs théories sociales cognitives sont couramment utilisées pour interpréter et expliquer les comportements des individus. Les plus courantes sont la théorie de l'action raisonnée, la TCP, la théorie de Bandura, la théorie des comportements interpersonnels et le modèle des croyances relatives à la santé [25]. Ces théories ont leurs caractéristiques propres et présentent des avantages à être utilisées selon le type de recherche effectuée. Il importe donc de bien justifier le choix de la théorie appliquée dans une étude spécifique.
Dans le cadre de cette recherche, nous avons arrêté notre choix sur la TCP. Deux raisons majeures expliquent ce choix. D'abord, les conclusions de la revue systématique de Godin et al. [25] qui porte sur les études ayant utilisé une théorie sociale cognitive afin de prédire l'intention des professionnels de la santé d'adopter un comportement clinique. Effectivement, cette revue a permis d'identifier que la TCP démontre une bonne capacité à comprendre les mécanismes sous-jacents à l'adoption de nouveaux comportements chez les professionnels de la santé [25]. Ensuite, la TCP a présenté le meilleur résultat de prédiction du comportement clinique par la proportion de la variance expliquée (R = 0.35) [25] et le deuxième meilleur résultat pour la prédiction de l'intention du comportement par la proportion de la variance expliquée (R = 0.59) lors de cette même étude [25].
La TCP a également été la théorie sociale cognitive la plus utilisée pour ce qui a trait aux comportements chez les professionnels de la santé dans la revue de Godin et al [25]. Enfin, la TCP permet d'approfondir la connaissance des croyances comportementales, normatives et de contrôle et ainsi d'identifier des cibles d'intervention plus précises. Par conséquent,
cette théorie a été retenue dans le cadre de cette étude et est présentée en détail sous le chapitre 2- Cadre conceptuel.
3.3 Déterminants du comportement de la prise de décision partagée chez les professionnels de la santé : revue systématique de la littérature
Afin de recueillir l'information déjà connue dans la littérature sur les déterminants d'adopter le comportement clinique d'intérêt pour cette présente recherche, soit l'engagement des professionnels de la santé dans la prise de décision partagé, j'ai d'abord vérifié s'il y avait des revues de la littérature publiées sur ce sujet. Mes recherches m'ont permis de constater qu'une revue de la littérature systématique portant sur les articles ayant utilisé une théorie sociale cognitive pour expliquer un comportement clinique chez les professionnels de la santé avait été publiée en 2008 [25]. Cette revue de la littérature a été menée par un chercheur de l'Université Laval, le Dr Godin et ses collègues. Elle couvrait plusieurs banques de données jusqu'à la fin de l'année 2007. Dans le contexte d'une vaste étude menée par la Dre Légaré, en collaboration avec le Dr Godin, une mise à jour, employant exactement la même stratégie de recherche que celle de la revue systématique de Godin et al., a également été réalisée [29]. Cette mise à jour couvrait la période de 2008 jusqu'à octobre 2010. Ainsi, en me basant sur ces deux revues de la littérature
systématique, j'avais l'ensemble des articles qui visaient à comprendre, par le biais de théories sociales cognitives, l'adoption ou le maintien d'un comportement clinique chez les professionnels de la santé, nonobstant tout domaine clinique ou type de professionnels de la santé. J'avais donc accès à une banque de données couvrant l'ensemble des études portant sur les comportements cliniques des professionnels de la santé étudiés à l'aide d'une théorie social cognitive. J'ai utilisé ces deux revues systématiques, l'une publiée et l'autre non, comme sources de données primaires (i.e., études primaires originales) à ma propre revue systématique de la littérature. Plus spécifiquement, j'ai eu recours à toutes les études incluses dans ces deux revues, que j'ai analysé en détail dans le but de retenir celles qui portaient sur mon sujet d'étude, soit l'adoption du comportement de la prise de décision partagée et d'en extraire les informations pertinentes pour ce projet de recherche.
3.3.1 Question de recherche de la revue systématique
L'objectif de ma revue systématique de la littérature était d'identifier les déterminants de l'intention du comportement global de la prise de décision partagée et/ou d'un comportement spécifique associé à l'une des étapes de la prise de décision partagée, tel que basé sur les éléments essentiels identifiés par Makoul & Clayman [3]. Ainsi, ma question de recherche, ayant soutenu ma revue systématique de la littérature, se définit ainsi; Quels sont les déterminants de l'intention du comportement global de la prise de décision partagée ou d'un comportement spécifique associé à l'une des étapes de la prise de décision partagée (comportements spécifiques) chez les professionnels de la santé?
3.3.2 Méthodes
A) Sources de données et stratégie de recherche
Tel que présenté précédemment, deux sources de données ont été ciblées afin de recueillir l'ensemble des articles ayant utilisé la TCP pour des études ayant porté sur les comportements des professionnels de la santé [25]. La première est une revue systématique réalisée par Godin et al. en 2008 [25] et la deuxième est une mise à jour de cette revue systématique par Légaré et al. en 2011 [29]. Les détails se rapportant à la stratégie de recherche des études incluses dans les deux revues systématiques sont détaillés dans l'article de Godin & al. [25, 29]. Brièvement, les revues systématiques incluaient des études ayant pour but de prédire le comportement clinique et/ou l'intention comportementale des professionnels de la santé incluant une spécification claire que l'étude s'appuyait sur une théorie sociale cognitive. La revue systématique de Godin et al. a permis de recenser les articles pertinents de 1960 à 1982 (variable en fonction de la base de donnée) jusqu'à la fin de l'année 2007 et la mise à jour de Légaré et al. a mené la recension jusqu'à la fin d'octobre 2010.
B) Critères d'inclusion
Les critères d'inclusion des études furent : 1) études originales ayant utilisé la TCP pour mesurer l'intention comportementale clinique chez les professionnels de la santé; 2) comportements cliniques associés à celui de la prise de décision partagée; soit le comportement global de la prise de décision partagée ou l'un des comportements spécifiques essentiels au comportement de la prise de décision partagée selon la grille de Makoul & Clayman [3]; 3) études présentant la corrélation entre l'intention comportementale et les déterminants de l'intention. À noter que les études qui ne rapportaient que la corrélation entre le comportement clinique et l'intention ou entre le comportement et les déterminants de l'intention ont été exclues.
C) Extraction des études éligibles et analyse
L'objectif ultime de ma revue de la littérature était d'identifier les déterminants de l'intention du comportement global de la prise de décision partagée ou d'un sous-comportement de la prise de décision partagée. Les déterminants sont ceux stipulés par la TCP, soit l'attitude, la norme subjective et la perception de contrôle. Ainsi, tous les déterminants qui étaient corrélés avec l'intention ont été recensés. Outre cette extraction, les informations concernant l'auteur, l'année, le pays de l'étude, le devis de recherche, les participants, le niveau de soins et le contexte clinique ont également été extraits pour chaque étude.
3.3.3 Synthèse des résultats
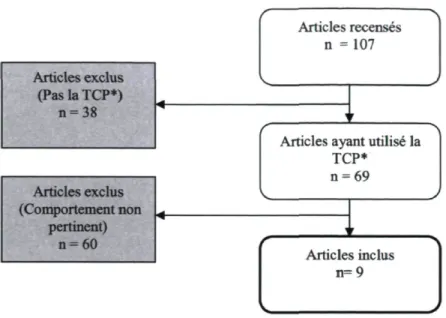
Les deux sources de données ont permis de recenser un total de 108 études potentiellement éligibles. Neuf études ont été retenues; sept provenant de la revue de Godin et al. [30-36] et deux de la mise à jour de Légaré et al. [37-38]. L'ordinogramme de cette revue de la littérature est présenté dans la figure 1. Les neuf études incluses ont été publiées entre 1996 et 2009. Trois études s'intéressaient au comportement de faire des recommandations [30, 34, 37], deux à celui de vérifier la compréhension du patient [31, 33], deux à celui de
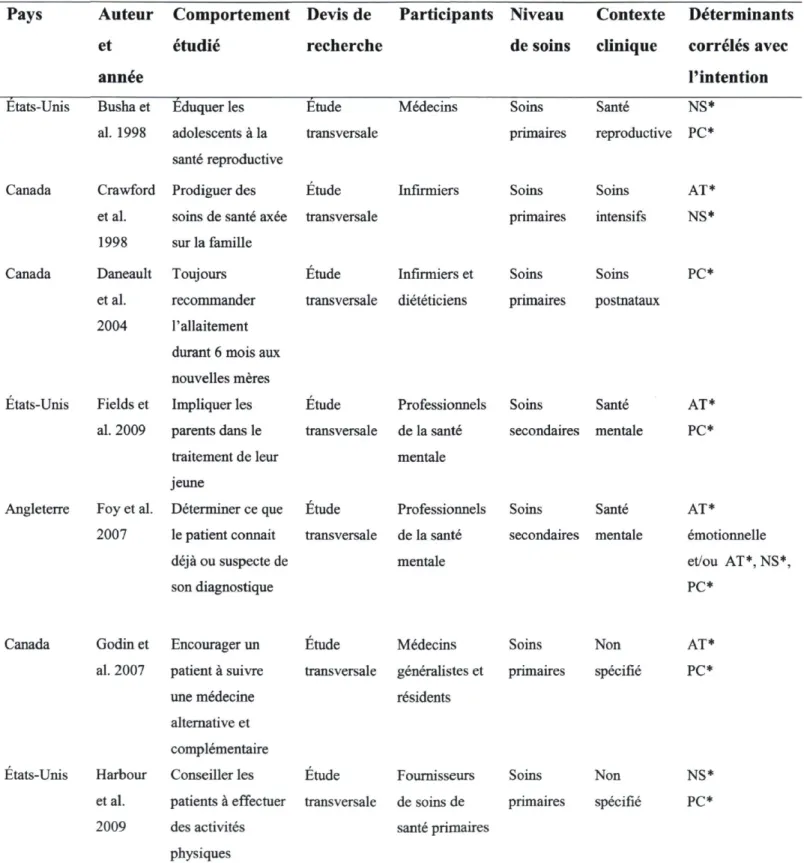
problème [32, 35]. Toutes les études retenues se sont révélées être des études transversales, aucune n'ayant évalué l'impact d'une intervention sur les déterminants de l'intention. Quatre études ont été réalisées au Canada [30-31, 34, 36], quatre aux États-Unis [32, 35, 37-38] et une en Angleterre [33]. Parmi les neuf études recensées, quatre s'adressaient uniquement à des médecins, quatre à des groupes de professionnels de la santé hétérogènes et une aux infirmiers seulement. De plus, la plupart des études (n=7) visaient les soins primaires [30-32, 34-37] alors que seulement deux études visaient les soins secondaires [33, 38]. Les contextes cliniques étaient variés; deux études ont été réalisées dans le domaine de la santé mentale [33, 38], deux, santé reproductive [32, 35], une, soins intensifs [36] et une, soins postnataux [30]. Enfin, trois études ne ciblaient pas de contexte clinique spécifique [31, 34, 37]. Finalement, pour ce qui a trait aux déterminants qui étaient conservés dans le modèle final de la prédiction de l'intention, on retrouvait la perception de contrôle comme étant significative dans huit études sur neuf [30-35, 37-38], la norme subjective dans six études [31-33, 35-37] et enfin l'attitude dans cinq études [32-34, 36, 38]. Les caractéristiques de ces études sont présentées dans le tableau 3.
Articles n = recensés 107 Articles exclus (Pas la TCP*) n = 38 a-Articles exclus (Pas la TCP*) n = 38 Articles exclus (Pas la TCP*) n = 38 w Articles exclus (Pas la TCP*) n = 38 r
Articles ayant utilisé la TCP* n = 69 Articles exclus (Comportement non pertinent) n = 60 TCP* n = 69 Articles exclus (Comportement non pertinent) n = 60 Articles exclus (Comportement non pertinent) n = 60 " Articles exclus (Comportement non pertinent) n = 60 Articles inclus n= ■9
*TCP = Théorie du comportement planifié
Figure 1 - Ordinogramme de la revue de la littérature sur les études ayant porté sur l'application de la Théorie du comportement planifié
Tableau 3 - Déterminants de l'intention comportementale de la prise de décision partagée chez les professionnels de la santé
Pays Auteur Comportement Devis de Participants Niveau Contexte Déterminants
et étudié recherche de soins clinique corrélés avec
année l'intention
Etats-Unis Busha et Éduquer les Etude Médecins Soins Santé NS* al. 1998 adolescents à la
santé reproductive
transversale primaires reproductive PC*
Canada Crawford Prodiguer des Etude Infirmiers Soins Soins AT* étal. soins de santé axée transversale primaires intensifs NS* 1998 sur la famille
Canada Daneault Toujours Étude Infirmiers et Soins Soins PC* étal. recommander transversale diététiciens primaires postnataux
2004 l'allaitement durant 6 mois aux nouvelles mères
États-Unis Fields et Impliquer les Étude Professionnels Soins Santé AT* al. 2009 parents dans le
traitement de leur jeune
transversale de la santé mentale
secondaires mentale PC*
Angleterre Foy et al. Déterminer ce que Étude Professionnels Soins Santé AT* 2007 le patient connait
déjà ou suspecte de son diagnostique
transversale de la santé mentale
secondaires mentale émotionnelle et/ou AT*,NS*, PC*
Canada Godin et Encourager un Étude Médecins Soins Non AT*
al. 2007 patient à suivre une médecine transversale généralistes et résidents primaires spécifié PC* alternative et complémentaire
États-Unis Harbour Conseiller les Étude Fournisseurs et al. patients à effectuer transversale de soins de
2009 des activités santé primaires physiques Soins primaires Non spécifié NS* PC*
Canada Légaré et Dépister le conflit Etude Médecins Soins Non NS* al. 2007 décisionnel avec
son patient transversale enseignants et résidents en médecine familiale primaires spécifié PC*
États-Unis Millstein Fournir de Étude Médecins Soins Santé AT* étal. l'éducation sur les transversale généralistes primaires reproductive NS*
1996 maladies transmisses sexuellement et le
vm
PC*
*NS = Norme subjective, *PC = perception de contrôle, *AT = attitude
3.4 Les lacunes au niveau des connaissances
Tel que démontré par cette approche systématique de la littérature ayant porté sur les déterminants de l'intention comportementale des professionnels de la santé pour un comportement associé à la prise de décision partagée, très peu d'étude se sont intéressé à la compréhension des comportements relatifs au concept de prise de décision partagée à l'aide de la TCP. De plus, aucune étude n'a mesuré l'impact d'une intervention ayant pour objectif de modifier l'intention des professionnels de la santé de s'engager dans le processus de la prise de décision partagée. Ainsi, il en ressort qu'il importe d'évaluer l'impact d'une intervention éducative sur l'intention comportementale des professionnels de la santé de s'engager dans la prise de décision partagée ainsi que sur les déterminants de cette intention à l'aide de la TCP.
Chapitre 4 - Cadre conceptuel
Tel que mentionné dans les sections précédentes, cette recherche s'appuie sur le modèle de la TCP. Les justifications majeures de mon choix ont été présentées à la section 2.2, soit celle portant sur les théories sociales cognitives. Je présente plus en détail cette théorie ci-après.
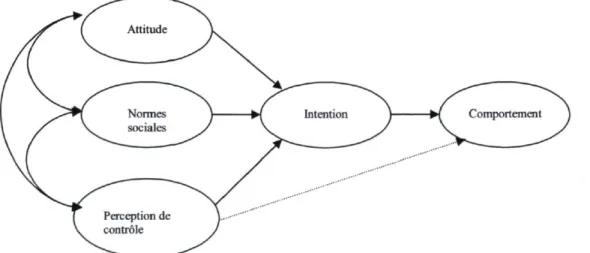
La TCP a été développée par Azjen en 1991 [39]. Elle est une extension de la théorie de l'action raisonnée et a été conçue pour prédire et expliquer le comportement humain dans des contextes spécifiques [39]. Le facteur central de la théorie de Ajzen est l'intention individuelle d'effectuer un comportement donné [39]. Ainsi, plus une intention associée à un comportement est forte, plus ce comportement devrait se réaliser. Il doit aussi être assumé que l'intention comportementale peut être traduite en comportement seulement si ce comportement en question est sous le contrôle volontaire de la personne. Dans son intégralité, la théorie vise à mesurer onze variables, ou construits, distincts [40]. Lorsqu'on tente de cerner pourquoi certains individus agissent d'une façon spécifique, Ajzen suggère de mesurer trois de ces onze construits, soit l'attitude envers le comportement, la norme subjective et la perception du contrôle [40]. La relation entre les construits et le comportement est illustrés dans la figure 2.
La théorie mentionne que l'intention comportementale prédit directement le comportement dans les situations où le comportement n'est aucunement sous l'influence directe de la perception de contrôle. Par contre, dans certaines situations, la perception de contrôle peut influencer directement le comportement sans lien avec l'intention. Toutefois, l'ensemble des construits attitude, norme subjective et perception de contrôle influence l'intention comportementale. L'attitude envers le comportement désigne l'évaluation plus ou moins favorable des conséquences découlant de l'adoption d'un comportement [40]. Bien que l'attitude soit traditionnellement mesurée en un seul construit, des chercheurs ont récemment démontré, par des analyses factorielles de corrélation, que ce construit peut être divisé en deux construits distincts, soit l'attitude affective et l'attitude cognitive. Alors que le premier fait référence au facteur agréable ou non agréable des conséquences de l'adoption du comportement, le deuxième fait plutôt référence au facteur bénéfique ou nuisible des conséquences de l'adoption du comportement. Pour ce qui est de la norme subjective, elle est définie comme la perception que des personnes ou groupes de personnes importantes pour le sujet approuveraient ou désapprouveraient l'adoption du comportement [40]. Enfin, Azjen décrit la perception de contrôle comme la perception du degré de facilité ou de difficulté avec lequel un comportement peut être adopté, soit la perception que des facteurs peuvent entraver (barrières) ou faciliter (facilitateurs) l'adoption du comportement [40].
Chapitre 5 - Contexte de l'étude
5.1 Le programme DÉCISION+2, une vaste étudeDÉCISION+2 est un programme de formation en prise de décision partagée ciblant les médecins, résidents et autres professionnels de la santé en soins primaires. C'est une très vaste étude qui a pour objectif d'intégrer la prise de décision partagée dans la consultation clinique afin d'optimiser la prise de décision à l'égard de l'utilisation des antibiotiques pour traiter les infections aiguës des voies respiratoires (IAVR).
5.1.1 La problématique des infections aiguës des voies respiratoires
En Amérique du Nord, les IAVR sont identifiées comme la principale raison de consultation des services de soins de santé primaires [41]. Les IAVR comprennent les pharyngites/amygdalites, les otites moyennes, les bronchites et les sinusites. Lors d'une consultation clinique, le diagnostic d'une IAVR mène couramment à la prescription d'un antibiotique. Ainsi, lors d'une étude réalisée en 2004 par le Collège des Médecins de Famille du Canada, des chercheurs ont établi que 56,9% des patients ayant reçu un diagnostic d'IAVR recevaient systématiquement une prescription d'antibiotique alors qu'on estime que ce taux devrait être d'environ 30% [42]. L'utilisation des antibiotiques, est parfois inappropriée et excessive, et entraine plusieurs conséquences sur le plan de la santé publique. En effet, il est largement reconnu que ces prescriptions sont souvent peu susceptibles d'être bénéfiques [43]. En autres, la surconsommation d'antibiotiques peut entrainer une importante résistance antimicrobienne [44]. Subséquemment, on peut alors remarquer que certaines infections communes sont de plus en plus difficiles à traiter et que l'affection, due à la résistance aux antibiotiques, est plus longue à se résoudre. D'autre part, les coûts élevés ainsi que les effets secondaires potentiels des antibiotiques ajoutent aux possibles conséquences néfastes de la surutilisation de ces derniers [45].
Ainsi, les antibiotiques sont largement prescrits pour traiter les IAVR. Toutefois, à ce jour, il existe peu de données probantes qui soutiennent cette prescription excessive [46].
Cependant, un des éléments qui expliquerait pourquoi les médecins prescrivent les antibiotiques est la nature parfois spéculative du diagnostic d'une IAVR ainsi que la difficulté de communiquer clairement au patient les options disponibles pour traiter une IAVR. En effet, cela engendre fréquemment une situation délicate où la décision concernant la prise d'un antibiotique ou non peut s'avérer difficile. Par conséquent, les comportements des professionnels de la santé sous-jacents au processus de prise de décision partagée lors de la consultation clinique peuvent jouer un rôle important afin d'optimiser le processus décisionnel et les issues qui en découlent. En effet, on estime que si le professionnel de la santé présentait clairement les options disponibles au patient (dans ce cas-ci prendre un antibiotique versus ne pas prendre d'antibiotique) ainsi que les bénéfices et les risques associés aux options, il est probable que le patient pourrait plutôt choisir l'option de ne pas prendre d'antibiotique.
5.1.2 Les objectifs du programme DÉCISION+2
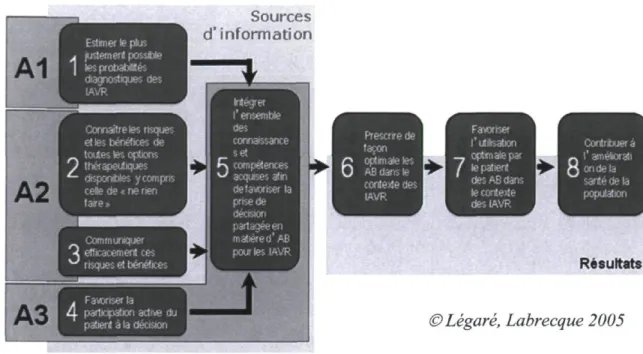
DÉCISION+2 s'adresse donc à cette problématique en intégrant la prise de décision partagée dans la routine de soin. Le cadre conceptuel global du projet DÉCISION+2 est présenté à la figure 3. Ce programme, intégré à la formation universitaire régulière de tous les résidents en médecine familiale de l'Université Laval, est aussi offert aux médecins enseignants et aux infirmiers praticiens prodiguant des soins à l'intérieur de ce réseau. Un projet pilote, sous forme d'essai clinique randomisé par grappe, a été mené préalablement [47].
f Mira '■■ pfci lestement posstte les ptobaMés IAVR
Cotratre tes risques et les rjénétices de toutes tes options d : rji Mes y compris celé de « ne fieri taire » Oommun ; ni eflicacement ces risques et bénétices « Favoriser la Q participation active du patient à ta décision Sources d'information l'ensemble des connaissance set compétences accuses atn cie favoriser la prise de décision partagée en matière d'AB pou les IAVR
1 Prescrrede ta; on opiinaleles AB dans le cortege des IAVR
r
Favoriser l'iMsation - , ■ \'■'■■■■ ■■ 1 Prescrrede ta; on opiinaleles AB dans le cortege des IAVR desABdans le conte te des IAVR Contribuera l'améliorât! on dan santé de la | ;.;i; -:.. ■ Résultats ©Légaré, Labrecque 2005Figure 3 : Cadre conceptuel DÉCISION+2
Le présent projet de recherche DÉCISION+2 repose, entre autres choses sur les résultats de ce projet pilote. Mené en 2007 parmi des groupes de médecine familiale de la région de Québec [48], il visait à développer et à pré tester DÉCISION+ ainsi qu'à estimer son impact sur la décision des médecins de famille et de leurs patients d'utiliser un antibiotique pour traiter les IAVR. Les résultats de ce projet pilote ont permis d'observer que le programme permettait de réduire la prescription d'antibiotiques de 16% (p = 0.08) chez les patients du groupe expérimental, en comparaison au groupe témoin. De plus, l'accord décisionnel mesuré entre le professionnel de la santé et le patient fut plus fort dans le groupe expérimental que dans le groupe témoin (différence de coefficient de corrélation de Pearson de 0.26). Par la suite, le programme DÉCISION+ a été modifié dans un format adapté pour le programme de résidence en médecine familiale et est devenu DÉCISION+2 [49-50].
5.2 L'engagement dans la prise de décision partagée, un objectif secondaire
5.2.1 Développement de la question de recherche
Dans le cadre du projet de recherche DÉCISION+2, plusieurs paramètres, en marge de ceux mesurant l'objectif principal, ont également été recueillis. L'ensemble de ces paramètres sont retrouvés dans les questionnaires en annexes. À partir de ces paramètres, plusieurs questions de recherche pouvaient alors être développées. A la suite de ma revue systématique de la littérature et des lacunes observées, mais également de mes intérêts personnels et de mon parcours académique, j'ai décidé de me pencher sur une question visant à cerner les changements de comportements chez les professionnels de la santé. Ainsi, en fonction des données recueillies et du devis principal de l'étude, le changement de comportement visant à évaluer l'engagement des professionnels de la santé dans la prise de décision partagée a été retenu. Ainsi, l'intention comportementale des professionnels de la santé de s'engager dans le processus de la prise de décision partagée et les déterminants de cette intention ont fait l'objet d'une évaluation rigoureuse dans le cadre de mon mémoire de maitrise. Afin d'avoir les connaissances nécessaires pour développer ma question de recherche et ainsi pouvoir faire l'analyse de mes résultats, j'ai inscrit à mon parcours académique un cours, dispensé par le Dr Godin, couvrant spécifiquement les théories sociales cognitives. Ainsi, j'ai pu élargir et approfondir mes connaissances des différentes théories, et spécialement de la TCP. Cet apprentissage m'a permis de bien cerner les fondements et complexité de la TCP. Enfin, j'ai personnellement conceptualisé le plan des analyses statistiques à effectuer avec l'aide du biostatisticien. J'ai également accompagné le biostatisticien dans toutes les étapes des analyses pour avoir une compréhension approfondie des analyses statistiques de mes données.
Chapitre 6 - Question de recherche
Cette étude s'inscrit dans un projet de recherche plus vaste qui vise à évaluer l'impact de DÉCISION+2 sur la prescription d'antibiotiques pour traiter les IAVR. La question de recherche de la présente étude est la suivante : Quels sont les mécanismes sous-jacents, basés sur la TCP, au changement de comportement de la prise de décision partagée des professionnels de la santé dans le cadre d'une intervention visant à implanter la prise de décision partagée La réponse à cette question permettra de développer et d'améliorer les interventions ayant comme objectif d'intégrer le comportement de la prise de décision partagée dans la pratique des professionnels de la santé.
Plus particulièrement, la présente recherche s'intéresse aux facteurs reliés à la mise en pratique du processus de la prise de décision partagée lors de consultation pour les IAVR. L'objectif principal de cette recherche est :
- Évaluer l'impact de l'intervention DÉCISION+2 sur l'intention des professionnels de la santé de s'engager dans le processus de la prise de décision partagée lors d'une rencontre avec un patient qui présente une IAVR et au cours de laquelle une décision doit être prise concernant la prescription d'un antibiotique.
L'objectif secondaire est :
Identifier les déterminants de l'intention des professionnels de la santé de s'engager dans le processus de la prise de décision partagée lors d'une rencontre avec un patient qui présente une IAVR et au cours de laquelle une décision doit être prise concernant la prescription d'un antibiotique.
Chapitre 7 - Manuscrit soumis
The impact of DECISION+2 on health professionals' intention to engage
in shared decision-making regarding the use of antibiotics for acute
respiratory infections: a randomized clinical trial
Catherine Nadeau1, Michel Labrecque1'2, Marie-Pierre Gagnon1, Stéphane Turcotte1,
France Légaré1'2§,
Research Center of the Centre Hospitalier Universitaire de Québec, Hospital St-François D'Assise, Knowledge Transfer an Health Technology Assessment Research Groups, 10 Espinay, Quebec, QC, GIL 3L5, Canada
Department of Family and Emergency Medicine, Université Laval, Quebec City, Canada
§ Corresponding author Email addresses: CN: catherine.nadeau.4@ulaval.ca ML: michel.labrecque@mfa.ulaval.ca MPG : marie-pierre.gagnon@fsi.ulaval.ca ST: stephanne.turcottre@crchuq.ulaval.ca FL: france.legare@mfa.ulaval.ca
Background: We conducted a two-arm, parallel randomized clinical trial to evaluate the impact of DECISION+2, a training program in shared decision-making on the use of antibiotics for acute respiratory infections (ARIs). As a secondary objective, we used the theory of planned behavior (TPB) to assess the impact of DECISION+2 on health
professionals' intention to engage in share decision-making in this context and to find out which determinants of the TPB influence that intention.
Methods: We randomly allocated the 12 family practice teaching units (FPTUs) at Université Laval to undergo the DECISION+2 program (n=6) or not (n=6). Family physicians, residents and nurse practitioners in all participating FPTUs completed a self-administered TPB-based questionnaire, at baseline and after the intervention group underwent DECISION+2, assessing their intention to share decision-making regarding antibiotic use for ARIs. We compared the mean intention score post-intervention and adjusted data for the cluster design to observe the effect of DECISION+2 on intention to engage in share decision-making. We ran a linear regression model with intention as the dependant variable and its determinants as predictors. We verified if adjustment for baseline intention, cluster design, and sociodemographic variables modified the results.
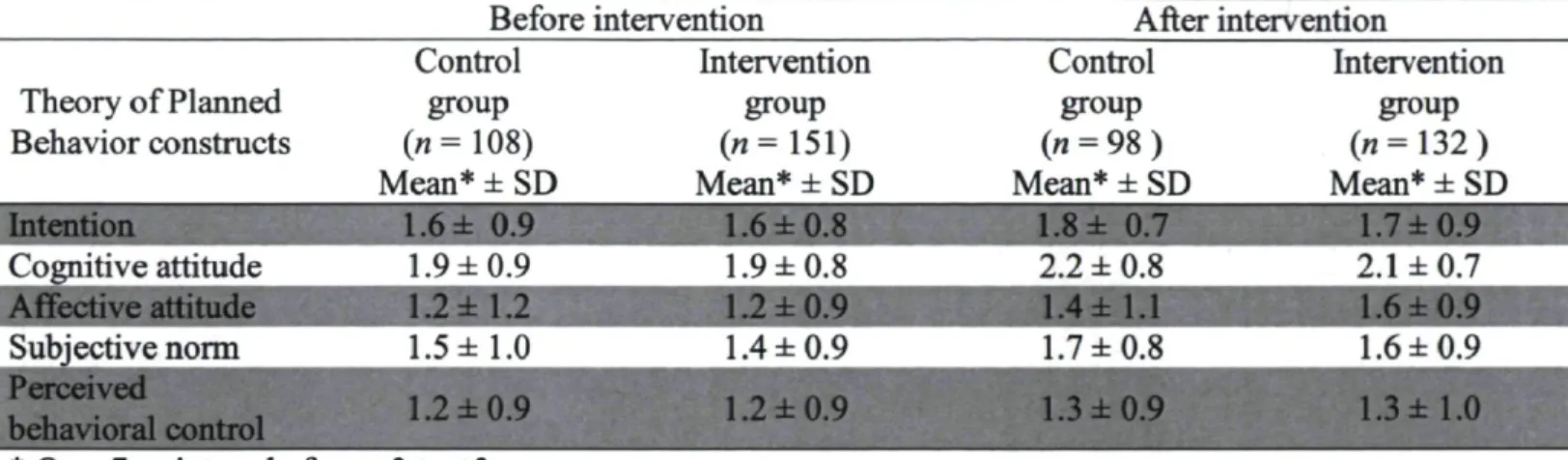
Result: Out of 12 eligible FPTUs, nine participated in the study. A total of 259 and 231 health professionals completed the questionnaire at baseline and post-intervention,
respectively. On a 7-point scale of-3 to +3, mean intention score at baseline was 1.6+0.9 in the control group and 1.6+0.8 in the intervention group (p=0.86). Post-intervention, the scores were 1.8+0.7 and 1.7+0.9, respectively (p=0.50). The linear regression model shows
that only cognitive attitude (|3=0.38,/K0.0001), subjective norm (p=0.19,/?<0.0001) and perceived behavioral control (P=0.41,/K0.0001) influenced the intention. These three determinants explained 67% of the variance of intention.
Conclusion: Intention to engage in share decision-making among health professionals participating in this study was not influenced by DECISION+2. The strong intention to engage in share decision-making before the intervention may explain this. Perceived behavioral control was the most important determinant of intention. Further studies are needed to identify specific barriers to engage in sharing decision-making and design effective implementation interventions.
Trial registration number: NCT01116076
Key words: shared decision-making, theory of planned behavior, randomized clinical trial, primary care, implementation
DECISION+2, a training program in shared decision-making (SDM), aims to improve clinical decisions regarding the use of antibiotics for acute respiratory infections (ARIs) [1]. Despite recent efforts to decrease antibiotic use for ARIs, they are still prescribed too frequently [2, 3]. Results of studies investigating the improvement of the clinical decision-making process regarding the use of antibiotics for ARIs are inconclusive and interventions aimed at reducing the use of antibiotics show only moderate success [4]. Although patient-based interventions and physician reminders seem to be promising avenues, no single intervention has proved to improve prescribing behaviors [4]. In the context of antibiotic use for ARIs, SDM may be an interesting path to pursue. In the SDM model, healthcare professional and patient make a decision together based on the best available evidence and also on the patient's values and preferences [5]. Health professionals have a mostly positive attitude towards SDM [6, 7] but have not widely adopted it during medical encounters [8, 9]. Few authors have studied the implementation of SDM in routine clinical settings and the literature is not yet specific about the most successful interventions for improving health professionals' adoption of SDM [8]. A thorough understanding of underlying mechanisms might contribute to changing this behavior in routine clinical settings and is thus an
important area for investigation.
Behavior change interventions have the potential to foster evidence-based healthcare practice [10]. However, the success of these interventions varies and, most of the time, little information is provided about the mechanisms that underlie determinants of behavior change [11]. Implementation trials using socio-psychological theories provide essential
information about these mechanisms by explaining how interventions can be modified to influence behaviour change. Performing theory-based process evaluations alongside professional behavior change intervention trials helps to deepen our understanding of these mechanisms. The theory of planned behavior (TPB) is appropriate for this end, as it is a well-validated socio-psychological theory and one of the most widely used [12]. The central concept of the theory is the individual's intention to perform a given behavior. The TPB defines the motivational factors that influence a behavior, indicating how hard people are willing to try, and how much of an effort they are planning to exert in order to perform the behavior [13]. The main determinants of intention in the TPB are attitude, subjective norm and perceived behavioral control, while intention is considered as the main predictor of behavior (Figure 1). Attitude refers to the degree of a person's positive or negative evaluation or appraisal of his or her performance of the behavior, subjective norm refers to the perceived social pressure to perform the behavior or not, and perceived behavior control refers to the perceived ease or difficulty of performing the behavior and is assumed to reflect past experience as well as anticipated obstacles [13]. Although attitude is
traditionally measured as a single determinant, researchers have argued, based on factor analysis correlational design, that this determinant can be further subdivided into affective attitude (e.g. enjoyable/unenjoyable) and cognitive attitude (e.g. beneficial/harmful) [14].
Many studies have used the TPB to probe factors influencing health professionals' behaviors [12], but only a few have used it to study a behavior related to SDM
competencies [15-23]. Briefly, using data from two systematic reviews of studies that use socio-psychological theories to explore health professionals' intentions [12, 24], we found nine studies [15-23] that used the TPB for assessing a behavior related to SDM
[16, 20] correlated the three main determinants (attitude, subjective norm and perceived behavioral control) with intention. The determinant that was most often correlated with intention was perceived behavior control [15-21, 23].
To the best of our knowledge, no study has yet used the TPB to assess the impact of a SDM implementation intervention on health professionals' intentions except for the DECISION+ pilot project [25]. Moreover, no other study, including the DECISION+ pilot, has identified the determinants of a behavior related to SDM competencies in the context of antibiotic use for ARIs.
Consequently, alongside a two-arm, parallel randomized clinical trial (RCT) that evaluated the impact of DECISION+2 on the decision to use antibiotics in consultations for ARIs, we conducted a theory-based process evaluation based on the TPB to determine the impact of the DECISION+2 training program on the intention of health professionals to engage in SDM regarding the use of antibiotics for ARIs [1] and to find out which determinants influence the intention.
Method
Study design
This study reports on the secondary [1] objective of a two-arm, parallel RCT in the network of the 12 family practices teaching units (FPTUs) in the Department of Family Medicine and Emergency Medicine at Université Laval, Quebec City, Canada. We randomly allocated these FPTUs to either 1 ) an intervention group that was exposed to
DECISION+2, or 2) a control group with no intervention [1]. A biostatistician performed the randomization using an Internet-based software. Due to the nature of the trial, we could not blind participants.
Participants and recruitment procedure
All health professionals including family physicians, residents, and nurse practitioners providing care in the FPTUs walk-in clinics were eligible to participate in the project. Exclusion criteria included 1) previous participation in the DECISION+ pilot project [25], 2) leave of absence during the study duration. All participants signed an informed consent form approved by the research institution ethics committee.
Description of the main trial intervention
The training program included a two-hour web-based self-tutorial and a two-hour face-to-face small group interactive session that both used videos and exercises to learn how to use decisional support tools, and provision of these decision tools in the consultation rooms as a reminder at the point of care. The program was assessed and adapted from the original DECISION+ pilot training program for the purpose of the present study [26,27]. The web-based self-tutorial lasted about 120 minutes and its purpose was to develop knowledge and skills regarding the clinical decision-making process of prescribing antibiotics for ARIs in primary care: 1) the probability of diagnosing a bacterial versus a viral infection; 2) scientific evidence regarding the risk/benefit ratios of the options; 3) communication techniques; and 4) strategies to foster patient participation in the decision-making process [1]. Participants in the face-to-face small group interactive session revised the different key components of the web-based self-tutorial to improve the likelihood of health professionals
through the use of the proposed decisional support tools. The face-to-face small group interactive session was given by a group of trainers comprising the principal investigators of the study and the teaching physicians from FPTUs who had been trained beforehand.
Data collection
We based our questionnaire on the TPB. Indications from the TPB specify that the behavior under study must be defined in terms of its target, action, context and time (TACT). In the present study the target was SDM, the action was to engage, the context was consultations for ARIs where there was a decision to be made about antibiotic use, and time interval was not specified. All participants from both groups completed a self-administered
questionnaire before and after the intervention group was exposed to DECISION+2. The questionnaire assessed their intention to engage in SDM regarding the use of antibiotics for ARIs and its related determinants (affective and cognitive attitude, subjective norm, and perceived behavioral control). A clinical vignette [see additional file 1], presenting briefly what it meant to engage in SDM in this clinical context, was presented as an introduction to the TPB questionnaire. We used three items to assess intention, four items for affective attitude, two items for cognitive attitude, three items for subjective norm, and three items for perceived behavioral control. All items used a semantic differential bipolar 7-point scale from -3 to +3. We verified the factorial nature of the constructs. We analysed internal consistency with Cronbach alpha coefficients. The reliabilities of the scales ranged from 0.67 to 0.93. In this study we did not assess the SDM-related behavior with a third observer. Sociodemographic characteristics, including date of birth, gender, status (e.g. resident, family physicians, and nurse practitioners), number of years in practice, diplomas
other than medicine (e.g. MSc, PhD), and preference in decision-making style [28]were collected before the intervention.
Statistical analysis
We performed descriptive statistics for all variables assessed in the questionnaire (e.g sociodemographic variables and determinants of intention). To assess the impact of DECISION+2 on the intention to engage in SDM, we compared mean scores of intention. We verified if adjustment for baseline intention and cluster design modified the results. We identified variables that showed a significant association (p < 0.10) with the main variable of interest (intention). To find out which determinants influenced the intention to engage in SDM, we ran a linear regression model with intention as the dependant variable and
affective and cognitive attitude, subjective norm, and perceived behavioural control as predictors. We verified if adjustment for baseline intention, cluster design, and
sociodemographic variables modified the results. All outcomes were analysed on an intention-to-treat basis. Since this study explored a secondary objective, sample size was calculated on the primary objective of the trial: effects of DECISION+2 on the decision to use antibiotics immediately or not after a consultation for ARIs symptoms [1]. We
performed statistical analysis using the Statistical Analysis System (SAS Institute Inc. 2010. SAS OnlineDoc®9.2. Cary, NC: SAS Institute Inc.).
Flow of the trial and characteristics of participants
We collected data between June 2010 and April 2011. Figure 2 depicts the flow of the study. Out of 12 eligible FPTUs, nine participated in the study, four in the control group and five in the intervention group. The response rate for the TPB questionnaire completed by health professionals before the intervention was 78% (259/333). Participants'
sociodemographic characteristics are reported in Table 1. Out of 259 health professionals enrolled in the study, only 28 (11%) dropped out of the trial and did not complete the TPB questionnaire after the intervention group was exposed to DECISION+2.
Impact of DECISION+2 on intention to engage in SDM
The mean scores of intention before and after the intervention according to study groups are shown in Table 2. They indicate a strong positive intention associated with the assessed behavior in both groups, both before and after the intervention. Both intervention and control groups had similar scores at pre-intervention which suggests a balanced allocation. We found no significant difference in the mean intention scores between the control group and the intervention group after exposure to DECISION+2 (p=0.5).
Socio-cognitive determinants of intention to engage in SDM
Table 2 presents the mean scores of the determinants of intention: cognitive and affective attitude, subjective norm, and perceived behavioral control. The regression model shows that cognitive attitude, subjective norm and perceived behavior control were significantly
correlated with intention to engage in SDM regarding use of antibiotics for ARIs (Table 3). These three determinants predicted 67% of the variance in intention. Perceived behavioral control was the most important determinant of intention in this study. Sociodemographic variables and baseline intention did not modify the results and so were not integrated into the final model.
Consequently we present the post-intervention model only. However, the final model was adjusted for cluster design.
Discussion
Our findings indicated that DECISION+2 had no significant impact on intention to engage in SDM. However, our study also aimed to identify socio-psychological determinants that could influence intention to engage in SDM. We found that the socio-psychological determinants of intention, according to the TPB, are correlated with the intention to engage in SDM and that perceived behavioral control was the most influential determinant of intention to engage in SDM regarding the antibiotic use for ARIs. We discuss the significance of these results below.
First, in both groups, scores of intention and its determinants at pre-intervention were relatively high. In such cases there is little potential for a significant increase explained by a ceiling effect. Since patient and public involvement in medical decisions are becoming more popular and physicians are more aware of SDM, it is not surprising that we observed high intention, as have other studies [29, 30]. Elsewhere, in our pilot study, we observed lower scores of intention at pre-intervention (0.3+1.6 for the control group and 0.8+0.8 for