Année 2017 Thèse N° 158
Le traitement chirurgical des fractures du bassin
cotyle inclus
THESE
PRESENTEE ET SOUTENUE PUBLIQUEMENT LE 20/06/2017
PAR
Mlle. Hasna KHARMOUCHE
POUR L’OBTENTION DU DOCTORAT EN MEDECINE
Fractures - bassin - cotyle - ostéosynthèse
JURY
Mr
.
H SAIDI
Professeur de traumatologie orthopédie
Mr
P. PI ABKARI
Professeur agrégé de traumatologie orthopédie
Mr. M A BENHIMA
Professeur agrégé de traumatologie orthopédie
Mme. M OUALI IDRISSI
Professeur agrégée de radiologie
PRÉSIDENT RAPPORTEUR
i
Au moment d’être admis (e) à devenir membre de la profession médicale,
je m’engage solennellement à consacrer ma vie au service de l’humanité.
Je traiterai mes maîtres avec le respect et la reconnaissance qui leur
sont dus.
Je pratiquerai ma profession avec conscience et dignité. La santé de
mes malades sera mon premier but.
Je ne trahirai pas les secrets qui me seront confiés.
Je maintiendrai par tous les moyens en mon pouvoir l’honneur et les
nobles traditions de la profession médicale.
Les médecins seront mes frères.
Aucune considération de religion, de nationalité, de race, aucune
considération politique et sociale, ne s’interposera entre mon devoir et
mon patient.
Je maintiendrai strictement le respect de la vie humaine dés sa
conception.
Même sous la menace, je n’userai pas mes connaissances médicales
d’une façon contraire aux lois de l’humanité.
Je m’y engage librement et sur mon honneur.
LISTE DES
PROFESSEURS
UNIVERSITE CADI AYYAD
FACULTE DE MEDECINE ET DE PHARMACIE
MARRAKECH
Doyens Honoraires
: Pr. Badie Azzaman MEHADJI
: Pr. Abdelhaq ALAOUI YAZIDI
ADMINISTRATION
Doyen
: Pr. Mohammed BOUSKRAOUI
Vice doyen à la Recherche et la Coopération
: Pr. Mohamed AMINE
Vice doyen aux Affaires Pédagogiques
: Pr. Redouane EL FEZZAZI
Secrétaire Générale
: Mr. Azzeddine EL HOUDAIGUI
Professeurs de l’enseignement supérieur
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABOULFALAH Abderrahim Gynécologie- obstétrique ETTALBI Saloua Chirurgie réparatrice et plastique
ADERDOUR Lahcen Oto- rhino- laryngologie FINECH Benasser Chirurgie – générale ADMOU Brahim Immunologie FOURAIJI Karima Chirurgie pédiatrique
B
AIT BENALI Said Neurochirurgie GHANNANE Houssine Neurochirurgie AIT-SAB Imane Pédiatrie KHATOURI Ali Cardiologie AKHDARI Nadia Dermatologie KISSANI Najib Neurologie
AMAL Said Dermatologie KOULALI IDRISSI Khalid Traumato- orthopédie AMINE Mohamed Epidémiologie- clinique KRATI Khadija Gastro- entérologie AMMAR Haddou Oto-rhino-laryngologie LAOUAD Inass Néphrologie
ARSALANE Lamiae Microbiologie -Virologie LMEJJATI Mohamed Neurochirurgie ASMOUKI Hamid Gynécologie- obstétrique B LOUZI Abdelouahed Chirurgie – générale
BOUAITY Brahim Oto-rhino- laryngologie MANSOURI Nadia Stomatologie et chiru maxillo faciale
BOUGHALEM Mohamed Anesthésie - réanimation MOUDOUNI Said
Mohammed Urologie BOUKHIRA Abderrahman Biochimie - chimie MOUTAJ Redouane Parasitologie BOUMZEBRA Drissi Chirurgie Cardio-Vasculaire MOUTAOUAKIL Abdeljalil Ophtalmologie
BOURROUS Monir Pédiatrie A NAJEB Youssef Traumato- orthopédie BOUSKRAOUI Mohammed Pédiatrie A NEJMI Hicham Anesthésie-
réanimation CHABAA Laila Biochimie NIAMANE Radouane Rhumatologie CHAKOUR Mohamed Hématologie OULAD SAIAD
Mohamed Chirurgie pédiatrique CHELLAK Saliha Biochimie- chimie RAJI Abdelaziz Oto-rhino-laryngologie CHERIF IDRISSI EL GANOUNI
Najat Radiologie SAIDI Halim Traumato- orthopédie CHOULLI Mohamed Khaled Neuro pharmacologie SAMKAOUI Mohamed
Abdenasser Anesthésie- réanimation DAHAMI Zakaria Urologie SARF Ismail Urologie EL ADIB Ahmed Rhassane Anesthésie- réanimation SBIHI Mohamed Pédiatrie B EL FEZZAZI Redouane Chirurgie pédiatrique SOUMMANI Abderraouf Gynécologie-
obstétrique A/B EL HATTAOUI Mustapha Cardiologie TASSI Noura Maladies infectieuses EL HOUDZI Jamila Pédiatrie B YOUNOUS Said Anesthésie-
réanimation ELFIKRI Abdelghani Radiologie ZOUHAIR Said Microbiologie ESSAADOUNI Lamiaa Médecine interne
Professeurs Agrégés
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABKARI Imad Traumato- orthopédie B FADILI Wafaa Néphrologie ABOU EL HASSAN Taoufik Anésthésie- réanimation FAKHIR Bouchra Gynécologie-
obstétrique A ABOUCHADI Abdeljalil Stomatologie et chir
maxillo faciale GHOUNDALE Omar Urologie
AGHOUTANE El Mouhtadi Chirurgie pédiatrique A HAOUACH Khalil Hématologie biologique AISSAOUI Younes Anesthésie - réanimation HAROU Karam Gynécologie-
obstétrique B AIT AMEUR Mustapha Hématologie Biologique HOCAR Ouafa Dermatologie AIT BENKADDOUR Yassir Gynécologie-
obstétrique A JALAL Hicham Radiologie ALAOUI Mustapha Chirurgie- vasculaire
péripherique KAMILI El Ouafi El Aouni Chirurgie pédiatrique B ALJ Soumaya Radiologie KHALLOUKI Mohammed Anesthésie-
réanimation AMRO Lamyae Pneumo- phtisiologie KHOUCHANI Mouna Radiothérapie ANIBA Khalid Neurochirurgie KRIET Mohamed Ophtalmologie ATMANE El Mehdi Radiologie LAGHMARI Mehdi Neurochirurgie BAHA ALI Tarik Ophtalmologie LAKMICHI Mohamed Amine Urologie BAIZRI Hicham Endocrinologie et
maladies métaboliques LOUHAB Nisrine Neurologie
BASRAOUI Dounia Radiologie MADHAR Si Mohamed Traumato- orthopédie A
BASSIR Ahlam Gynécologie- obstétrique
A MAOULAININE Fadl mrabih rabou Pédiatrie (Neonatologie) BELBARAKA Rhizlane Oncologie médicale MATRANE Aboubakr Médecine nucléaire BELKHOU Ahlam Rhumatologie MEJDANE Abdelhadi Chirurgie Générale BEN DRISS Laila Cardiologie MOUAFFAK Youssef Anesthésie -
réanimation BENCHAMKHA Yassine Chirurgie réparatrice et
plastique MOUFID Kamal Urologie BENHIMA Mohamed Amine Traumatologie -
orthopédie B MSOUGGAR Yassine Chirurgie thoracique BENJILALI Laila Médecine interne NARJISS Youssef Chirurgie générale BENLAI Abdeslam Psychiatrie NOURI Hassan Oto rhino laryngologie BENZAROUEL Dounia Cardiologie OUALI IDRISSI Mariem Radiologie
BOUCHENTOUF Rachid Pneumo- phtisiologie OUBAHA Sofia Physiologie BOUKHANNI Lahcen Gynécologie- obstétrique
B QACIF Hassan Médecine interne BOURRAHOUAT Aicha Pédiatrie B QAMOUSS Youssef Anésthésie-
DRAISS Ghizlane Pédiatrie RAIS Hanane Anatomie pathologique EL AMRANI Moulay Driss Anatomie RBAIBI Aziz Cardiologie EL ANSARI Nawal Endocrinologie et
maladies métaboliques ROCHDI Youssef Oto-rhino- laryngologie
EL BARNI Rachid Chirurgie- générale SAMLANI Zouhour Gastro- entérologie EL BOUCHTI Imane Rhumatologie SORAA Nabila Microbiologie -
virologie EL BOUIHI Mohamed Stomatologie et chir
maxillo faciale TAZI Mohamed Illias Hématologie- clinique EL HAOUATI Rachid Chiru Cardio vasculaire ZAHLANE Kawtar Microbiologie -
virologie
EL HAOURY Hanane Traumato- orthopédie A ZAHLANE Mouna Médecine interne EL IDRISSI SLITINE Nadia Pédiatrie ZAOUI Sanaa Pharmacologie EL KARIMI Saloua Cardiologie ZIADI Amra Anesthésie -
réanimation EL KHAYARI Mina Réanimation médicale ZYANI Mohammed Médecine interne EL MGHARI TABIB Ghizlane Endocrinologie et
maladies métaboliques RAFIK Redda Neurologie
Professeurs Assistants
Nom et Prénom
Spécialité
Nom et Prénom
Spécialité
ABDELFETTAH Youness Rééducation et Réhabilitation Fonctionnelle
HAZMIRI Fatima Ezzahra Histologie – Embryologie - Cytogénéque
ABDOU Abdessamad Chiru Cardio vasculaire IHBIBANE fatima Maladies Infectieuses ABIR Badreddine Stomatologie et
Chirurgie maxillo faciale JANAH Hicham Pneumo- phtisiologie ADARMOUCH Latifa Médecine
Communautaire (médecine préventive, santé publique et hygiène)
KADDOURI Said Médecine interne
AIT BATAHAR Salma Pneumo- phtisiologie LAFFINTI Mahmoud Amine Psychiatrie ALAOUI Hassan Anesthésie -
Réanimation LAHKIM Mohammed Chirurgie générale AMINE Abdellah Cardiologie LAKOUICHMI
Mohammed Stomatologie et Chirurgie maxillo faciale
ARABI Hafid Médecine physique et réadaptation
fonctionnelle
BELBACHIR Anass Anatomie- pathologique MARGAD Omar Traumatologie -orthopédie BELHADJ Ayoub Anesthésie -Réanimation MLIHA TOUATI
Mohammed Oto-Rhino - Laryngologie BENHADDOU Rajaa Ophtalmologie MOUHADI Khalid Psychiatrie BENJELLOUN HARZIMI Amine Pneumo- phtisiologie MOUHSINE Abdelilah Radiologie BENNAOUI Fatiha Pédiatrie (Neonatologie) MOUNACH Aziza Rhumatologie BOUCHAMA Rachid Chirurgie générale MOUZARI Yassine Ophtalmologie BOUCHENTOUF Sidi Mohammed Chirurgie générale NADER Youssef Traumatologie -
orthopédie BOUKHRIS Jalal Traumatologie -
orthopédie NADOUR Karim Oto-Rhino - Laryngologie
BOUZERDA Abdelmajid Cardiologie NAOUI Hafida Parasitologie Mycologie CHETOUI Abdelkhalek Cardiologie NASSIM SABAH Taoufik Chirurgie Réparatrice
et Plastique CHRAA Mohamed Physiologie OUERIAGLI NABIH
Fadoua Psychiatrie DAROUASSI Youssef Oto-Rhino - Laryngologie REBAHI Houssam Anesthésie -
Réanimation
DIFFAA Azeddine Gastro- entérologie RHARRASSI Isam Anatomie-patologique EL HARRECH Youness Urologie SAJIAI Hafsa Pneumo- phtisiologie EL KAMOUNI Youssef Microbiologie Virologie SALAMA Tarik Chirurgie pédiatrique EL KHADER Ahmed Chirurgie générale SAOUAB Rachida Radiologie
EL MEZOUARI El Moustafa Parasitologie Mycologie SEBBANI Majda Médecine Communautaire (médecine préventive, santé publique et hygiène)
EL OMRANI Abdelhamid Radiothérapie SEDDIKI Rachid Anesthésie - Réanimation ELQATNI Mohamed Médecine interne SERGHINI Issam Anesthésie - Réanimation
ESSADI Ismail Oncologie Médicale SERHANE Hind Pneumo- phtisiologie FAKHRI Anass Histologie- embyologie
cytogénétique TOURABI Khalid Chirurgie réparatrice et plastique FDIL Naima Chimie de Coordination
Bio-organique YASSIR Zakaria Pneumo- phtisiologie FENNANE Hicham Chirurgie Thoracique ZARROUKI Youssef Anesthésie -
Réanimation GHAZI Mirieme Rhumatologie ZEMRAOUI Nadir Néphrologie GHOZLANI Imad Rhumatologie ZIDANE Moulay
« Soyons reconnaissants aux personnes qui nous donnent du bonheur ; elles
sont les charmants jardiniers par qui nos âmes sont fleuries »
Marcel Proust.
Je me dois d’avouer pleinement ma reconnaissance à toutes les personnes
qui m’ont soutenue durant mon parcours, qui ont su me hisser vers le haut
pour atteindre mon objectif. C’est avec amour, respect et gratitude que
A mes chers parents,
Tous les mots ne sauraient exprimer mon amour, ma gratitude,
et ma profonde reconnaissance pour tous les efforts, les
sacrifices, et le soutient que vous avez fournis tout au long de
mon parcours, et que vous continuez à fournir jusqu’à ce jour.
Votre patience, amour, altruisme, votre générosité me
marqueront pour la fin des temps, et j’en serais pour jamais
A notre maître et président de thèse :
Pr. H Saidi, chef de service de traumatologie orthopédie
Nous vous remercions de l’honneur que vous nous avez fait en
Au CHU Mohammed IV
acceptant de présider notre jury. Nous avons fait témoin de votre grand
savoir et vos bonnes qualités humaines.
Nous vous remercions de votre
enseignement et nous vous sommes très reconnaissants de bien vouloir
porter intérêt à ce travail.
Veuillez trouvez ici, Professeur, l’expression de nos sincères
remerciements.
A notre rapporteur de thèse :
Pr. I ABKARI, professeur de traumatologie orthopédie
Nous vous remercions pour votre gentillesse et bonne accueil avec
lesquelles vous avez bien voulu diriger ce travail.
Au CHU Mohammed IV
Nous avons eu le grand plaisir de travailler sous votre direction,
et avons trouvé auprès de vous le conseiller et le guide.
Vous nous avez reçus en toute circonstance
avec sympathie et bienveillance.
Votre compétence, votre dynamisme, votre rigueur
et vos qualités humaines et professionnelles ont suscité
en nous une grande admiration et un profond respect.
Nous voudrons être dignes de la confiance que vous nous avez accordée
et vous prions, Chère Maître, de trouver ici le témoignage de notre
A notre maître et juge de thèse
Pr.Benhima, professeur de traumatologie orthopédie
Vous avez accepté très spontanément de faire partie de notre jury.
Au CHU Mohammed IV
Nous vous remercions de votre enseignement et de l’intérêt que vous avez
porté à ce travail.
Veuillez accepter, Professeur, nos sincères remerciements et notre
profond respect.
A notre maître et juge de thèse
Pr. M ouali idrissi professeur de Radiologie
Vous nous avez fait l’honneur de faire partie de notre jury. Nous avons
pu apprécier l’étendue de vos connaissances,
Au CHU Mohammed IV
Nous vous remercions de votre enseignement et de l’intérêt que vous avez
porté à ce travail.
Veuillez trouver ici, Professeur, l’expression de notre profond
respect.
Liste des abréviations
AO : Associaton pour l’ostéosynthèse AVP : Accident de la voie publique CA : Colonne antérieure
CP : colonne postérieure FE : Fixateur externe
IRM : Imagerie par résonance magnétique ISS : injury severity score
PA : Paroi antérieure PP : Paroi postérieure
PTH : prothèse totale de la hanche PTS : Hannover polytrauma score TDM : Tomodensitométrie
INTRODUCTION
1
PATIENTS ET METHODES
4
I. Patients :
5
II. Méthodes :
5
III. Choix et exposé des méthodes d’évaluation à long terme
6
RESULTATS
8
I. Données épidémiologiques :9
1. Age :9
2. Sexe :9
3. Antécédents10
4. Etiologies10
5. Coté atteint11
6. Type lésionnel11
II. Etude clinique
12
1. Données de l’examen clinique
12
2. Lésions associées
13
III. Diagnostic paraclinique :
15
1. Radiographie standard :
15
2. Tomodensitométrie pelvienne (TDM) :
15
3. Lésions osseuses pelviennes
17
IV. Complications précoces :
19
1. Mortalité :
19
2. Lésions vasculaires :
19
3. Lésions génito-urinaires :
19
4. Lésions digestives :
20
2. Traitement médical
20
3. Traitement chirurgical
21
VI. Résultats au long cours :
29
1. Fractures du bassin
29
2. Fractures acétabulaires :
31
3. Complications tardives :
32
DISSCUSION
34
I. Anatomie et biomécanique pelvienne :
36
1. Le Squelette osseux :
37
2. Contenu pelvien :
40
3. Biomécanique et éléments ligamentaires du bassin :
4
II. Classifications : historique et classifications actuelles47
1. Fractures pelviennes :
49
2. Fractures acétabulaires :
49
III. Etude épidémiologique :
50
1. Epidémiologie des fractures de l’anneau pelvien
50
2. Age :
52
3. Sexe :
53
4. Etiopathogénie :
53
5. Répartition selon le côté atteint pour les fractures cotyloïdiennes :
56
6. Répartition selon les lésions associées :56
IV. Etude radio-clinique :
57
1. Etude clinique :
57
2. Etude radiologique :
58
3. Classification :
59
1. But
83
2. Principes83
3. Moyens :83
4. Indications thérapeutiques :144
5. Complications précoces :146
6. Complications tardives :148
7. Résultats globaux151
CONCLUSION167
ANNEXES159
RESUMES176
BIBLIOGRAPHIE180
Les fractures de l’anneau pelvien sont des urgences posttraumatiques vitales fréquentes, de gravité variable, survenant généralement suite à des traumatismes violents et entrainant une instabilité de la ceinture pelvienne. Elles s’inscrivent le plus souvent dans le cadre des accidents de la circulation, de chutes de grandes hauteurs ou des accidents de sport. Ces fractures peuvent également être en rapport avec des traumatismes de de basse énergie, comme la chute simple chez les personnes âgées ostéoporotiques.
Elles représentent 5% de l’ensemble des fractures, et surviennent dans le cadre des polytraumatismes dans 20% des cas. [1]
Les fractures pelviennes instables sont associées à une mortalité et une morbidité importantes, du fait de la fréquence du choc hémorragique, liée aux lésions vasculaires ou au saignement des tranches osseuses fracturées, et au risque d’infection favorisée par l’ouverture du foyer de fracture et les lésions viscérales intra-pelviennes associées (rectum, vessie, urètre). Elles engagent également le pronostic fonctionnel du patient en raison de la fréquence des séquelles nerveuses, génito-urinaires et surtout ostéo-articulaires résultant de lésions non ou insuffisamment réduites et fixées. Le pronostique fonctionnel du membre inférieur est engagé d’autant plus qu’ils existent des lésions cotyloïdiennes associées.
Une analyse complète des lésions par un bilan clinique et radiologique précis, n’est possible qu’à partir de classifications globales qui facilitent la communication et la comparaison des concepts du traitement et des résultats.
La prise en charge de ces de fractures connait une tendance franche vers l’approche chirurgicale tant que les conditions le permettent, et dans des délais de plus en plus courts.
Le choix de l’approche idéale est affecté par plusieurs facteurs, qui peuvent être en rapport avec le patient (âge, comorbidité, état hémodynamique, lésions associés…), en rapport avec la fracture (stabilité, caractère ouvert ou fermé, le degrés et direction du déplacement, et le temps
écoulé depuis le traumatisme), ou en rapport avec le contexte (moyens, niveau de compétence …). [5]
Le but de notre travail est d’analyser cliniquement et radiologiquement les fractures du bassin et du cotyle relevant du traitement chirurgical, et d’évaluer les résultats de leur prise en charge.
PATIENTS ET
MÉTHODES
I. Patients :
Au service de traumatologie orthopédie du CHU Mohamed VI de Marrakech, nous avons colligé une série de 22 cas de fractures du bassin cotyle inclus, traités chirurgicalement sur une période de quatre ans, allant de janvier 2013 à décembre 2016.
Critères d’inclusion :
Patients traités chirurgicalement pour des fractures du bassin et du cotyle au service de traumatologie orthopédie du CHU Mohammed VI de Marrakech.
Critères d’exclusion :
• Les fractures du bassin et du cotyle traitées par autres moyens.
• Les fractures du bassin et du cotyle chez les sujets de moins de 15 ans.
• Les patients dont les dossiers sont inexploitables (dossiers ne contenant pas d’informations).
Les objectifs de cette étude sont :
• Analyse clinique et radiologique des fractures du bassin et du cotyle, relevant d’un traitement chirurgical.
•
Evaluation des résultats radiologiques et fonctionnels du traitement chirurgicalII.
Méthodes :
Pour la réalisation de ce travail, nous avons établi une fiche d’exploitation (annexe), qui a étudié dans un premier temps les données casuistiques qui renseignent sur l’identité du patient : l’âge, le sexe, la profession, les coordonnés.
Dans un deuxième temps, nous avons relevé les données de l’examen radio-clinique, ce qui nous a permis d’établir une classification des fractures pelviennes et cotyloïdiennes.
Pour classer les fractures de l’anneau pelvien, nous nous sommes basés sur la classification de Tile modifiée par L’AO que nous allons exposer dans le chapitre « classifications ». Pour les fractures acétabulaires nous avons utilisé la classification de Judet et Letournel qui sera exposée également dans le même chapitre.
Dans un troisième temps, nous avons relevé les modalités thérapeutiques.
Nous avons consacré la dernière partie à l’étude de l’évolution de nos patients en fonction des résultats anatomiques, fonctionnels, et des complications.
III.
Choix et exposé des méthodes d’évaluation à long terme
Pour l’évaluation des résultats fonctionnels des patient traités pour fractures du cotyle nous avons utilisé le score de Merle d’Aubigné Postel (annexe), qui se base sur l’évaluation de trois paramètres fonctionnels qui sont la douleur, la marche et la mobilité de la hanche. Ce score permet de classer les résultats en excellent, très bien, bien, passable, et mauvais.
Pour l’évaluation des résultats anatomiques, nous avons utilisé les critères de Matta et al pour juger de la qualité de la réduction et faire la part entre les réductions anatomiques, acceptables et celles non satisfaisantes, à travers de simples mesures.
Les critères de Duquennoy et Senegas nous ont permis d’évaluer la congruence de la hanche.
Pour les fractures du bassin nous nous sommes basés sur le score de Majeed (annexe), qui permet une évaluation fonctionnelle au long terme à l’aide de 5 paramètres : la douleur, le
de marche, avec un score maximal de 100, permettant de classer les résultats en excellent, bien, moyen et médiocre. Nous nous sommes basés sur l’analyse des radiographies de control des patients pour l’évaluation des résultats anatomiques.
I.
Données épidémiologiques :
1.
La moyenne d’âge de nos patients était de 46ans avec des extrêmes allant de 19ans à 73ans.
Age :
Nous avons noté deux pics d’âge, le premier entre 30 et 50 ans, et le deuxième entre 60 et 70 ans.
2.
Figure 1 : Répartition de nos patients selon les tranches d’âge
Selon notre série, une prédominance masculine avec 16 hommes (72,7%) et 6 femmes (27,2%), a été notée, soit un Sexe-ratio de 2,6.
Sexe :
13 hommes ont présenté une fracture du cotyle contre 3 femmes.
Pour les fractures du bassin, nous avons enregistré un total de 6 cas, avec 3 cas de chaque sexe. 0 1 2 3 4 5 6 10 à 20 21 à 30 31à40 41à50 51à60 61à70 71à80 81à90 91à100
nombre de patients
Figure 2 :
répartition des deux sexes dans notre étude3.
Sur les 22 patients documentés, 5 patients soit 22,7%, présentaient des antécédents comme suite :
Antécédents
3 cas de tabagisme actif
1 cas de tuberculose pulmonaire traitée 1 cas d’asthme
Le reste de nos patients ne présentaient aucun antécédent notable
.
4.
Nous avons noté une prédominance franche de la traumatologie routière, avec 18 patients soit 81.8 % des cas victimes d’accidents de la voie publique.
Etiologies
3 patients soit 13.6 % des cas de fractures survenaient suite à des chutes 1 patient soit 4.5 % des cas était victime d’écrasement par objet lourd.
73% 27%
homme femme
5.
Figure 3 : Répartition des étiologies dans notre échantillon
Parmi les 16 patients opérés pour une fracture du cotyle, 8 cas présentaient des fractures du cotyle gauche, et 8 cas des fractures du cotyle droit.
Coté atteint
6.
Nous avons noté une prédominance des lésions cotyloïdiennes avec 16 cas, soit 72.7%, contre 6 cas de fractures du bassin, soit 27.2%, parmi le nombre total des cas traités chirurgicalement.
Type lésionnel
Figure 4 : Répartition des types lésionnels dans notre échantillon
Répartition des étiologies
AVP Chute ecrasement par objet lourd
73% 27%
fractures cotyloidiennes fractures du bassin
II.
Etude clinique
1.
Données de l’examen clinique
1-1. Examen général :
Nous avons noté un total de 2 patients, soit 9%, qui présentaient une détresse vitale à leur admission, dont un patient a présenté des troubles de la conscience associés à une instabilité hémodynamique, et un patient était en état de coma ayant nécessité une intubation et une ventilation assistée. Le reste de nos patients avaient des constantes vitales stables à l’admission.
1-2. Examen locorégional a-
Les signes physiques présents à l’admission, sont présentés dans le tableau suivant :
Signes physiques :
Tableau I : Ensemble des signes physiques relevés chez nos patients à l’admission
Signes physiques Nombres de cas
Ecchymoses de la région pelvienne 11
Abrasions cutanées de la région pelvienne 1
Décollement de Morel-Lavallé 1
Asymétrie du bassin 2
Membre inférieur en adduction rotation interne 6
Ecart symphysaire 2
Douleur à la fermeture / ouverture du bassin 2 Douleur à la mobilisation de la hanche 16
A noter que l’examen neurologique était non concluant chez un malade comateux, et que les touchers pelviens n’ont été faits chez aucun patient.
b-
La douleur est le signe capital, elle était présente chez la totalité de nos patients.
Elle siégeait avec prédilection au niveau de la région trochantérienne et / ou du pli de l’aine chez les patients qui ont présenté une fracture du cotyle.
Les patients qui ont présenté une fracture du bassin, avaient une douleur sus pubienne ou sacro-iliaque.
L’impotence fonctionnelle était présente chez 18 cas soit 81.8%, 2 cas présentaient des troubles de la conscience à l’admission et donc la fonction n’a pas pu être évaluée.
2.
Lésions associées
2.1 Lésions pelviennes a-
12 patients ont présenté des lésions cutanées, dont 2 cas d’ecchymoses sus pubiennes et en regard de l’aile iliaque, et une dermabrasion en regard de la hanche droite chez 1 patient.
Lésions cutanées :
9 patients ont présenté des ecchymoses de la région trochantérienne, et un patient a présenté une lésion de Morel-Lavallé.
b-
Parmi les 22 patients documentés, 2 patients soit 9% ont présenté un globe vésical.
Lésions urinaires :
c-
Aucun patient n’a présenté de signes évoquant une lésion digestive, dans notre série.
Lésions digestives :
d-
Nous n’avons noté aucun cas de lésions génitales chez nos patients
Lésions génitales :
e-
L’examen clinique n’a pas révélé de lésons vasculaires ou nerveuses chez nos malades.
f-
7 patients ont présenté une luxation de la hanche associée à la fracture du cotyle soit un pourcentage de 31.8%.
Luxation de la hanche :
2.2 Lésions extra pelviennes
Le tableau suivant résume les lésions extra pelviennes rencontrées chez nos patients. Tableau II : lésions extra-pelviennes associées chez nos patients
Lésions extra pelviennes Nombre Pourcentage
Traumatisme cranio facial 6 27.2%
Traumatisme thoracique 2 9%
Traumatisme abdominal 5 22.7%
III.
Diagnostic paraclinique :
1.
Tous nos malades ont bénéficié de radiographies standards du bassin comprenant de façon systématique une incidence antéropostérieure. Les autres examens ont été demandés selon les cas.
Radiographie standard :
Tableau III : Incidences radiologiques réalisées chez nos malades
Incidence Nombre de cas Pourcentage
Bassin face 22 100%
Bassin profil 0 0%
Bassin ascendant (inlet) 0 0%
Bassin descendant (outlet) 0 0%
Hanche face 16 72.7%
¾ alaires 16 72.7%
¾ obturateur 16 72.7%
2.
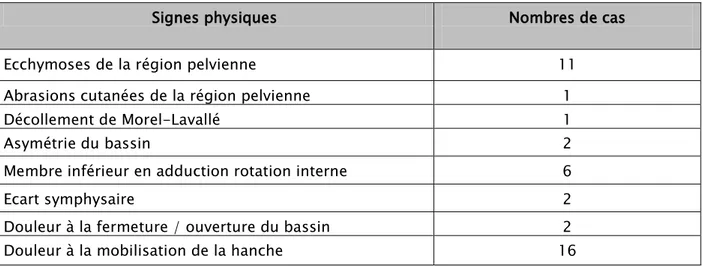
La TDM était particulièrement performante pour bilanter les fractures acétabulaires, car elle a permis une exploration parfaite de l’articulation coxofémorale. Les coupes transversales on permis de mettre en évidence des impactions ostéo chondrales, des incarcérations fragmentaires, des fractures céphaliques associées. Les coupes sagittales ont permis une description parfaite du toit du cotyle, et l'identification des impactions à ce niveau également.
Tomodensitométrie pelvienne (TDM) :
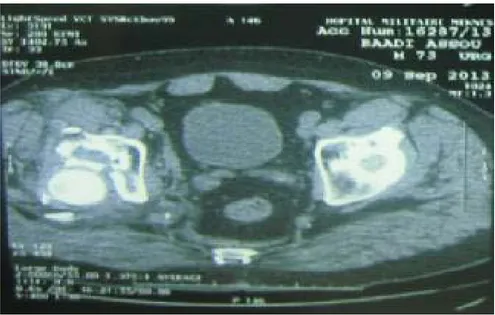
La reconstruction tridimentinnelle enrichie l’exploration, en permettant une visualisation du bassin en totalité, en vue antérieure et postérieure, et en vue exo-pelvienne à laquelle on a enlevé le fémur, et endo-pelvienne à laquelle on a enlevé l'os coxal controlatéral et le sacrum.
La TDM a permis également une bonne étude du complexe sacro iliaque, et des déplacements rotatoires, verticaux et latéraux.
Dans notre série 15 patients ont bénéficié d’une TDM soit 68.1%.
Figure 5 : Aspects des corps étrangers intra articulaires après réduction de la luxation sur une coupe bidimensionnelle
A vue antérieure B vue postérieure C vue externe
Figure 7 : (A, B, C): une reconstruction 3D d’une fracture comminutive de la paroi postérieure
Autres examens radiologiques :
4 patients ont bénéficié de radiographies thoraciques de face, soit 18.1%. 7 patients ont bénéficié d’une échographie abdomino-pelvienne, soit 31.8%. 6 patients ont bénéficié d’une TDM cérébrale, soit 27.2%.
Aucun patient n’a bénéficié d’Imagerie par résonnance magnétique. Aucun patient n’a bénéficié d’artériographie.
3.
Lésions osseuses pelviennes
3.1 Classifications : a-
Nous avons opté pour la classification de Tile modifiée par l’AO. Elle permet de classer les fractures en fractures de type A ne touchant pas la stabilité de l’anneau pelvien, type B avec instabilité rotatoire isolée, et en fractures type C avec instabilité complète sur le plan horizontal et vertical.
L’analyse du bilan radiologique des patients opérés pour fractures du bassin a permis de relever :
4 fractures de type B dont une est classée B1 Et 3 sont classées B3, et 2 fractures de type C les deux étaient classées C2.
b-
Parmi les patients ayant présenté une fracture du cotyle, 8 ont présenté des fractures élémentaires, dont 2 étaient des fractures transverses et 4 étaient des fractures de la paroi postérieure (PP). 1 fracture de la colonne postérieure (CP) et 1 fracture de la colonne antérieure (CA).
Lésions acétabulaires
8 ont présenté des fractures complexes du cotyle, avec 3 fractures intéressant les deux colonnes, 2 fractures de la colonne et de la paroi postérieure (CA+CP), 2 fractures transversales et de la paroi postérieure, une fracture en T.
Parmi ces patients :
12 avaient une incarcération fragmentaire.
14 patients avaient un tassement osteochondral articulaire et/ ou de la tête fémorale de gravité différente.
Figure 8 : Répartition des types de fractures cotyloïdiennes dans notre échantillon
IV.
Complications précoces :
1. Mortalité
Aucun décès n’a été enregistré dans notre série.
:
2. Lésions vasculaires
Un seul cas présentait une instabilité hémodynamique, et chez qui l’exploration tomodensitométrique a montré un hématome rétro péritonéal.
:
3. Lésions génito-urinaires
2 Patients ont présenté un globe vésical à l’admission, dont un a bénéficié d’une cystostomie à minima.
:
Aucun patient n’a présenté des lésions des voies urinaires supérieures à l’imagerie. Aucun patient n’a eu de lésions génitales.
fr transverses Fr de la PP Fr CP Fr CA Fr des 2 colonnes Fr CP+PP Fr transversales et de la PP Fr en T
4.
Aucun patient dans notre série n’a présenté de lésions digestives.
Lésions digestives :
5.
Nous avons enregistré 12 cas de lésions cutanées, comprenant une ecchymose sus pubienne chez un patient, une ecchymose sus pubienne associée une ecchymose de la fesse chez un patient.
Lésions cutanées :
- Des ecchymoses trochantériennes chez 9 patients.
- Une dermabrasion de la région trochantérienne chez un patient. - Une lésion de Morel-Lavallé chez un patient.
- Nous n’avons enregistré aucun cas de fractures ouvertes.
V.
Prise en charge thérapeutique :
1.
Les patients polytraumatisés et/ou qui étaient en état de choc, ont transité initialement par la salle de déchocage et ils ont bénéficié de mesures de réanimation :
Prise en charge initiale :
Groupage + numération formule sanguine en urgence. Ventilation-oxygénation.
Mise en place d'une voie d'abord veineuse.
Drainage thoracique (en cas de pneumothorax ou hémothorax).
Remplissage vasculaire (par sérum salé) avec un objectif de normovolémie.
2.
Tous les patients ont reçu un traitement antalgique et anti inflammatoire. Un traitement anticoagulant à base d’héparine de bas poids moléculaire, a été débuté la veille de l’intervention,
et une antibioprophylaxie à base de céphalosporines de 2ème
3.
génération, a été administrée au moment de l’anesthésie, et prolongée 48h en post opératoire.
Le délai d’attente avant l’intervention était de 13j en moyenne, avec des extrêmes allant de 5 à 21j.
Traitement chirurgical
L’intervention s’est déroulée sous anesthésie générale chez 17 patients, et sous rachi anesthésie chez 5 patients.
3.1 fractures du bassin a-
En attendant le geste chirurgical 3 patients ont bénéficié d’une traction trans condylienne fémorale, par un poids allant de 10 à 20 Kg, 1 patient a été simplement alité.
Traitement initial
1 patient qui présentait une fracture type B (open book), faite d’une disjonction symphysaire associée à une fracture des deux branches ischio-pubiennes, et instabilité hémodynamique, a bénéficié de la mise en place d’un fixateur externe provisoire de type Hoffman.
b-
• Fixateur externe
Traitement définitif
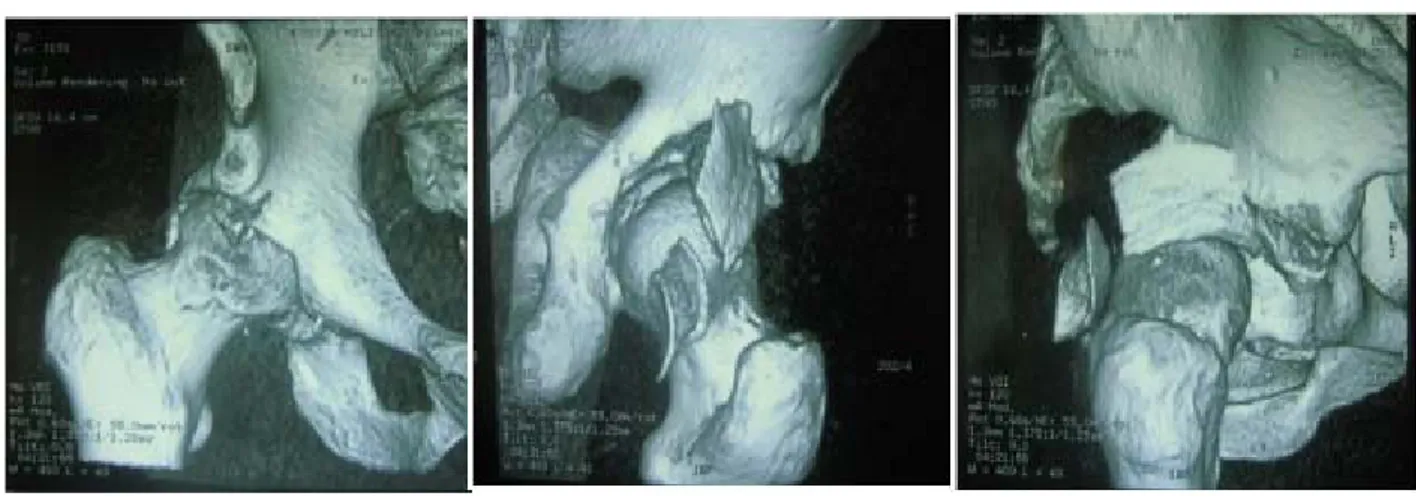
Le fixateur externe a été indiqué comme traitement définitif chez un patient présentant une fracture type B, faite d’une disjonction symphysaire.
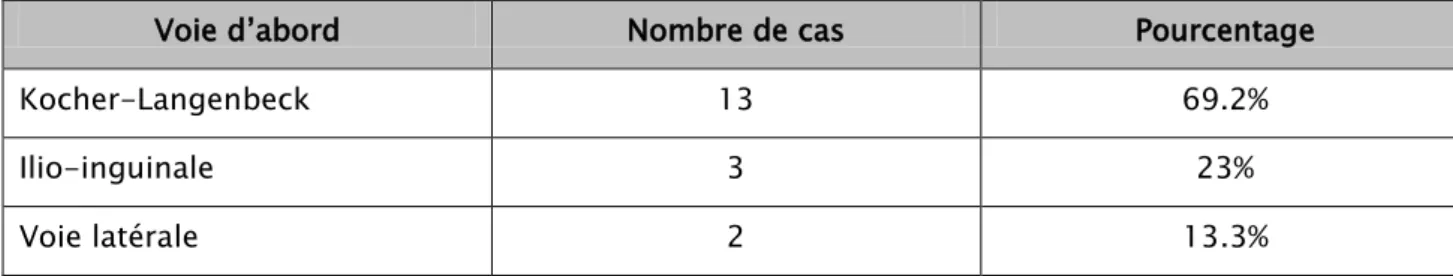
Figure 9 : Radiographie de face du bassin chez un patient qui présente une disjonction pubienne après réduction et fixation externe
Ostéosynthèse interne :
L’ostéosynthèse interne a été indiquée chez 5 de nos patients présentant des fractures du bassin.
1 patient a été traités par deux plaques vissées sacro-iliaques par voie sacro-iliaque postérieure, réalisée en décubitus ventral.
1 patient a été traité par plaque antérieure symphysaire, par voie d’abord de pfannenstiel, réalisée en décubitus dorsal.
1 patient a bénéficié d’une plaque symphysaire, et une plaque sacro-iliaque postérieure, en utilisant deux voies d’abord : une voie sacro- iliaque postérieure avec patient en décubitus ventral, suivie d’un abord symphysaire par voie de Pfannenstiel avec patient en décubitus dorsal.
1 patient traité par plaque antérieure symphysaire par voie de Pfannenstiel en décubitus dorsal, et 2 plaques postérieures pour l’aile iliaque par voie postérieure avec patient en décubitus ventral.
1patient initialement traité par fixateur externe pour une fracture « open book », a bénéficié ensuite d’une ostéosynthèse par plaque vissée symphysaire, par voie de Pfannenstiel.
Figure 10 : Radiographie de face du bassin chez un patient qui présentait une disjonction sacro-iliaque gauche traitée par deux plaques vissées : A avant ostéosynthèse ; B après ostéosynthèse
Fixation transcutanée :
Figure 11 : Radiographie de face du bassin chez un patient traité par plaque symphysaire et deux plaques alaires pour une disjonction symphysaire associée à une fracture alaire gauche
Aucun patient n’a bénéficié de fixation transcutanéedans notre série.
3-2 Traitement des fractures cotyloïdiennes : a- Traitement initial :
Les 16 patients opérés pour des fractures du cotyle ont été traités initialement par traction axiale trans condylienne fémorale, pour une durée moyenne de 8jours à l’aide d’un poids allant de 10 à 20Kg.
Une réduction urgente de la luxation de la hanche a été faite chez les 7 patients qui présentaient une luxation associée de la hanche.
b-
Parmi les 16 patients documentés, l’ostéosynthèse a été indiquée chez 15 patients.
Ostéosynthèse interne :
10 patients étaient installés en décubitus ventral. 2 patients installés en décubitus latéral.
3 patients ont eu une double installation ventrale et dorsale pour la réalisation des deux voies d’abord.
L’intervention a été faite sous anesthésie générale chez 11 patients, et sous rachi- anesthésie chez 5 patients.
La voie de Kocher-Langenbeck était préconisée chez 13 patients, dont 3 patients ont eu un abord ilio-inguinal associé.
La voie latérale été indiquée chez 2 patients.
Chez les 15 cas traités par ostéosynthèse, les fractures étaient stabilisées à l’aide de plaques vissées.
Tableau IV : Les voies d’abord utilisées pour le traitement des lésions acétabulaires dans notre échantillon
Voie d’abord Nombre de cas Pourcentage
Kocher-Langenbeck 13 69.2%
Ilio-inguinale 3 23%
A. Avant ostéosynthèse par plaque vissée
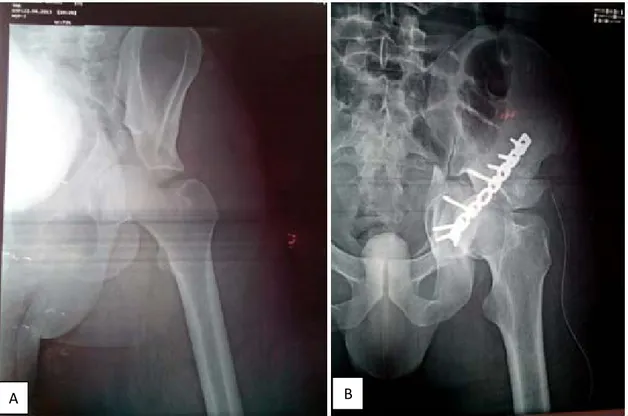
Figure 12 : Radiographies de face de la hanche montrant une fracture transversale et de la paroi postérieure traitée par plaque vissée
B. Après ostéosynthèse
A avant ostéosynthèse
Figure 13 : Radiographies de la hanche de face montrant une fracture transverse avec un gros fragmentemportant le toit et la paroi postérieure traitée par double abord et fixée par deux
plaques vissées,
A
B
A. Avant ostéosynthèse par plaque vissée
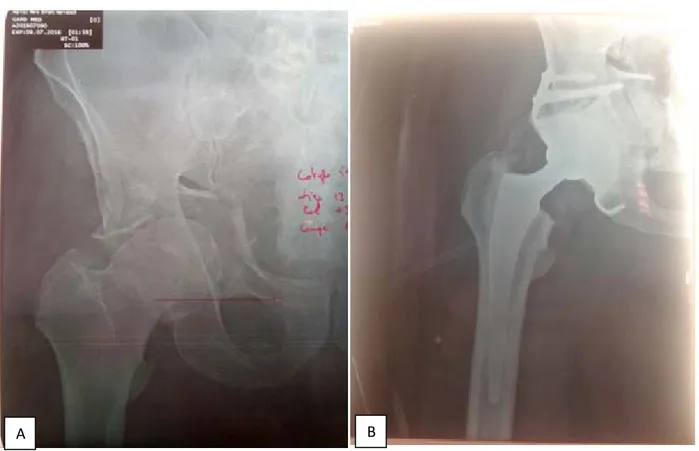
Figure 14 : Radiographie de la hanche de face montrant une fracture transverse avec enfoncement acétabulaire central
B. Après ostéosynthèse
c-
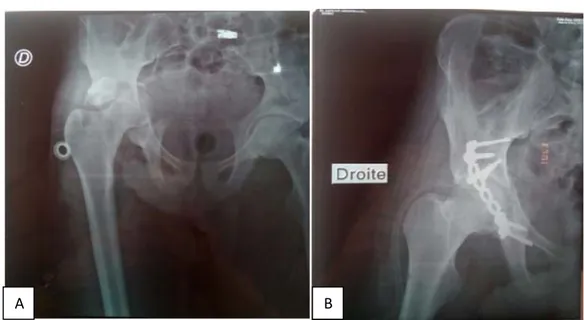
L’arthroplastie avec mise en place d’emblée d’une prothèse totale de la hanche (PTH), a été indiquée chez un patient âgé présentant une fracture déplacée de lq colonne antérieure sur hanche arthrosique.
Arthroplastie :
L’intervention était faite sous anesthésie générale par voie d’abord de Moore, sur table ordinaire.
A avant traitement par PTH
Figure 15 : Radiographie de la hanche de face montrant une fracture de la colonne antérieure déplacée B après traitement par PTH
3-3 Suites postopératoires :
Elles étaient simples, l’ablation du drain de redon était faite au 3ème jour post opératoire, avec changement du pansement. L’ablation du fil faite au 14ème jour.
Nous avons noté un seul cas d’infection du site opératoire, contrôlée par antibiothérapie antisaphylococcique et soins locaux.
La rééducation était démarrée le lendemain du geste opératoire, avec position assise et mobilisation douce de la hanche et verticalisation sans appui, ce dernier n’était autorisé qu’après consolidation, vers le 3ème mois.
VI.
Pour apprécier les résultats, nous nous sommes basés sur des critères cliniques et anatomo-radiologiques.
Résultats au long cours :
Le suivi à long terme et l’évaluation des résultats de la prise en charge de ces traumatismes étaient difficiles à réaliser. Nous avons pu revoir 20 patients, 2 patients étaient injoignables.
Les patients ont été convoqués au service de traumatologie orthopédie du CHU Mohammed VI. Un interrogatoire et un examen clinique ont été faits, et des radiographies du bassin et de la hanche de face, ont été demandées.
1.
a-
Fractures du bassin
4 patients se sont présenté en consultation, 2 patients étaient injoignables.
Résultats radiologiques :
Un examen clinique et des radiographies du bassin de face ont été faits. Les résultats étaient comme suite :
Tableau V : résultats radiologiques relevés chez no malades
Résultats radiologiques Nombre de cas
Bonne consolidation 2
Persistance d’une disjonction de la symphyse pubienne 1 Persistance d’une disjonction sacro-iliaque 0
Pseudarthrose 0
Arthrose sacro-iliaque 0
Cal vicieux 2
A. radiographie faite en post-opératoire
Figure 16 : Radiographie de face du bassin chez un patient présentant une disjonction sacro iliaque gauche et une fracture bilatérale des branches ischio et ilio pubiennes :
B. radiographie faite après 2ans d’évolution
b-
Nous nous sommes basés sur le score de Majeed (Annexe) pour l’évaluation des résultats fonctionnels et sociaux. Avec un total de 100 points il permet de classer les résultats en :
Résultats fonctionnels :
Excellents > 85 Bons (70-84) Passables (55-69)
Mauvais < 55
La moyenne obtenue chez les 4 patients avec un recul clinique moyen de 28mois était de 72.2 avec des extrêmes allant de 69 à 80. Ainsi les résultats fonctionnels et sociaux de nos malades sont :
2 cas ayant des résultats passables traités tous les deux pour des fractures de type C2.
2 cas ayant de bons résultats, dont un présentait une fracture B1 et un une fracture B3.
2.
Fractures acétabulaires :
2-1 Résultats radiologiques :
Qualité de la réduction :
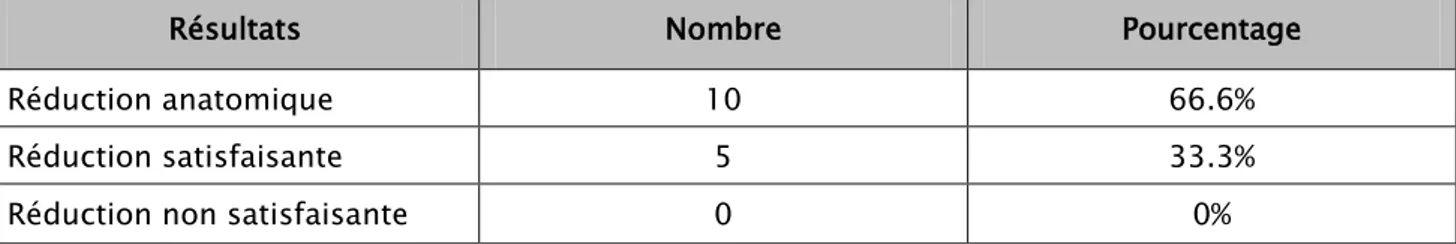
Nous nous sommes référés aux critères de Matta et al (annexe) pour l’évaluation de la qualité de réduction en partant d’une bonne analyse des radiographies de la hanche des 15 patients qui ont été traités par ostéosynthèse interne (1 patient a eu une prothèse totale de la hanche). Les résultats notés sont représentés dans le tableau suivant :
Tableau VI : Résultats de la réduction chez les patients traités pour des fractures acétabulaires
Résultats Nombre Pourcentage
Réduction anatomique 10 66.6%
Réduction satisfaisante 5 33.3%
Réduction non satisfaisante 0 0%
Congruence articulaire :
La congruence a été évaluée en utilisant les critères de Duquennoy et Senegas (annexe) chez les 15 patients traités par ostéosynthèse interne.
Tableau VII : niveaux de congruence articulaire chez les patients traités pour de fractures acétabulaires
Congruence Nombre Pourcentage
Parfaite 6 40%
Bonne 6 40%
Passable 2 13.3%
Au total nous avons notés 80% de bonnes congruences articulaires contre 20% de congruences moins bonnes toutes fractures confondues.
2-2
Tous les 16 patients opérés pour fractures acétabulaire ont été revus, les résultats fonctionnels ont été évalués selon le score de Merle d’Aubigné (annexe) qui évalue la douleur la marche et la mobilité, chaque composante est notée de 0 à 6.
Résultats fonctionnels
L’évaluation globale de la fonction de la hanche correspond à la somme des trois chiffres. Les résultats sont classés en excellent, très bon, bon, moyen, et mauvais.
Les résultats obtenus avec un recul moyen de 28mois sont :
Tableau VIII : Résultats fonctionnels chez les patients traités pour fractures acétabulaires
Résultats Nombre de cas Pourcentage
Excellents 3 18.7%
Très bons 0 0%
Bons 7 43.7%
Moyens 5 31.4%
Mauvais 1 6.2%
Nous avons eu globalement 62.4% de résultats satisfaisants, contre 37.6% de résultats non satisfaisants.
3.
•
Douleur chronique : parmi les patients opérés pour fractures du bassin un seul patient présentait une douleur sacro iliaque exagérée en position assise prolongée•
Anomalies de l’activité sexuelle : nous n’avons pas notés d’anomalies de l’activitésexuelle chez les patients opérés pour fractures du bassin, notamment pas de douleurs, ni de dysfonction érectile.
•
Ossifications hétérotopiques : 6 patients ont présenté des ossifications hétérotopiques, toutes de type I selon la classification de Brooker (annexe).•
Coxarthrose : Nous avons noté un seul cas de coxarthrose développée après unedurée d’évolution de 40 mois.
•
Nécrose de la tête fémorale : Aucun cas de nécrose de la tête fémorale n’a été notéI.
Le pelvis réunit le squelette axial aux membres inférieurs : le poids du corps descend le long de la colonne vertébrale, passe par la ceinture pelvienne pour être transmis aux membres inférieurs.
Anatomie et biomécanique pelvienne :
L’anatomie de la ceinture pelvienne permet de définir plusieurs points de faiblesse, à risque dans les traumatismes du bassin : En avant la symphyse pubienne, le corps du pubis, le cadre obturateur, et en arrière, les articulations sacro-iliaques, le sacrum, les ailes iliaques.
La complexité du contenu pelvien explique la fréquence et la gravité des lésions associées atteignant : les axes vasculaires, le tractus uro-génital, la filière digestive, et les éléments nerveux.
Pour mieux comprendre la fonction biomécanique du pelvis ainsi que les mécanismes fracturaires et les structures à risque lors de ces traumatismes, un rappel anatomique bref est nécessaire.
1.
La ceinture pelvienne possède la forme d'un anneau, avec une cavité centrale et un pourtour osseux. Cet anneau est formé de 4 os : en arrière : le sacrum et le cocyx, en avant et latéralement : les 2 os coxaux.
Le Squelette osseux :
Chaque hémi bassin est formé d’un os coxal, qui est constituée par la réunion de trois centres d’ossification qui fusionnent au niveau du cartilage triradié vers l’âge de 16ans : l’ischion, l’ilion et le pubis. Les deux hémi bassins s’articulent en arrière avec le sacrum par l’intermédiaire des articulations sacro iliaques, et en avant entre eux par la symphyse pubienne.
Le sacrum :
Figure 17 : Bassin: constitué de 3 os.
C'est un os qui, dans son ensemble, a une forme triangulaire, à base supérieure, à sommet inférieur. Il est opposé à la colonne vertébrale mobile : il fait partie de la colonne vertébrale rigide. Il est formé par la fusion des 5 vertèbres sacrées. De cette origine vertébrale, il conserve un "trou vertébral" appelé canal sacré dans lequel passent les nerfs sacrés et coccygiens. Les rameaux antérieurs des nerfs sacrés sortent au niveau d'un alignement de trous présents à la face antérieure par paire, nommés trous (foramen) sacrés antérieurs. Il en est de même au niveau postérieur. Latéralement se trouvent de chaque côté les ailerons sacrés qui s'articulent avec les os iliaques.
Le coccyx
C'est le vestige de l'appendice caudal. Il est formé de la fusion de 3 (ou 4) vertèbres rudimentaires (vertèbres coccygiennes). Il est mobile par rapport au sacrum avec lequel il
s'articule par les ligaments sacrococcygiens. Il a une forme de triangle à base supérieure, à sommet antérieur et inférieur.
Les os coxaux
Sont réunis entre eux en avant par une articulation cartilagineuse : la symphyse pubienne. Ils sont réunis au sacrum par les articulations sacro-iliaques. Ils présentent une cavité articulaire : le cotyle encroûté de cartilage.
L'os coxal est formé de 3 os réunis par fusion : l'ilion, l'ischion le pubis. Il présente une face exo pelvienne et une face endo pelvienne. Il présente 4 bords (postérieur, antérieur, inférieur, supérieur)
L'ilion : forme la crête iliaque (limite osseuse de la fosse iliaque externe) Le pubis : incliné de 45° par rapport à l'horizontale et formé par :
Une branche horizontale [supérieure]
Un corps [angle] du pubis, il est encroûté du cartilage du pubis qui donne insertion au cartilage d'union de la symphyse pubienne qui réunit les deux pubis. Le tout est enveloppé dans une capsule articulaire.
Une branche descendante [inférieure].
Sous la branche supérieure : la gouttière pubienne (laisse passer le nerf et les vaisseaux obturateurs).
L'ischion : constitué par :
- Un corps
- La tubérosité ischiatique : un gros renflement osseux arrondi bien entouré de
muscle, ressentis dans le sillon entre la fesse et la cuisse.
- La branche descendante du pubis et la branche (ascendante de l'ischion) forment la
branche ischio-pubienne.
Entre la cavité cotyloïde en haut, l'ischion en arrière et en bas et le pubis en avant et en haut, se trouve un trou (forme variable entre l'homme et la femme) : le trou obturé [obturateur], qui est couvert par la membrane obturatrice. Cette membrane s'interrompt au niveau du canal sous-pubien pour livrer passage aux vaisseaux obturateurs.
La cavité cotyloïde :
Située au centre de l’os coxal au niveau du cartilage triradié. C'est une demi-sphère, qui regarde en avant, en dehors et en bas, incliné de 45° par rapport à l'horizontale. La partie supérieure de la surface articulaire, qui transmet le poids du corps au fémur en position debout, est appelée toit ou dôme du cotyle; il est compris entre l'épine iliaque antéro-supérieure et la grande échancrure sciatique. On divise classiquement le cotyle en deux "colonnes" formant un "V" inversé ; la colonne postérieure ou ilio-ischiale, descend de l'angle de la grande échancrure sciatique à la tubérosité ischiatique, et la colonne antérieure ou ilio-pubienne, depuis la partie antérieure de l'aile iliaque à la symphyse pubienne
Henry Gray (1825–1861). Anatomy of the Human Body. 1918.
Figure 18 : Vue latérale de l’os coxal
2.
Contenu pelvien :
2.1
Une bonne connaissance du contenu pelvien est indissociable de la bonne compréhension des lésions locales encourues lors des traumatismes de l’anneau pelvien.
Viscères pelviens :
L’anneau pelvien par sa forme en entonnoir, constitue une véritable cage protectrice aux viscères pelviens. On distingue LE PELVIS MAJOR ou grand bassin, de forme évasée, fait partie de la cavité abdominale, formé par les deux fosses iliaques et les ailes du sacrum et contient les viscères digestifs.
LE PELVIS MINOR, ou petit bassin, limité par le bassin osseux et fermé en bas par le diaphragme pelvien et contient les organes génitaux externes, le bas appareil urinaire et le rectum.
L’uretère pelvien, constitué d’un segment pariétal se continuant au- dessus de l’épine sciatique, par un segment viscéral qui prend un trajet oblique en bas en avant et en dedans avant de traverser la vessie.
La vessie située en arrière de la symphyse pubienne, et en avant des vésicules séminales chez l’homme, et l’utérus et le vagin chez la femme. Déborde au-dessus de la symphyse lorsqu’elle est pleine
Chez la femme le pelvis contient les organes génitaux internes constitués par :
Les ovaires, situés contre la paroi pelvienne juste au- dessus du détroit supérieur, présentant des rapports importants avec les vaisseaux iliaques internes et externes, ombilicaux et utérins.
L’utérus : de situation médiane au niveau du petit bassin, en arrière de la vessie et en avant du rectum, amarré à la paroi pelvienne de plusieurs ligaments.
Les ligaments larges, structures importantes qui contiennent des vaisseaux, nerfs, ligaments et vestiges embryonnaires, et contractent des rapports intimes avec le reste des organes pelviens.
Le vagin, qui est un conduit musculo aponévrotique médian au niveau du petit bassin, entre vessie et urètre en avant, et rectum en arrière.
Chez l’homme le pelvis contient les vésicules séminales en rapport avec la face postérieure de la vessie,
La prostate, carrefour des voies urinaires et spermatiques, située en arrière de la symphyse pubienne à laquelle elle est reliée par les ligaments pubo prostatiques, séparée du rectum en arrière par le fascia recto prostatique, située au-dessous de la vessie et au-dessus du diaphragme pelvien, entre les deux muscles releveurs de l’anus.
Le point de transition entre l’urètre prostatique (fixe) et l’urètre spongieux (mobile) correspond à l’urètre membraneux et constitue une zone de faiblesse souvent lésée lors des traumatismes du bassin.
L’urètre chez la femme forme un court canal oblique en bas et en avant, entouré de son appareil sphinctérien, mesure 3cm de longueur, possède un trajet pelvien puis périnéal, parallèle au vagin.
Le pénis est un organe périnéal mais qu’il ne faut pas omettre car il contracte de grands risques lors des traumatismes du bassin, car il prend fixité sur les branches ischio-pubiennes devant les tubérosités ischiatiques.
Le rectum le plus postérieur des organes pelviens, formé d’un segment pelvien qui commence en regard de la 3ème
2.2
vertèbre sacrée, oblique en bas et en avant, dessinant un coude avant de donner le segment périnéal.
Leur connaissance est particulièrement importante, car ils peuvent être à l’origine d’hémorragies massives si lésés lors des fractures de l’anneau pelvien.
Les vaisseaux pelviens :
L’un des vaisseaux les plus importants est l’artère iliaque interne branche de bifurcation de l’artère iliaque commune, qui nait en regard du disque lombo sacral, pour descendre verticalement contre la paroi pelvienne elle contracte des rapports osseux intimes, pour se terminer en regard de l’incisure sciatique en deux troncs terminaux, antérieur à visée viscérale et postérieur pariétale
L’artère iliaque externe, qui est une artère de passage destinée au membre inférieur, nait de l’artère iliaque commune en regard du disque lombo sacral, est continu son trajet pour se terminer en artère fémorale sous l’arcade crurale, donne des bronches collatérales le long de son trajet.
L’artère sacrale médiane : grêle, nait au-dessus de la bifurcation aortique, descend le long des bords L4 L5, et celles du sacrum et coccyx au niveau de l’espace présacré.
Les veines pelviennes sont constituées par des plexus veineux pariétaux et viscéraux qui drainent la paroi et les organes pelviens et se drainent principalement au niveau de la veine iliaque interne et secondairement au niveau de la veine iliaque externe, le tout se draine au niveau de la veine iliaque commune qui nait au niveau de l’articulation sacroiliaque avant de rejoindre la veine cave inférieure.
Le pelvis est siège également d’un riche réseau lymphatique, qui longe les vaisseaux iliaques
.
2.3
Assurent l’innervation des organes pelvien et des structures périnéales ainsi que celle du membre inférieur. Ils sont répartis en nerfs assurant l’innervation somatique, et ceux assurant l’innervation autonome.
Les nerfs pelviens :
L’innervation somatique est assurée par 4 plexus :
1) Le plexus lombaire : donne les nerfs : ilio hypogastrique, ilio inguinal et génito fémoral, et des branches du nerf cutané latéral de la cuisse.
2) Le plexus sacré : nait des rameaux ventraux de L4 L5 S1 S2 S3 qui fusionnes pour donner le nerf sciatique ou ischiatique
3) Le plexus pudendal (honteux) : étroitement lié au plexus sacral, destiné aux muscles, téguments et organes périnéaux mais aussi les muscles et organes pelviens (exceptés les ovaires et testicules)
4) Le plexus coccygien : constitué par le nerf sacral S5 et nerf coccygien, nerf ilio unguinal et nerf génito fémoral.
L’innervation autonome du pelvis est assurée par le plexus hypogastrique inférieur, le plexus hypogastrique supérieur, les plexus testiculaire ou ovarique et le plexus rectal supérieur
3.
Figure 20 : Rapports osseux des nerfs pelviens
Le bassin relie le squelette axial au squelette appendiculaire du membre inférieur. Il permet ainsi le transfert du poids de la colonne vertébrale au membre inférieur selon le concept du port de charge ou « weight bearing ». Le poids est transféré de la cinquième vertèbre lombaire vers les articulations sacro-iliaques puis vers les tubérosités ischiatiques en position assise, ou à travers les cotyles vers les membres inférieurs en position debout [16].
Les trois os du bassin n'ont aucune stabilité inhérente et ils doivent leur stabilité aux tissus mous environnants. Les deux os iliaques sont unis vers l'avant au niveau de la symphyse pubienne par un fibrocartilage qui est renforcé par des ligaments : antérieur dense, supérieur et inférieur. Postérieurement, chaque os iliaque est uni au sacrum au niveau de l'articulation sacro-iliaque qui, avec l'appareil ligamentaire qui s'y rattache, forme le "complexe sacro-sacro-iliaque ". Les parties inférieures des surfaces articulaires sacro-iliaques sont recouvertes de cartilage hyalin ; les parties supérieures sont unies par le ligament sacro-iliaque interosseux qui semble être le ligament le plus solide du corps [5]. Les ligaments sacro-iliaques postérieurs très denses et très étendus et les ligaments sacro-iliaques antérieurs complètent cet édifice qui est classiquement comparé à un pont suspendu [5], les ligaments postérieurs étant les câbles porteurs et le sacrum le tablier. La cinquième vertèbre lombaire est également solidarisée à ce complexe par le ligament iliolombaire qui s'attache au niveau de l'apophyse transverse de L5 pour rejoindre la crête iliaque, et par le ligament lombo-sacré qui rejoint l'aileron sacré.
Les ligaments sacro-épineux et sacro-sciatiques(tubéreux) jouent également un rôle très important dans le stabilisation pelviennes en s’opposant aux forces de rotation dans le plans transverse et sagittale.
Figure 22 : Importance des ligaments sacro-épineux et sacro-tubéreux
Vu sa forme en anneau, toute fracture déplacée du pelvis engendrera obligatoirement une deuxième fracture ou déplacement au niveau d’une autre zone.
Les principales forces qui régissent les mécanismes lésionnels subits par un hémi bassin sont les forces de rotation interne, les forces de rotation externe et les forces de cisaillement. Ils existent d’autres mécanismes lors des traumatismes complexes à haute énergie qui défient la description détaillée.
La rotation externe résulte d’une force d’impact au niveau des épines iliaques postérieures, ou par rotation externe forcée des membres inférieurs, engendrant une disjonction de la symphyse pubienne et une rupture des ligaments sacro iliaques postérieurs et sacro épineux.
La rotation interne peut résulter d’un impact sur la face externe de la crête iliaque, ou indirectement suite à une force appliquée sur la tête fémorale, ce qui comprime le complexe postérieur, et des rameaux ilio pubiens et ilio ischiatiques, les lésions engendrées peuvent exister du même côté ou être controlatérales réalisant la fracture en anse de sceau (bucket handle).
Les force de cisaillement donne des déplacements importants avec rupture des tissus mous, la force peut continuer sur le sens vertical et aller jusqu’à engendrer une hemipelvectomie traumatique. (Tile 1984)
Quant au cotyle, il est est spécialement vulnérable aux forces transmises par la tête fémorale. Les fractures du cotyle sont dues à l’écrasement de la tête fémorale sur la surface articulaire du cotyle ou sur ses bords, notamment le bord postérieur.
II.
Anciennement les fractures du bassin et du cotyle s’inscrivaient sous la même classification (classification initiale de Tile) mais étant donné que le pronostic fonctionnel dépond surtout de la composante cotyloïdienne ; ce qui influence les approches et moyens
thérapeutiques ; des classifications séparées pour une meilleur description de ces deux types de fractures ont vu le jour.
1.
Une des premières classifications des fractures du bassin a été rapportée par Duverney en 1751, les premières classifications ont d’abord été basées sur des descriptions anatomiques des lésions [4] Pennal et Sutherland ont proposé la première classification mécanistique des fractures du bassin. Ils distinguaient différentes catégories de fractures par le mécanisme lésionnel en cause : compression antéropostérieure, compression latérale, cisaillement vertical. Ils ont posé ainsi les bases essentielles des classifications développées jusqu’à nos jours. En 1981, les travaux de Bucholz et coll. ont précisé la notion d’anneau pelvien antérieur et postérieur et insisté sur la fréquence des lésions méconnues de l’anneau postérieur. Ils proposaient une classification anatomique basée sur le degré lésionnel de l’anneau postérieur. Plus tard, Tile a modifié la classification de Pennal et fonda sa classification sur la notion de stabilité de la fracture qui dépond dans ce cas de la stabilité du complexe sacro iliaque porteur de charge, et a définis la notion de « stabilité » comme étant la capacité d’une structure anatomique (l’anneau pelvien dans ce cas) à résister aux contraintes physiologiques sans subir une déformation. Cette classification a été modifiée par la suite puis acceptée par l’AO (Arbeitsgemeinschaft für Osteosynthesefragen) [8]. Parallèlement, Dalal et coll ont modifié également la classification de Pennal en distinguant trois sous-catégories pour les compressions antérieures et trois sous-catégories pour les compressions latérales. Ils ont également introduit la notion de mécanisme qui n’est pas toujours identifiable et proposé une catégorie supplémentaire dite de « mécanisme traumatique combiné ». L’autre point important de cette nouvelle classification est qu’elle démontrait que n’importe lequel de ces trois mécanismes principaux peut aboutir à une instabilité translationnelle. Cependant, l’ensemble des classifications susmentionnées reste parfois difficile à mettre en pratique. En particulier, le lien entre le mécanisme et la lésion anatomique est parfois impossible à préciser. De même,