HAL Id: dumas-01679092
https://dumas.ccsd.cnrs.fr/dumas-01679092
Submitted on 9 Jan 2018HAL is a multi-disciplinary open access archive for the deposit and dissemination of sci-entific research documents, whether they are pub-lished or not. The documents may come from teaching and research institutions in France or abroad, or from public or private research centers.
L’archive ouverte pluridisciplinaire HAL, est destinée au dépôt et à la diffusion de documents scientifiques de niveau recherche, publiés ou non, émanant des établissements d’enseignement et de recherche français ou étrangers, des laboratoires publics ou privés.
Évaluation de l’intérêt de la pose des cathéters veineux
périphériques chez les patients de moins de 75 ans admis
aux urgences Pellegrin du CHU de Bordeaux
Ève Kammer
To cite this version:
Ève Kammer. Évaluation de l’intérêt de la pose des cathéters veineux périphériques chez les patients de moins de 75 ans admis aux urgences Pellegrin du CHU de Bordeaux. Médecine humaine et pathologie. 2017. �dumas-01679092�
UNIVERSTE DE BORDEAUX UFR SCIENCES MEDICALES
ANNEE 2017 THESE N°233
THESE POUR L'OBTENTION DU DIPLOME DE DOCTEUR EN MEDECINE
Présentée et soutenue publiquement le : 19 décembre 2017 Par Eve KAMMER
Née le 26 janvier 1989 à Bergerac (24)
Evaluation de l'intérêt de la pose des cathéters veineux périphériques chez les patients de moins de 75 ans admis aux urgences Pellegrin du CHU de BORDEAUX
Directeur de Thèse : Docteur GIL-JARDINE Cédric
JURY : - Président : Monsieur le Professeur Mathieu MOLIMARD
- Juge : Dr Philippe CASTERA
- Juge : Dr DUCASSOU Stéphane
- invité : docteur François THOUY -invité : docteur Michel GAUTRON
UNIVERSTE DE BORDEAUX UFR SCIENCES MEDICALES
ANNEE 2017 THESE N°233
THESE POUR L'OBTENTION DU DIPLOME DE DOCTEUR EN MEDECINE
Présentée et soutenue publiquement le : 19 décembre 2017 Par Eve KAMMER
Née le 26 janvier 1989 à Bergerac (24)
Evaluation de l'intérêt de la pose des cathéters veineux périphériques chez les patients de moins de 75 ans admis aux urgences Pellegrin du CHU de BORDEAUX
Directeur de Thèse : Docteur GIL-JARDINE Cédric
JURY : - Président : Monsieur le Professeur Mathieu MOLIMARD
- Juge : Dr Philippe CASTERA
- Juge : Dr Stéphane DUCASSOU
- invité : Dr Michel GAUTRON - invité : Dr François THOUY
6
Table des matières
Table des matières ... 6
Liste des Tableaux et des Figures ... 9
Annexes ………… ... 9
Résumé ... 10
Liste des abréviations ... 11
Remerciements ... 12
I) INTRODUCTION ... 14
II) GENERALITES ... 16
1) Démographie des patients admis au sein des structures d'urgences ... 16
2) Motifs de recours aux urgences ... 17
3) Cathéters veineux périphériques ... 19
a.Définition ... 19
b.Cout d’un cathéter et de sa mise en place ... 20
c.Protocole et mise en place ... 20
i.Choix du matériel... 20
ii.Choix du site d’insertion ... 21
d.Antisepsie ... 21
e.Indications formalisées ... 22
f.Contre-indications ... 23
g.Effets secondaires et complications ... 23
i.Complications septiques ... 23
ii.Complications locales ... 26
iii.Complications thromboemboliques ... 26
iv.Douleurs induites par la pose d’un cathéter ... 26 v.Complications pour les soignants : l'accident d'exposition au sang . 27
7
III) MATERIELS ET METHODES ... 28
1)Schéma d’étude ... 28
2)Objectif principal ... 28
3)Objectifs secondaires ... 28
4)Critères de jugement principal ... 28
5)Population étudiée : ... 29
6)Lieu de l’étude ... 29
7)Source et recueil des données ... 30
8)Aspect éthique ... 31
9)Analyses statistiques ... 31
IV) RESULTATS... 32
1.Description de la population et caractéristiques de l’échantillon ... 32
a)Données sociodémographiques ... 33
b)Données anamnestiques ... 33
2.Motif d’admission/ de recours aux urgences ... 33
3.Catégorie diagnostique ... 33
4.Comparaison des caractéristiques de la population étudiée en fonction de l’utilité de la voie veineuse périphérique : ... 34
5.Analyse des pratiques concernant la pose de la voie veineuse périphérique ... 38
6.Analyse multivariée ... 40
IV) DISCUSSION ... 41
1.Présentation des résultats principaux ... 41
2.Forces et Faiblesses de l’étude ... 41
a)Points forts de l’étude ... 41
b)Faiblesses de l’étude ... 42
3.Interprétation des résultats ... 43
8 V) CONCLUSION ... 47 Bibliographie ... 48 Annexes ... 53 Serment d’Hippocrate ... 56 Résumé ... 58
9
Liste des Figures
Figure 1 : illustration du taux de recours aux urgences selon le motif de recours et l’âge du patient. Résultats de l’enquête menée par la DREES, juin 2013……….17
Figure 2 : schéma illustrant la composition d’un cathéter veineux périphérique……...19
Figure 3 : schéma illustrant la composition d’une aiguille épicrânienne……….20
Figure 4 : illustration des différents mécanismes de survenue des complications septiques………....24
Figure 5 : Diagramme de flux (Flow chart)………...32
Figure 6 : Répartition des motifs de recours aux urgences en fonction de l’utilité de la VVP…………... ………35
Figure 7 : Répartition des catégories finales retenues en fonction de l’utilité de la VVP.35
Liste des Tableaux
Tableau 1 : Comparaison des caractéristiques de la population incluse selon l’utilité de la voie
veineuse périphérique………36
Tableau 2 : Caractéristiques de la mise en place de la voie veineuse périphérique de
l’échantillon. Analyse des pratiques………...39
Tableau 3 : Analyse multi variée des facteurs prédictifs de l’utilité de la voie veineuse périphérique. Rapports de cote et intervalles de confiance………...40
Annexes
Annexe 1 : Fiche de recueil de données infirmière de l’étude …………...………53
Annexe 2 : caractéristiques de la pose de la voie veineuse périphérique en fonction de l’utilité de la voie veineuse périphérique………...54
10
Résumé
Les cathéters veineux périphériques sont des dispositifs médicaux très utilisés dans les services d'urgence adulte. Si leur pose est aujourd'hui banalisée, elle est soumise à des indications bien précises et expose à des effets secondaires et complications non négligeables. L'objectif principal de l'étude était d'évaluer l’utilité de la pose des cathéters chez les patients de moins de 75 ans pour limiter leur usage abusif. Il s'agit d'une étude observationnelle rétrospective menée à partir des données informatiques des dossiers de 322 patients de moins de 75 ans admis aux urgences du CHU de Bordeaux du 05 au 18 janvier 2015. Le critère de jugement principal retenu était l'utilité de la voie veineuse définie par l'absence d'alternative à l'utilisation de celle-ci. Sur les 318 patients analysés, 179 patients (56.3%) portaient un cathéter jugé utile. L'analyse multivariée met en évidence une association entre la tranche d'âge des patients 45-64 ans et l'utilité de la voie veineuse (RC3.05 IC95% [1.90-4.96]).Le motif de recours neurologique apparaît en lien avec l'utilité de la voie veineuse, contrairement au motif : médical autre que neurologiquequi lui apparaît significativement en lien avec la non utilité du cathéter (RC0.40 IC95% [0.22-0.73]).
Si cette étude comporte bien évidemment des limites, les résultats obtenus montrent une proportion importante de cathéters veineux non utiles. Elle doit donc inciter les praticiens à plus de vigilance concernant la pose du cathéter notamment pour les patients jeunes, se présentant pour un motif de recours médical. Cette étude innovante ouvre la voie à de potentielles études à plus large échelle afin de pouvoir établir des protocoles de mise en place de la voie veineuse en fonction du motif de recours des patients.
Titre en Anglais: Evaluation of the interest of peripheral venous catheters installation among patients of less than 75 years admitted to the Pellegrin emergency department of Bordeaux University Hospital Center.
11
Liste des abréviations
AAP : Anti-agrégant Plaquettaire
AES : Accident d'Exposition au Sang
AIT : Accident Ischémique Transitoire
ARLIN : Agence Régionale de Lutte contre les Infections Nosocomiales
AVC : Accident Vasculaire Cérébral
CCLIN : Centre de Coordination de Lutte contre les Infections Nosocomiales
DREES : Direction de la Recherche des Etudes de l'Evaluation et des Statistiques
GREPHH : Groupe d’Evaluation des Pratiques en Hygiène Hospitalière
HAS : Haute Autorité de Santé
INSEE : Institut National de la Statistique et des Etudes Economiques
ORU : Observatoire Régional des Urgences
RC : Rapport de Cote
SFHH/SF2H : Société Française d'Hygiène Hospitalière
SFMU : Société Française de Médecine d'Urgence
UHCD : Unité d’Hospitalisation de Courte Durée.
12
Remerciements
A mon directeur de thèse, Cédric GIL JARDINE, pour avoir accepté de diriger ce travail avec moi. Merci pour ta disponibilité, ta patience, ton aide et tout le temps consacré malgré un emploi du temps très chargé.
Merci à Michel GALINSKI pour votre aide à la réalisation de ma thèse, pour la compréhension et la tolérance dont vous avez fait preuve.
Au professeur MOLIMARD, merci à vous de me faire l’honneur d’avoir accepté de présider mon jury de thèse. Je tiens sincèrement à souligner votre tolérance, votre compréhension et votre disponibilité. Je vous en suis vraiment très reconnaissante.
A tous les autres membres de mon jury : au Professeur Mathieu Biais, au Docteur DUCASSOU, au Docteur CASTERA, au Dr GAUTRON et Dr THOUY. Merci d’avoir accepté de faire partie de mon jury de thèse.
Au service de SSR de la Réole, plus particulièrement à Sandrine et Philippe. Merci pour les virées à Lacanau, le paddle, les restaurants, les week-ends. Merci d’avoir été là pour moi. Merci à toute l’équipe paramédicale de m’avoir accueillie, accompagnée et soutenue pendant ce premier semestre d’internat (et dans mes débuts en tant que « chat noir »).
Au service des urgences de Pellegrin. A Guillaume VALDENAIRE, Cédric GIL JARDINE, Caroline DE LA RIVIERE, Matthieu YALI, Grégoire EVRARD, toute l’équipe médicale et paramédicale. Merci à vous pour m’avoir donné l’envie et le goût pour la médecine d’urgence.
A mes cointernes Paul, Fanny, Floriane, Isaure, Kwami, Jordane, Camille, Camille, Marie, Julie, Marie, Marion, Cécile, Sandra : pour toutes ces belles rencontres et moments partagés ensemble, pour les fous rires, les anecdotes, les confessions et l’entraide que l’on a pu se transmettre.
Au service de Réanimation de Périgueux, de cardiologie, de Pédiatrie et des Urgences: à toutes les belles rencontres que j’ai pu faire et qui m’ont considérablement enrichi sur le plan personnel et professionnel. Je tiens notamment à remercier François Thouy, Jean Paul Lorendeau, Vincent Lacoste, Michel Gautron, Dominique Plassard, Marie Cerbino, Loïc FRITSCH: merci à vous pour votre accueil, votre soutien, votre sympathie, dont je ne pourrais me passer.
Je voudrais également adresser mes remerciements à toute l’équipe paramédicale des différents services de périgueux qui m’ont soutenu, avec qui j’ai pu tisser des liens, grandir sur le plan personnel et professionnel.
13 A ma meilleure amie Aurélie pour ces quinze ans d’amitié, de confidences, de partage, de soutien, de fous rires, de moment tristes et d’autres plus joyeux. Aux coups de fils qui durent des heures. Merci à toi d’avoir été toujours là pour moi quand j’en avais besoin. Merci d’être ce que tu es et de continuer à faire partie de ma vie tous les jours. Je n’envisage pas ma vie sans toi.
A mes amis Victor, Isaure, Arnaud, Romain, Coralie, Anne, Florian, JPou, Cécile: merci à vous d’avoir été la pour moi, de tous les bons moments que l’on a pu partager ensemble.
A Jean BERLING PESANT, merci de m’avoir soutenue et encouragée pendant toutes mes études. Merci pour tous les bons restaurants que l’on a pu partager avec mon frère, tes anecdotes rigolotes et culturelles. Merci de faire partie de ma vie.
A mon frère Julien, merci de m’avoir supporté pendant ces quatre années de colocation, notamment pour ma première année de médecine. Merci pour la corne d’abondance de délires et de fous rires (le nerf sciatique du poulet..), ton soutien et ton aide que je n’ai pas cessé de solliciter, et de la disponibilité dont tu as su faire preuve.
A ma sœur Anaïs : tu sais combien je t’aime et tu comptes pour moi.
A mes cousins, et au reste de ma famille sans lesquels ma vie ne serait pas la même. A ma cousine Guillemette : tu sais combien tout ce que tu représentes pour moi. Je suis fière d’avoir une cousine comme toi.
A mes parents, vous qui m'avez donné vie et aidé à grandir, pour votre soutien et votre amour tout au long de mon parcours de vie et de mes études médicales. Merci pour votre amour et l’éducation que vous avez pu me donner. C’est en partie grâce à vous que j’en suis arrivée là. Merci à ma mère, toi qui a su toujours m’accompagner dans les moments faciles comme dans les moments moins évidents, aux moments de complicité que l’on peut avoir aujourd’hui, à tout ce que tu as pu faire pour me rendre service de nombreuses fois. Je suis fière d’avoir une mère comme toi. Merci à mon père, tu m’as toujours soutenu. Merci pour tes conseils pharmaceutiques et autres. Merci de m’avoir rassurée quand j’en avais besoin. Je serais toujours là pour toi.
A mes grands parents, qui ont toujours cru en moi et qui m’accompagnent par la pensée au quotidien. J’aurais aimé que vous puissiez assister à ce moment.
A Julien, pour ta présence, ton amour, ton soutien, tes conseils, ta bienveillance qui me rendent la vie plus belle au quotidien et qui font de moi une personne meilleure. Merci de m’avoir supportée pendant mes révisions, mes examens, et tout le reste d’ailleurs. Merci aussi pour tes blagues, ta bonne humeur, tes câlins. Merci de tout ce que tu m’apporte, et d’avoir changé ma vie. Je t’aime.
14
I) INTRODUCTION
La pose de cathéter veineux périphérique est un acte infirmier ou médical pratiqué de manière quotidienne que ce soit au sein d'une structure hospitalière (service de médecine, chirurgical, réanimation, service d’urgence) aussi bien qu'en milieu extra-hospitalier (interventions Structure Mobile d’Urgence et de Réanimation (SMUR), libéral).
La Société Française d’Hygiène Hospitalière (SFHH) a estimé à 25 millions le nombre de pose de cathéters veineux périphérique par an en France en 2005[1], et ce chiffre est probablement plus important en 2017.
Même si cet acte reste bien connu du personnel soignant et médical, il demeure invasif, potentiellement douloureux, exposant à des risques et effets secondaires multiples.
Comme l'indique les recommandations de bonne pratique éditées par la HAS et la SFHH [1], la voie veineuse périphérique doit être utilisée pour des indications thérapeutiques et diagnostiques bien définies, telles que la réhydratation, la nécessité d’un traitement intraveineux ou la transfusion.
Les indications de la mise en place de dispositifs intra-veineux invasifs doivent être en théorie limitées au maximum, en pesant dans chaque cas les risques et les bénéfices attendus. [2]
De nos jours, cette pratique est banalisée et nombre de ces cathéters posés ne seront pas utilisés. Ainsi, il paraît nécessaire de juger de l’intérêt de cet acte avant sa mise en place.
Ce phénomène s'observe également au sein de structures d'urgences, comme en témoigne une enquête de prévalence menée au centre hospitalier de Béziers en 2006. Sur 93 poses de cathéters courts veineux périphériques, 24 % trouvaient leur justification dans la section «si besoin» de l’étude (ne relevant donc pas d'une indication formalisée), dont 64% avaient été posés aux urgences. [3]
De plus, un travail d'une commission de soins exposé au XXIIème congrès de la SFHH en 2011, évaluant les pratiques selon les recommandations de 2005 chez 61 équipes médicales dans 61 établissements différents ; a permis de démontrer que sur l’ensemble des équipes évaluées qui avaient connaissance des recommandations de bonne pratique, moins de la moitié ne les appliquaient que partiellement [4].
Ces différentes enquêtes révèlent ainsi une discordance nette entre les recommandations actuelles et l’augmentation croissante de pose de VVP injustifiée.
15 Par ailleurs, la mise en place de ce type de dispositif n’est pas sans risque. La complication la plus fréquente est l’infection, qu’elle soit locale (veinite) ou généralisée (bactériémie).
Les études disponibles sur les complications infectieuses portent essentiellement sur les cathéters veineux centraux. Cependant une enquête de prévalence des infections nosocomiales en 2006 a permis de montrer que sur 358 000 patients recensés 16,4% étaient porteurs d’un cathéter veineux périphérique, dont 1,1 pour 1000 étaient infectés. [4]
La littérature internationale [5] évalue à 3-4% le taux d’incidence des infections liées aux cathéters veineux périphériques dans les pays développés.
Ce risque infectieux augmente avec la durée d’implantation du cathéter et il est ainsi recommandé de changer le dispositif toutes les 72 à 96 heures pour limiter ce risque. [2]
La tendance actuelle du système de santé français est à l’économie ainsi qu’à la limitation des examens et thérapeutiques invasives. Ce contexte pose la problématique de pouvoir évaluer le surcoût, la pertinence d’utilisation, et la perte de temps de travail que ce geste pourrait engendrer.
D’autre part aucune étude n’évalue l'impact de la pose de cathéters sur la douleur chez l’adulte déjà algique. Or, d’après une méta-analyse de la SFMU, 60 % des patients admis au sein de services d'urgences seraient douloureux [6]. Or si la voie veineuse peut être génératrice de douleur elle pourrait rendre moins efficace l’antalgie administrée aux patients. D'autres alternatives en terme d'antalgie sont possibles et parfois aussi efficaces que la voie veineuse périphérique.
Un travail de thèse s’était déjà intéressé aux patients de plus de 75 ans [7] se présentant aux urgences. Cependant cette tranche d'âge ne représente qu'un pourcentage limité d'entrées, soit 14 % du flux des urgences selon une étude nationale de la direction de la recherche et des études statistiques parue en 2003. [7]
Il paraît donc nécessaire d’étendre l’étude aux patients de moins de 75 ans se présentant au sein des urgences adultes et d’évaluer l’intérêt des VVP en fonction de l'âge du patient.
L’objectif principal de cette étude est ainsi d’évaluer l’intérêt des VVP mise en place aux urgences chez les patients de moins de 75 ans et en secondaire de définir les facteurs associés à leur utilité.
16
II) GENERALITES
1) Démographie des patients admis au sein des services et structures d'urgences Les structures d'urgence en France accueillent actuellement de plus en plus de patients. Ceci pose un problème d'engorgement de ces structures, qui certaines fois peuvent peser sur la qualité de la prise en charge des patients ou de leur famille. Un rapport de la cour des comptes de la Sécurité sociale effectué en 2014[9] a estimé à 10,6 millions (soit près d'un sixième de la population générale) le nombre de patients venu se faire soigner, parfois plusieurs fois, dans les services d'urgence en 2012. Ceci représente 18,4 millions de passages aux urgences, soit une augmentation de 30% de l'afflux des patients en 10 ans, ce qui a engendré un coût estimé à 2,5 millions d'euros en terme de Sécurité sociale.
Cette seule augmentation de patients ne peut être attribuée seulement à la croissance démographique (+7% entre 2001 et 2012) ni au vieillissement de la population. Interviennent comme facteurs la disponibilité des structures d’accueil d’urgence de jour comme de nuit (parfois constituant le premier moyen de recours médical et le seul), la raréfaction de l’offre et de la disponibilité des médecins généralistes plus particulièrement dans les milieux ruraux.
Ce nombre croissant de patients affluant au sein des services d'urgence va de pair avec une inflation potentielle des actes de mise en place de cathéters veineux périphériques.
Parmi les études réalisées concernant la démographie des patients admis au sein de structures d'urgence , le réseau OSCOUR[10] dont les données ont été exploités par l'INVS montre que le recours aux urgences des personnes âgées de plus de 75 ans ne représente qu'un peu plus de 13% du passage total aux urgences alors que ceux ci représentent 10 pourcents de la population générale,
Le rapport établi par l'Observatoire régional des urgences de la région PACA [12] en 2012 converge en ce sens : pour l'année 2012 l'âge moyen des patients admis dans un service d'urgence est évalué à 37,2 ans et la proportion de patients de plus de 75 ans (pour un nombre de passages total estimé à 1 548 348 sur l'année 2012) n’en représente que 13%. Cette moyenne d’âge comprend la population pédiatrique (patients de moins de 15 ans) qui constitue 24.9 % des patients enregistrés [12].
Les patients de moins de 75 ans représentent donc encore aujourd'hui la majeure partie du nombre de passages aux urgences, même en excluant la population pédiatrique.
La question de la pertinence de la pose de cathéters veineux périphériques se pose donc d'autant plus chez ce type de patient.
17 2) Motifs de recours aux urgences
En 2014, la DREES [11] a étudié l'ensemble des passages aux urgences en France. L’observation portait notamment sur le motif de recours et la durée de présence au sein des différentes structures hospitalières françaises.
Figure 1 : illustration du taux de recours aux urgences selon le motif de recours et l’âge du patient. Résultats de l’enquête menée par la DREES, juin 2013[11].
Celle-ci a pu mettre en évidence la majorité du motif traumatologique pour expliquer le recours aux urgences dans la tranche d’âge de 15 à 24 ans. Cette part reste prédominante jusqu’à la tranche de patients de 55 à 64 ans. Interviennent en deuxième position les motifs de type neurologique, gynécologique, psychiatrique, dermatologiques, et gastro-entérologiques. A partir de 65 ans les pathologiques cardio-vasculaires prennent plus d'importance.
18 Une étude sur la fréquentation des services d'urgences [12] a été menée dans la région PACA en 2012. Les résultats obtenus rejoignent les données nationales présentées par la DREES : une augmentation de 15% de la fréquentation par rapport à l'année 2006, avec un pourcentage de patients de plus de 75 ans représentant 13,1% des passages.
Tout patient confondu, les motifs de recours les plus fréquemment retrouvés [12] concernent les pathologies médico-chirurgicales pour 64,9%, la traumatologie ne représente que 32% de l’ensemble des motifs de recours et la psychiatrie seulement 3%.
La proportion de patient de sexe masculin représente 48% des passages aux urgences dans la région PACA en 2012, alors que la prédominance masculine nationale est de 52%.
Les diagnostics les plus retenus au décours des passages aux urgences pour la tranche d'âge 15-75 ans concernent surtout la traumatologie, la gastroentérologie (douleurs abdominales), l'urologie avec les coliques néphrétiques et la rhumatologie avec les lombalgies.
Parmi ces diagnostics retenus, on peut se demander si la réalisation d'un traitement par voie intra-veineuse était indispensable, ce qui n'a pas été étudié dans les deux études citées plus haut.
Les résultats présentés ci-dessus amènent à penser qu’il pourrait être intéressant de cibler les types de recours aux urgences selon la tranche d'âge du patient pour évaluer l’intérêt de la pose de cathéters veineux périphériques
19 3) Cathéters veineux périphériques
a. Définition
Les cathéters veineux périphériques courts représentent des dispositifs médicaux stériles (plastiques ou élastomères) inférieurs à 80 mm, introduits dans une veine superficielle par voie percutanée, utilisés dans un but diagnostique ou thérapeutique. Ils permettent l'administration par voie parentérale de solutés, de produits sanguins, de solutions nutritives et de médicaments. [1]
Le cathéter est constitué d'une partie souple ou rigide que l'on introduit dans la veine et d'une embase où se connecte le dispositif de perfusion, ou ligne veineuse. L'embase du cathéter peut comporter une ailette ou un site d'injection.
Figure 2 : schéma illustrant la composition d’un cathéter veineux périphérique [1]
Des dispositifs métalliques, appelés aiguilles épicrâniennes (cf. schéma ci-dessous), peuvent également être utilisés pour permettre des prélèvements sanguins intermittents ou des injections médicamenteuses de manière répétée et intermittente. Ces dispositifs ne sont pas réutilisables.
20
Figure 3 : schéma illustrant la composition d’une aiguille épicrânienne [1]
Le dispositif de perfusion quant à lui est constitué de la tubulure de perfusion, prolongateur, robinet et rampe.
b. Cout d’un cathéter et de sa mise en place
Un cathéter veineux périphérique avec mise en place d'un obturateur a un coût estimé en moyenne à 35 centimes d'euros. Lorsque l'on y ajoute le prix de la perfusion avec soluté afin de garder la voie d'abord le prix s'élève alors à 2,15 euros (Tarifs 2015 CHU Bordeaux).
Cependant le coût total d’une voie veineuse périphérique doit également prendre en compte le temps infirmier lié à la pose, l'entretien et l'ablation. Aux Etats Unis, une étude réalisée a estimé celle-ci en moyenne à 10 dollars par VVP [24].
Enfin, s'ajoute le coût de la préparation et de la thérapeutique à administrer. Il peut engendrer un surcoût majeur lorsque l'utilisation d'une forme orale ou une alternative est possible (exemple pour les antalgiques ou certains antibiotiques).
c. Protocole et mise en place
i. Choix du matériel
Actuellement, il est recommandé d’utiliser des cathéters en polyuréthane, en polymères fluorés ou des dispositifs épicrâniens en acier inoxydable pour limiter le risque d'infection. En France, les différents Comités de Lutte Contre les Infections Nosocomiales (=CCLIN) des CHU proposent ainsi ce type de matériels. [14][15][16]
Les dispositifs épicrâniens ne sont pas recommandés en cas d'administration de produits pouvant engendrer une nécrose cutanée, notamment à cause du risque d'extravasation.
21 Certaines thérapeutiques limitent l’utilisation des cathéters. Leur dose ou leur concentration nécessite des abords différents car ils deviennent veinotoxiques sur abord périphérique (exemple : chlorure de potassium les amines vasopressives).
L'utilisation de cathéters sécurisés est également fortement recommandée, en raison du risque d'accident d'exposition au sang pour le personnel hospitalier.
ii. Choix du site d’insertion
Les recommandations actuelles [1] privilégient l'insertion du cathéter plutôt au niveau du membre supérieur qu'au niveau du membre inférieur et déconseillent la pose au niveau d'une articulation.
d. Antisepsie
Un lavage hygiénique des mains doit être réalisé par l'opérateur avant l'insertion du cathéter, soit par savon antiseptique soit par friction avec une solution hydro-alcoolique [1].Le port de gants limite le risque d'accident d'exposition au sang.
Une phase de détersion de la zone cutanée (comprenant lavage avec savon antiseptique de la même famille que le produit antiseptique à utiliser, rinçage et séchage) était recommandée selon la SFHH en 2005 ; tout comme l’utilisation de la polyvidone iodée alcoolique ou la Chlorhexidine alcoolique comme antiseptique local. Des recommandations récentes (mai 2016) [17] émises par la SFHH sur l’antisepsie de la peau saine ont modifié ces pratiques anciennes : seul un lavage au savon doux est préconisé (contre l’ancienne détersion) uniquement si la peau apparait visiblement souillée avant application de l’antiseptique local. L’insertion du cathéter se fera après séchage spontané de l’antiseptique utilisé.
L’utilisation de la Chlorhexidine représente la référence en matière d’antisepsie en France depuis 2016[17], mais aussi à l’étranger (recommandations anglaises de 2014 et australiennes). En effet celle-ci a démontré sa supériorité par rapport à la polyvidone iodée alcoolique. [17] [18]
Au niveau local, plusieurs protocoles d'antisepsie sont recommandés selon les CHU et les CCLIN [14]: désinfection du site en 5 temps, ou protocole plus court avec une première antisepsie alcoolique, rinçage avec une compresse stérile puis deuxième application d'un antiseptique alcoolique et enfin séchage spontané.
La traçabilité de la pose, de la date d'ablation, de la taille du cathéter, du site de pose, de l'opérateur doivent être notifiés dans le dossier patient.
L'utilisation d'un produit topique anesthésique n'est pas spécifié dans les recommandations, toutefois celui-ci peut être utilisé sous forme monodose ou à présentation à usage unique.
22 Une fois le cathéter inséré, il convient de le recouvrir en utilisant un pansement stérile semi-perméable transparent en polyuréthane pour permettre la surveillance du site d’insertion. Si on constate un saignement ou exsudation au point de ponction il est conseillé d'utiliser un pansement adhésif stérile avec compresses.
Suivant la pose, une surveillance clinique journalière est préconisée afin de vérifier la fonctionnalité, prévenir la survenue de complications et pouvoir les dépister le plus
précocement possible.
Certains CHU utilisent une check-list préétablie et des formulaires standardisés de suivi quotidien dès la pose de la voie veineuse [15]. Ceux-ci peuvent guider l'infirmière au dépistage des effets secondaires et complications potentielles.
La manipulation du cathéter après sa pose nécessite une hygiène des mains adéquate avant et après chaque acte, une antisepsie adaptée et l'usage de matériel stérile. Elles s’appliquent également lors de la manipulation de la ligne de branchement de la perfusion (robinet, embouts) afin de limiter le risque de complications infectieuses [23].
La durée de vie d'un cathéter veineux périphérique est estimée au maximum à 96 heures (de part le risque de colonisation bactérienne croissant à partir de ce délai) [16]. Les recommandations américaines préconisent aussi l’ablation à partir de 72 à 96 heures [21] quelle que soit la condition de pose. La voie doit donc être enlevée et une autre reposée à un site différent si nécessaire. Certains CHU préconisent l'ablation du cathéter 24 heures après sa pose lorsque celui-ci a été posé en urgence.
e. Indications formalisées
La mise en place d'un cathéter veineux périphérique est un acte soumis à une prescription médicale.
Les indications reposent essentiellement sur la nécessité d'administrer soit à but diagnostique (injection de produit de contraste) soit à visée thérapeutique un traitement par voie intra-veineuse : hydratation, remplissage vasculaire, nutrition parentérale, administration de traitement pharmacologique, administration de produits sanguins transfusionnels. [1] [27].
En théorie chaque mise en place devrait être justifiée par l'une des indications citées ci-dessus, en adaptant au cas par cas et en évaluant la balance bénéfice-risque de ce geste.
23
f. Contre-indications
Les contre-indications à la pose sont essentiellement locales : certains sites potentiels d'insertion contre-indiquent la ponction : membre supérieur du côté d'un curage axillaire, membre présentant une fistule artério-veineuse, membre hémiplégique, présence d’une thrombose ou d’une tumeur maligne diagnostiquée sur ce dernier.
Il conviendra également d'éviter de ponctionner en regard d'une articulation en raison des potentielles conséquences infectieuses ; ainsi qu'à proximité de lésions cutanées ou infectieuses, ou de zones cutanées irradiées.
g. Effets secondaires et complications i. Complications septiques
Les cathéters peuvent être à l’origine d’infections locales ou systémiques potentiellement sévères. La comparaison des risques infectieux liés aux différents types de cathéters (centraux ou périphériques, veineux ou artériels) montre que celui lié aux dispositifs veineux périphériques est le plus faible.
Cependant, concernant les infections systémiques, les cathéters veineux périphériques courts sont quand même à l’origine de 4 à 8 % des bactériémies nosocomiales selon la SFHH et de 5 % des bactériémies iatrogènes en ambulatoire [1].
Une étude anglaise a également montré que dans les hôpitaux non universitaires, ces cathéters étaient à l’origine de près de 20 % des bactériémies liées à un dispositif médical [21]
.
La SFHH distingue deux types de complications septiques :
L’infection locale associant au moins un signe clinique d'infection au niveau du site d'insertion (érythème, induration, collection, ou présence de pus) et un prélèvement microbiologique positif (prélèvement du cathéter ou du point d'insertion).
L'infection systémique associant des signes généraux d'infection et un prélèvement microbiologique positif (prélèvement du cathéter ou du point d'insertion, ou hémoculture positive en l'absence d'autre étiologie reconnue).
En l'absence de signes cliniques en faveur d'une infection, la croissance d'un micro-organisme est considérée comme une colonisation du cathéter.
24
Figure 4 : illustrant les différents mécanismes de survenue de complications septiques [1].
Les complications septiques peuvent survenir par différents mécanismes comme l'illustre le schéma ci- dessus [24] :
par contamination du cathéter : lors de la pose de celui-ci, à partir de la flore cutanée du patient ou bien celle du professionnel, d'un produit antiseptique contaminé ou d'un cathéter dont le conditionnement n'est pas respecté.
par contamination des produits injectés lors de la préparation, du stockage ou de la production du produit.
par voie hématogène à partir d'un foyer infectieux à distance.
Une analyse portant sur les infections liées aux cathéters a été réalisée par le centre de coordination de la lutte contre les infections nosocomiales de l’inter région Paris Nord (CCLIN Paris Nord) [22].
Celle-ci a pu observer que la prévalence des infections liées aux cathéters était de 0,67 % chez les patients porteurs de cathéters veineux périphériques et 2,18 % pour les patients porteurs de cathéters centraux.
25 Le programme anglais de surveillance des bactériémies nosocomiales, auquel ont participé 17 établissements universitaires et 56 établissements non universitaires de 1997 à 2001, s’était spécifiquement intéressé aux bactériémies liées aux dispositifs médicaux [21].Dans les établissements universitaires, les dispositifs périphériques étaient à l’origine de 7,4 % des bactériémies nosocomiales liées à un dispositif médical, les cathéters centraux de 73,1 %. Dans les établissements non universitaires ces chiffres étaient respectivement de 19,2 % et 51,7 %.
Le programme de surveillance des bactériémies nosocomiales en France en 2002, comportait 268 établissements participants (incluant 120 154 lits et 12 640 959 journées d’hospitalisation) [20]
. Les résultats fournis par les Réseaux d’Alerte, d’Investigation et de Surveillance des Infections Nosocomiales (RAISIN) rapportaient 6 269 bactériémies nosocomiales et 580 bactériémies iatrogènes ambulatoires, dont respectivement 4,8% et 4,3% étaient liées aux cathéters veineux périphériques courts. Près de la moitié de ces infections était documentée microbiologiquement.
Les différentes études réalisées par le programme RAISIN et le CCLIN de Paris Nord ont pu mettre en évidence que les bactériémies liées à un dispositif intravasculaire avaient comme porte d’entrée un cathéter central dans 53% des cas (61% pour le CCLIN), un cathéter périphérique dans 25% des cas (13% pour le CCLIN) et une chambre implantée dans 22% des cas (25% pour le CCLIN).
Les microorganismes les plus fréquemment impliqués représentent ceux de la flore cutanée. Il s’agit essentiellement des staphylocoques à coagulase négative et des staphylocoques dorés, suivis par les entérobactéries.
Dans l’étude anglaise [21]
, les staphylocoques sont identifiés dans 71,4 % des bactériémies liées aux cathéters périphériques. Dans le programme RAISIN [22], les staphylocoques sont impliqués dans 70 % des bactériémies nosocomiales liées à un cathéter central ou périphérique.
Une large étude américaine réalisée dans le district de Columbia, [23], retrouve des résultats similaires aux précédentes études citées ci-dessus : chez les patients présentant des infections nosocomiales liées aux cathéters, les micro-organismes les plus fréquemment retrouvés sont le staphylocoque coagulase négative, le staphylococcus aureus, les entérocoques, et le candida albicans. Les bacilles gram négatif représentent 19 à 21 % de celles-ci
Si le risque septique lors de la pose d'une voie veineuse périphérique concerne un pourcentage plus faible de patients que lors de la pose d'un cathéter central, il n'en reste pas moins une complication potentiellement sévère.
Il convient de les prévenir au mieux par des règles d'asepsie stricte, des durées de mise en place les plus courtes possibles ainsi qu’une vigilance quotidienne aux moindres symptômes évocateurs. La limitation de la pose de ces cathéters lorsque ceux-ci ne sont pas nécessaires, justifiés ou indispensables s’impose également pour prévenir ce risque.
26 ii. Complications locales
De manière rapide peut apparaître un hématome au point de ponction par perforation veineuse.
Peut s'en suivre une extravasation du liquide de perfusion dans les parties molles. Ces deux complications mineures peuvent être source d'inconfort, de désagrément pour le patient et à l'origine du retrait de la voie d'abord plus précocement. L’extravasation de certaines thérapeutiques peut aussi être responsable de lésions plus graves à type de nécrose (exemple pour le soluté Polyionique et le chlorure de potassium).
iii. Complications thromboemboliques
La survenue de complications thromboemboliques suite à la pose de cathéter veineux périphérique est représentée essentiellement par la thrombophlébite. Selon la littérature cette complication survient dans 4 à 42 % des cas [29]. Les écarts retrouvés entre les différentes études portent sur l'hétérogénéité des critères diagnostics cliniques établis : érythème, rougeur, chaleur, œdème, douleur au point d'insertion du cathéter ou sur le trajet veineux, induration de la veine).
Les études multicentriques réalisées [30,31] sur le sujet rapportent une incidence de 5 à 7% de survenue de thrombophlébite après insertion d'un dispositif veineux périphérique.
Il s'agit donc d'une complication non négligeable, à connaître et à prendre en compte lors de la décision de la pose d'une voie veineuse périphérique, notamment dans un service d'urgence.
iv. Douleurs induites par la pose d’un cathéter
Si la pose d'un cathéter veineux est devenue une pratique courante, elle n'en reste pas moins un acte invasif et potentiellement douloureux.
Comme le montre la thèse réalisée par le Dr CROZAT [28] en 2009 évaluant la douleur produite par les soins réalisés par les soignants en intra-hospitalier, la pose du dispositif veineux a été génératrice de douleur pour environ 45% des patients, soit presque pour un patient sur deux.
Sachant que nombre de patients se présentant aux urgences décrivent avoir une douleur, il peut paraître intéressant d'évaluer d'autres alternatives thérapeutiques que la voie intra-veineuse.
27 Le CNRD a publié un article sur la gestion de la douleur en médecine d'urgence [29] : si pour soulager le patient différents types d'antalgiques existent (selon l'intensité de la douleur), différentes modalités d'administration sont possibles.
Par exemple, le paracétamol, recommandé dans la prise en charge de douleurs faibles à modérées, présente un délai d'action d'environ 15 minutes par voie intra-veineuse contre environ 30 minutes par voie orale. Ceci peut amener à reconsidérer la pose d'une voie veineuse périphérique aux urgences à visée antalgique chez un patient douloureux.
v. Complications pour les soignants : l'accident d'exposition au sang
Chaque pose de cathéter expose le soignant qui effectue le geste au risque d'accident d'exposition au sang. Ce risque augmente d'autant plus que le ce geste s'effectue de manière répétée, parfois dans des conditions d'urgence, de stress ou des obligations de rapidité.
Comme le montre le réseau de surveillance des infections nosocomiales RAISIN [27], les accidents d'exposition au sang représentaient en 2009 31 741 cas déclarés dans les services hospitaliers, l'incidence des AES étant donc estimé à 7,3 pour 100 lits d'hospitalisation.
Dans le cadre des AES chez le personnel intra-hospitalier produit par voie percutanés, 48,2% survenaient pendant le maniement d'une aiguille (en décapuchonnant, en désadaptant, en retirant l'aiguille, à travers la peau..), et 28,2 % provenaient de la contamination par objets souillés piquants ou tranchants (trainant sur la paillasse, champ stérile, sac poubelle). Parmi ces AES percutanés 14,6 % sont survenus pendant un prélèvement sanguin et 4,7% pendant la pose du dispositif veineux périphérique.
Ces résultats non négligeables sont à prendre en considération dans la balance bénéfice-risque de la pose d'un cathéter veineux périphérique.
28
III) MATERIELS ET METHODES
1) Schéma d’étude
Il s’agit d’une étude observationnelle rétrospective des données d’une population de patients inférieure à 75 ans admise dans le service des urgences de l'hôpital Pellegrin du CHU de Bordeaux.
2) Objectif principal
L'objectif principal de l'étude est d'identifier les indications de la mise en place d'un cathéter veineux périphérique au sein du service d'urgence du CHU de Pellegrin chez les patients de moins de 75 ans ; et ainsi de pouvoir observer l’utilité de celle-ci ou non a posteriori.
3) Objectifs secondaires
Comparer les résultats avec ceux obtenus sur l'étude évaluant la pose de voie veineuse périphérique chez les patients âgés de plus de 75 ans.
Envisager d'établir un protocole spécifique en fonction de l'âge du patient ou d'une certaine catégorie de patient en fonction des résultats obtenus.
Evaluer les pratiques professionnelles au sein du service des urgences de Pellegrin 4) Critères de jugement principal
Le critère de jugement principal retenu dans l’étude représente l’utilité de la voie veineuse périphérique, définie par l’absence d’alternative à l’utilisation de celle-ci.
L'alternative à la voie intra-veineuse était considérée : soit comme une autre voie d'administration de spécialité intra-veineuse possible (per os, sous-cutanée ou intra- musculaire), soit comme voie intra-veineuse non nécessaire (lorsqu’aucune indication justifiée n'était présente).
Celle-ci était définie de façon rétrospective et laissée à l’appréciation de l’investigateur au moment du recueil, orienté par le contexte clinique, en fonction du degré d’urgence, de l’état de conscience du patient, des spécialités intraveineuses utilisées.
Lorsqu’une alternative était jugée possible la voie veineuse était considérée comme non utile et lorsqu’aucune autre alternative n’était envisageable, la voie veineuse périphérique était donc jugée utile.
29 Le terme de Spécialité intra- veineuse comprend ici les spécialités médicamenteuses administrées par voie intra-veineuse, mais aussi les solutés de remplissage et d'hydratation.
L'administration de produits radiodiagnostiques dans le cadre d'une imagerie injectée a été prise en compte.
Les solutés à visée conservatrice de la voie d'abord (couramment appelés garde-veine) n'ont pas été retenu comme étant une indication médicale clairement établie et n'entrent donc pas dans la définition de spécialité intra- veineuse décrite ci-dessus.
5) Population étudiée :
Les critères d’inclusion regroupaient : les patients âgés de 16 à 74 ans admis aux urgences du CHU de Pellegrin du 05 janvier en 2015 au 18 janvier 2015, qui recevaient la pose d'un cathéter veineux périphérique.
Les Critères de non inclusion comprenaient :
-les patients âgés de 75 ans et plus
-les patients déjà perfusés à l'arrivée au sein de la structure d'urgence (mise en place d'un cathéter veineux dans une autre structure ou en milieu extra-hospitalier).
Etaient exclus les patients pour lesquels la mise en place d’un cathéter veineux périphérique s'avérait impossible.
6) Lieu de l’étude
Il s'agit donc d'une étude monocentrique réalisée au sein du service des urgences Pellegrin du CHU de Bordeaux. Il s'agit du centre de référence des pathologies neurologiques, notamment depuis la création de la filière « thrombolyse » permettant une prise en charge rapide et précoce en service d'unité neuro-vasculaire présente au Tripode.
Le service reçoit des urgences médicales diverses et variées mais également des urgences traumatiques, puisque le Tripode du CHU de Bordeaux représente à ce jour le centre de référence de prise en charge des traumatisés sur la Gironde, autrement appelé trauma center.
Le service comprend actuellement trois secteurs : un secteur de consultations, un secteur d'unité de surveillance de courte durée (UHCD) et un secteur de soins d'urgences (prise en charge en box). Les urgences graves sont reçues dans le service de « déchoquage » situé à proximité des urgences du service de Pellegrin et constitue un service indépendant de ce dernier.
30 7) Source et recueil des données
Une partie des informations nécessaires au recueil a été collectée à l'aide de questionnaires standardisés (annexe 1) remplis par les différentes infirmières après chaque pose de cathéter chez un patient. Ce recueil effectué du 5 au 18 janvier 2015 a permis de pouvoir identifier : les données démographiques (âge et sexe du patient), le lieu où se situait le patient lors de la pose du dispositif et les données en lien direct avec le cathéter veineux périphérique (l'emplacement, le nombre de tentatives de pose ainsi que la taille du cathéter posé).
Etait également renseignée sur ce questionnaire la motivation de la pose de la voie veineuse périphérique : au choix soit hydratation veineuse, soit traitement médicamenteux intra-veineux, autre prélèvement prévu, (injection de produit de contraste), et enfin une dernière catégorie ne répondant pas aux critères précédemment cités : si besoin.
Puis étaient recueillies de manière rétrospective par lecture des comptes rendus médicaux sur le serveur informatique médical Dx Care® le reste de données nécessaires à notre étude, c'est à dire :
- L'existence de trouble de la conscience définie par le score de Glasgow. Un score de Glasgow inférieur à 15 définissait la notion de trouble de la conscience .En l'absence de renseignements de ce score, le patient était considéré comme conscient.
- L'existence d'une douleur à l'entrée du patient lors de son évaluation paramédicale ou médicale et son évaluation numérique de la douleur si celle-ci était renseignée dans le dossier (échelle verbale simple utilisée). L'absence d'évaluation de la douleur et de la notion de douleur dans le dossier médical était considérée comme un critère d'absence de douleur chez le patient concerné.
- Le motif de recours aux urgences que l’on a choisi de classer en 8 catégories, par aspect similaire aux études déjà réalisées : neurologique (incluant les AVC, les AIT, et les malaises type crises convulsives), trauma crânien (y compris ceux sous AAP), douleur thoracique, douleur abdominale, traumatisme périphérique du membre supérieur, traumatisme périphérique du membre inférieur (y compris fracture du bassin). La dernière catégorie nommée « Autre cause médicale » comprend tout motif ne rentrant pas dans les autres catégories (comme par exemple les pathologies cardiovasculaire, pneumologie, maladies infectieuses, ophtalmologie, O.R.L, iatrogénie, anomalie du bilan biologique, urologie, oncologie, rhumatologie).
- L’administration d’une spécialité par voie intra-veineuse, qu’elle soit médicamenteuse ou radiodiagnostique.
- La classe thérapeutique utilisée, le cas échéant. Les diverses spécialités sont regroupées en dix-sept catégories en parallèle avec le travail de thèse réalisé précédemment [8].
31 - La catégorie diagnostique retenue au terme de la prise en charge aux urgences. Les catégories diagnostiques sont définies par spécialités : Neurologie,
Cardio-vasculaire, Pneumologie, Maladies infectieuses, Médecine interne,
Ophtalmologie, O.R.L, Iatrogénie, Traumatisme crânien toute catégorie, Traumatismes
périphériques, Anomalie biologique, Urologie, Oncologie, Rhumatologie,
Dermatologie, Gastro-entérologie, Psychiatrie et Autre.
- L’utilisation de la voie veineuse périphérique : suite à la mise en place effective d'un cathéter veineux périphérique. La voie veineuse était considérée comme utilisée lorsque l’on pouvait notifier l’administration d'une spécialité intra-veineuse, relevée sur les prescriptions effectuées sur le logiciel utilisé au sein du CHU Dx Care®.
L’ensemble des données collectées ont ensuite été retranscrites dans un tableau Excel®.
8) Aspect éthique
Les données recueillies dans le cadre de l'étude observationnelle rétrospective réalisée sont issues des pratiques effectuées quotidiennement au sein du service des urgences de Pellegrin.
L'ensemble des informations recueillies lors de l'étude ont pour but l'optimisation de la prise en charge des patients et des pratiques du personnel au sein d'un service d'urgences.
Aucune information n'a été donnée aux patients avant inclusion, ni de consentement. Les données personnelles ont été anonimisées conformément à la réglementation en vigueur.
9) Analyses statistiques
Pour répondre à l'objectif principal nous avons donc mené des analyses descriptives.
Pour les résultats des variables qualitatives en analyse univariée : le Fisher Exact Test a été utilisé, avec un seuil de significativité établi pour une valeur de p inférieur à 0.05.
La comparaison des variables qualitatives a été réalisée à l’aide du test de Wilcoxon. Les résultats sont exprimés en médiane avec les étendues interquartiles. Le seuil de significativité a été établi pour une valeur de p inférieure à 0.05
L’analyse multivariée a été réalisée au moyen d’une régression logistique. Les résultats sont exprimés en rapport de côte avec estimation de l’intervalle de confiance à 95% (IC 95%). Les analyses statistiques ont été réalisées à l’aide du logiciel R.
32
IV)
RESULTATS
1. Description de la population et caractéristiques de l’échantillon
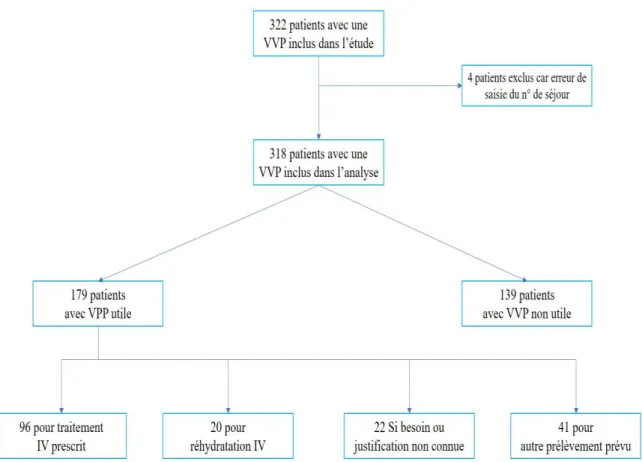
Trois cent vingt-deux patients ont été inclus dans notre étude, admis dans le service des urgences adultes de l’hôpital Pellegrin (CHU de Bordeaux) du 5 au 18 janvier 2015.
Au total, 4 dossiers médicaux (1,25%) ne peuvent pas être exploités pour erreur de saisie de leur numéro de séjour. Les 318 patients restants ont été inclus dans l'analyse.
Sur les 318 patients inclus, 179 (56.3 %) ont bénéficié de la pose de la voie veineuse périphérique jugée comme utile. Ainsi, 139 patients (43.7%) qui ont été perfusés aux urgences se sont retrouvés avec un cathéter jugé inutile.
33 a) Données sociodémographiques
Il s’agit d’une population globalement mixte, avec une légère prédominance d’hommes (56.3 % soit n = 179).
La médiane d’âge de la population incluse est de 45 ans avec une étendue inter quartile s’étendant de 30 à 59 ans. Les deux tranches d’âge les plus représentées constituent la tranche 25-44 ans (34.9 % soit n= 111) et 45-64 ans (34.6 % soit n=110).
b) Données anamnestiques
Seuls 6 (soit 1,89 %) des patients inclus présentent des troubles de la conscience à leur admission. 187 patients (soit 58.8 %) étaient douloureux lors de la prise en charge, avec une EVA médiane estimé à 1/10 (0-6) pour l’ensemble de l’effectif.
2. Motif d’admission/ de recours aux urgences
La majorité des patients inclus dans notre étude sont admis initialement pour un motif médical (excluant les motifs neurologiques) : 217 patients (38.2 %) de l’échantillon (Tableau 1). Parmi ces motifs médicaux prédominent les causes abdominales (60 patients soit 18.9 % comprenant les abdomens chirurgicaux).
Vient ensuite en deuxième position les causes neurologiques pour 71 (22.3%) des patients.
3. Catégorie diagnostique
Les catégories diagnostiques retenues au terme du passage aux urgences sont représentées principalement par la neurologie (91 patients soit 29.9 % des patients) puis l’urologie avec 29 patients soit 9.1% (nombreuses coliques néphrétiques) et la
gastro-entérologie arrive en avec 25 patients soit 7.9%. Les maladies infectieuses représentent 6.6 % (soit n= 21) des diagnostics retenus.
34 17.3% des patients n’ont pas pu être classés dans les 16 catégories diagnostiques définies au préalable.
Les traumatismes crâniens représentent 4.1% des diagnostics retenus, comme les traumatismes périphériques, qui ne représentent que 5.3% des patients.
4. Comparaison des caractéristiques de la population étudiée en fonction de l’utilité de la voie veineuse périphérique :
Cent soixante dix neuf patients sur les 318 de l’étude soit 56.3 % présentaient un cathéter périphérique dont l’utilité était jugée justifiée. (Tableau 1)
Les résultats obtenus ont pu montrer que la motivation initiale de la pose était statistiquement reliée à l’utilité de la voie veineuse périphérique (p inférieur à 10-5
).
En effet dans le groupe cathéters veineux périphériques utiles, on observe une plus grande proportion de motifs de pose bien définis comme l’administration d’une spécialité intra veineuse (53.6 % des patients du groupe soit n=96), la nécessité d’une réhydratation intraveineuse (11.2 % soit n=20). Seul 11.3% (n=22) des voies veineuses périphériques utiles avaient été posées pour le motif de pose « si besoin ou non renseigné ».
Dans le groupe des cathéters veineux périphériques jugés non utiles c’est le motif « si besoin » qui prédomine, représentant 42.4 % (n=59) des motifs de pose.
La médiane d’âge est significativement plus jeune dans le groupe voie veineuse inutile (p inférieur à 10-5) : 41 ans contre 51 ans pour le groupe cathéter veineux utile.
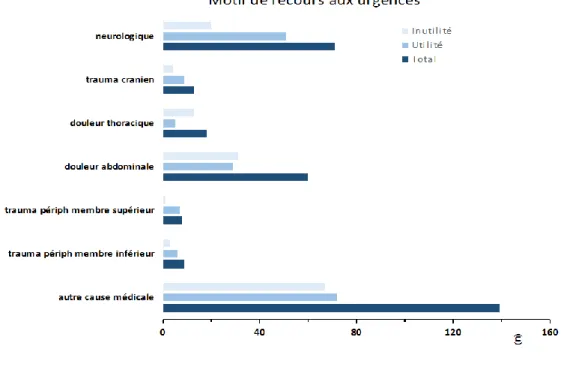
Lorsque l’on s’intéresse aux classes d’âge, on peut remarquer que dans le groupe où la voie veineuse était jugée utile chez les patients entre 45 et 64 ans représentant la majorité de l’effectif soit 42.5 %(n= 76). Les patients âgés de 25 à 44 ans représentent 45.3 % (n= 63) dans le groupe cathéter non utile (p < 10-5).
En parallèle, le motif d’admission aux urgences (figure 7) apparait significativement relié à l’utilité de la voie veineuse périphérique (p < 10-2
) ainsi que la catégorie diagnostique retenue au terme de la prise en charge (p < 10-4).
Ainsi chez les patients admis pour un motif neurologique on observe une majorité de cathéters veineux jugés utiles, alors que les patients se présentant pour douleur thoracique ont globalement reçu la pose de cathéter inutilement. Pour la moitié des patients admis pour un problème médical, la VVP a été jugée non utile.
35 On observe des résultats similaires concernant la catégorie diagnostique retenue avec une différence significative de l’utilité de la voie veineuse périphérique entre les deux groupes (figure 8) : le cathéter a été majoritairement utile pour la catégorie neurologie, les maladies infectieuses, les traumatismes crâniens et chez les patients ayant présenté un traumatisme périphérique. Le cathéter posé a été jugé majoritairement inutile à l’inverse chez les patients ayant présenté une pathologie ORL, urologique, psychiatrique ou autre (tableau 1) (figure 7).
Aucune différence significative n’est observée entre les deux groupes de patients concernant le sexe, la proportion de patients douloureux, et la médiane de l’EVA présentée.
Figure 6 : Répartition des motifs de recours aux urgences en fonction de l’utilité de la VVP.
36
Tableau 1 : Comparaison des caractéristiques de la population incluse selon l’utilité de la voie veineuse
périphérique.
utilité de la VVP
total (%) Oui non P
Population 318 (100) 179 (56,3) 139 (43,7)
Sexe : n (%) NS
Homme 179 (56,3) 106 (59,2) 73 (52,5)
Femme 139 (43,7) 73 (40,8) 66 (47,5)
Age : med (1er eiq- 3eme eiq) < 10-5
45 (30-59) 51 (36-62) 41 (26-50,5) Age : n (%) < 10-5 moins de 25 ans 47 (14,8) 19 (10,6) 28 (20,1) 25 ans -44 ans 111 (34,9) 48 (26,8) 63 (45,3) 45- 64 ans 110 (34,6) 76 (42,5) 34 (24,5) plus de 65 ans 50 (15,7) 36 (20,1) 14 (10,1) Douleur : n (%) NS Oui 187 (58,8) 102 (57) 85 (57,0) Non 131 (41,2) 77 (43,0) 54 (43,0)
EVA med ( 1er ieq- 3eme ieq) NS
1 (0-6) 0,5 (0-6) 1 (0-5)
Motif de la pose : n (%) < 10-5
si besoin ou non connue 81 (25,5) 22 (12,3) 59 (42,4)
Hydratation 24 (7,5) 20 (11,2) 4 (2,9)
traitement intra veineux prescrit
(avec ou sans hydratation) 140 (44,0) 96 (53,6) 44 (31,7)
autre prélèvement prévu 73 (23) 41 (22,9) 32 (23)
Motif de recours aux urgences : n (%) < 10-2
Neurologique 71 (22,3) 51 (28,5) 20 (14,4)
Trauma. Crânien 13 (4,1) 9 (5,0) 4 (2,9)
douleur thoracique 18 (5,7) 5 (2,8) 13 (9,4)
douleur abdominale 60 (18,9) 29 (16,2) 31 (22,3)
trauma périph membre supérieur 8 (2,5) 7 (3,9) 1 (0,7) trauma périph membre inférieur 9 (2,8) 6 (3,4) 3 (2,2)
37 utilité de la VVP
total (%) Oui non P
Motif de recours aux urgences 2 : n (%) < 10-2
Abdominal 60 (18,9) 29 (16,2) 31 (22,3) Autre 139 (43,7) 72 (40,2) 67 (48,2) Neurologique 71 (22,3) 51 (28,5) 20 (14,4) traumatisme crânien 13 (4,1) 9 (5,0) 4 (2,9) douleur thoracique 18 (5,7) 5 (2,8) 13 (9,4) traumatisme périphérique 17 (5,3) 13 (7,3) 4 (2,9)
Motif de recours aux urgences 3 : n (%) < 10-2
Médical 217 (38,2) 106 (59,2) 111 (79,9)
Neurologique 71 (22,3) 51 (28,5) 20 (14,4)
traumatisme crânien 13 (4,1) 13 (7,3) 4 (2,9)
traumatisme périphérique 71 (22,3) 13 (7,3) 4 (2,9)
Catégorie diagnostique finale retenue : n (%) < 10-4
Neurologie 95 (29,9) 62 (34,6) 33 (23,7) cardio-vasculaire 4 (1,3) 3 (1,7) 1 (0,7) Pneumologie 10 (3,1) 4 (2,2) 6 (4,3) maladies infectieuses 21 (6,6) 13 (7,3) 8 (5,8) Ophtalmologie 1 (0,3) 0 (0,0) 1 (0,7) ORL 15 (4,7) 8 (4,5) 7 (5,0) Iatrogénie 6 (1,9) 2 (1,1) 4 (2,9) traumatisme crânien 13 (4,1) 10 (5,6) 3 (2,2) traumatisme périphérique 17 (5,3) 14 (7,8) 3 (2,2) anomalie biologique 4 (1,3) 4 (2,2) 0 (0,0) Urologie 29 (9,1) 9 (5,0) 20 (14,4) Oncologie 3 (0,9) 3 (1,7) 0 (0,0) Rhumatologie 13 (4,1) 10 (5,6) 3 (2,2) Dermatologie 3 (0,9) 1 (0,6) 2 (1,4) gastro entérologie 25 (7,9) 14 (7,8) 11 (7,9) autre 55 (17,3) 21 (11,7) 34 (24,5) Psychiatrie 4 (1,3) 1 (0,6) 3 (2,2)
38 5. Analyse des pratiques concernant la pose de la voie veineuse périphérique
La mise en place de la VVP est motivée par la prescription d’une spécialité intra veineuse chez 140 patients (44%), par une hydratation intra-veineuse chez 24 patients (7.5%), en prévision d’un autre prélèvement chez 73 patients (23%). La VVP était posée si besoin ou sans motivation précise chez 81 patients ce qui représente 25.5 % de l’échantillon.
La majorité des voies périphériques étaient mises en place en salle d’accueil des urgences pour 227 patients soit 71.4 %. 79 patients bénéficiaient de la pose aux soins d’urgence. Seul une voie veineuse (0.3%) fut posée en UHCD.
La grande majorité des cathéters posés (pour 91,2 % des patients) étaient de taille 18 gauge (verts), au niveau de l’avant-bras principalement (50.6 %) et du pli du coude (32,4 %).
L’antisepsie la plus utilisée concerne l’application de Biseptine dans la moitié des cas. 17.3 % des patients recevaient l’application cutanée de Bétadine alcoolique. Seulement 1.3 % des patients recevaient une désinfection cutanée en 4 temps. Dans la majorité des cas une seule tentative a suffi pour poser la VVP.
Enfin le soluté le plus mis en place concerne le chlorure de sodium (NaCl) pour 152 patients soit 63,9 % des cas. Un nombre non négligeable de cathéters obturés (81) étaient posé dans notre étude dans 26.1 % des cas.
39 Tableau 2 : Caractéristiques de la mise en place de la voie veineuse périphérique de
l’échantillon. Analyse des pratiques.
total (%)
Population 318 (100)
Motivation de la pose : n (%)
si besoin ou non connue 81 (25,5)
Hydratation 24 (7,5)
traitement intra veineux (avec ou sans
hydratation) 140 (44,0)
autre prélèvement prévu 73 (23)
Lieu de pose : n (%)
Accueil 227 (71.4)
Consultation 9 (2.8)
Soins d’urgence 79(24.8)
Salle d’observation (UHCD) 1(0.3)
Taille du cathéter: n (%) Bleu 2 (0.6) Rose 13 (4.1) Vert 291 (91.5) Gris 2 (0.6) Emplacement du cathéter n (%) Non renseigné 19 (6.0) Main 35 (11) Pli du coude 63 (32.4) Avant bras 161 (50.6) Soluté utilisé : n (%) Non renseigné 10 (3.1) Cathéter obturé 83 (26.1) Glucosé 5% 2 (0.6) Chlorure de Sodium 219 (68.9) Polyionique G5 % 4 (1.3)
Type d’antiseptique utilisé : n (%)
Alcool 17 (5.3)
Biseptine 152 (50.9)
Bétadine 4 temps 4 (1.3)
Bétadine alcoolique 55 (17.3)
Indéterminé 79 (24.8)
Nombre d’essais de pose de cathéter : med (1e
40 a) Analyse multivariée
En analyse multivariée, le fait d’être admis aux urgences pour un motif médical autre que neurologique (RC 0.40 - IC 95% [0.22-0.93]) est significativement associé à l’inutilité de la VVP. (Tableau 3). Les résultats montrent également qu’il existe une association entre la classe d’âge 45-74 ans et l’utilité de la VVP.
Le motif de recours médical (autre que neurologique) montre un lien significatif avec la non utilité de la voie veineuse. Les traumatismes crâniens et traumatismes périphériques n’étaient pas significativement reliés à l’utilité de la voie veineuse périphérique.
Tableau 3 : Analyse multi variée des facteurs prédictifs de l’utilité de la voie veineuse périphérique. Rapports de cotes (RC) et intervalles de confiance.
Variable RC IC 95 %
Motif de recours : neurologie Réf. Réf.
Motif de recours médical 0.40 [0.22-0.73]
Motif recours Trauma crânien 1.26 [0.35-5.23]
Motif recours Trauma périphérique 1.56 [0.46-6.22]
Tranche d’âge : inférieur à 45 ans Réf Réf
41
IV) DISCUSSION
1. Présentation des résultats principaux
L’objectif principal de l’étude était d’identifier les facteurs liés à l’utilité et donc la nécessité de poser une VVP chez les patients de moins de 75 ans se présentant aux urgences. Sur les 318 patients de l’échantillon étudié, 179 patients (53.7%) ont bénéficié de la pose de voie veineuse dont l’utilité a été démontrée, contre 139 patients (46.3 %) pour lesquels la mise en place de cathéter s’est avérée inutile.
En analyse multivariée, seule la catégorie d’âge 45-64 ans (RC 3.05- [1.90- 4.96]) apparaissait comme significativement reliée à l’utilité de la VVP. Le motif d’admission médical ressortait comme significativement en faveur de la non utilité de la VVP.
2. Présentation des résultats principaux
a) Points forts de l’étude
Le premier point fort de notre étude est qu’il s’agit d’une étude originale portant sur l’intérêt de la mise en place des cathéters veineux périphériques chez les patients adultes de moins de 75 ans. On peut souligner également l’originalité de la méthode utilisée ainsi que du choix du critère de jugement principal.
L’intérêt de la VVP représente une problématique fréquemment rencontrée en médecine d’urgence et peu d’études concernant les voies veineuses sont disponibles dans la littérature actuelle.
Par ailleurs, le nombre de patients inclus dans cette étude était conséquent, ce qui lui accorde plus d’intérêt. Evaluer l’intérêt de la pose des cathéters veineux périphériques et ainsi pouvoir améliorer la prise en charge des patients est un sujet d’actualité concernant la pertinence des soins.
Le choix du critère de jugement rappelle que la pose d’une voie veineuse est soumise à une prescription médicale, et même si des protocoles de mise en place existent déjà pour faciliter cette prescription, il s’agit d’une situation standardisée. Dans la pratique si les protocoles existent, le clinicien reste le décisionnaire de la prescription et seul son jugement (lié à ses compétences et son expérience) est roi.
![Figure 2 : schéma illustrant la composition d’un cathéter veineux périphérique [1]](https://thumb-eu.123doks.com/thumbv2/123doknet/7608615.233763/20.892.164.737.539.794/figure-schéma-illustrant-composition-cathéter-veineux-périphérique.webp)