(
Titre court: Prédiction d'une rechute d'asthme chez l'enfant
Francine M. Ducharme
Département d'Epidémiologie et Biostatistiques Université McGill, Montréal
Mars 1990
liA thesis submitted to the Faculty of Graduate Studies and Research in partial fulfillment of the requirements for the Master of Science (M.Sc)
degree."
r
\i
RESUME
Nous avons suivi prospectivement 314 enfants en crise d'asthme, se présentant et recevant leur congé de l'urgence de l'Hôpital de Montréal pour Enfants, afin d'identifier les facteurs de risque d'une rechute, soit une seconde consultation médicale pour asthme aigu dans les 10 jours suivants. Les parents répondirent à un questionnaire concernant les antécédents médicaux de leur enfant, les facteurs précipitant la crise, la médication prise dans les 48 heures précédant leur première visite, l'environnement à la maison, le suivi médical, l'anxiété parentale et certaines variables socio-démographiques. La sévérité de l'épisode, le traitement reçu à l'urgence, la réponse au traitement et la médication prescrite au départ furent extraits du dossier médical.
Quatre-vingt-six enfants (31%) rechutèrent, en général (68%) en dedans de 24 heures. A l'aide de la régression logistique multivariée, un modèle prédictif d'une rechute fut dérivé des données du "groupe d'étude" comprenant 211 patients. Le meilleur modèle contenait deux variables: (1) un nombre ~ 4 visites pour asthme aigu dans la dernière année (rapport de cote [Re]
=
2.4, intervalle de confiance [le] de 95%=
1.9, 2.9) et (2) l'administration de théophylline cl. courte action pendant le séjour à l'urgence (RC=
0.4, IC de 95% = 0.2, 0.7). Les sensibilité, spécificité et valeur prédictive positive (VPP) de ce modèle, en utilisant comm:- valeur limite une probabilIté de rechute ~ 0.29, était de 73%, 53% et 40% respectivement. Lorsque testé sur le "groupe de validation" de 103 patients, la sensibilité était de 73%, la spécificité de 50% et la VPP de 41 %, soulignant la stabilité de ce modèle dans notre population. Si la probabilité de rechute dans l'échantillon complet était de 31 %, elle était de 45% pour les visiteurs fréquents ( ~4 visites pour asthme aigu dans la dernière année) vs 20% pour les visiteurs occasionnels. L'administration de théophylline à courte action durant le séjour à l'urgence réduisait les probabilités de rechute de 50% à 34% chez les visiteurs fréquents et de 30% à Il % chez les visiteurs occasionnels.Notre modèle améliore la prédiction clinique d'une rechute de 30%. Il identifie le nombre de visites pour asthme aigu dans la dernière année comme un facteur de risque important et propose, comme intervention préventive, l'administration d'une préparation de théophylline à courte
action pendant le traitement d'urgence pour une crise d'asthme. Cette dernière suggestion mérite une évaluation prospective dans le contexte d'un essai randomisé.
.(
ABSTRACT
We prospectively followed 314 children with an acute asthmatic attack who presented and were discharged from the emergency room (ER) of the Montredl Children's Hospital, to identify risk factors for relapse, Le. a second ER visit for asthma within the next 10 days. Parents were surveyed concerning their child's past medlcal history, precipitating factors, drugs taken du ring the 24 hours priar ta the ER visit, home environment, physician availability, parental anxiety, and sociodemographic variables. Data on severity of the attack, emergency treatment, respanse to treatment and prescribed drugs on discharge were extracted from the ER chart.
Ninety-six of the 314 children (31 %) relapsed, most (68%) within 24 haurs. Using multiple logistic regression, a predictive model for relapse was developed on 211 patients ("test sample") The best model contained two variables: (1) the number of ER visits for acute asthma in the previous year (odds ratio [OR]
=
2.4, 95% confidence interval [CI]=
1.9,2.9) and (2) the tntake of a short-acting theophylline preparation during the course of the ER treatment (OR=
0.4, 95% Cl=
0.2, 0.7). The sensitivity, specificity and positIve predictive value (PPV) of this model for predicting relapse were 73%, 53% and 40%, respectively W~en applied ta the subsequent "validation set" of 103 children, sensItivity was 73%, specificity 50% and PPV 41%, thus indicating the robustness of the model in our asthmatic population. Based on the total sample, the probabllity of relapse was 31 %. Patients with ~ 4 ER visits for acute asthma in the past year (frequent visitors) had a probability of relapse of 45% vs 20% for nonfrequent visitors The intake of short-acting theophylline during the ER visit reduced the probability of relapse from 50% ta 34 % among the frequent visitors, and from 30% ta 11% among the nonfrequent visitars.Thus our model improved the clinical prediction of relapse by approximately 30% It identifies the number of ER visits in the previous year as an important risk factor for relapse and suggests a potentially important preventive intervention: the admimstration of short-actmg theophylline as part of the treatment of the asthmatic atack. This suggestion rnerits further evaluation in a randomized controlled trial.
PREFACE
L'idée de ce projet de recherche m'est venue en traitant, à l'urgence, les jeunes asthmatiques en crise aiguë. Un nombre significatif de patients que l'on congédiait après une série de traitements, revenaient dans les quelques heures ou jours suivants, pour des traitements additionnels. La réponse était alors moindre que lors de la première visite et ces enfants étalent souvent hospitalisés. L'identification des facteurs prédictifs d'une rechute permettrait d'envisager sa prévention et ainsi réduire la morbidité secondaire de cette maladie.
Je suis entièrement responsable du plan d'étude, de la collecte des données, de l'analyse et de la rédaction de cette thèse. Cependant, ce travail n'aurait pas été possible sans la collaboration de nombreuses personnes. Je tiens à remercier Mme Gibbons, directrice des admissions à l'Hôpital de Montréal pour Enfants, et son personnel travaillant à l'inscription des patients, pour leur vigIlance à remettre aux patIents asthmatiques le questionnaire de recherche; Dr Anne-Marie McLellan, ex-directrice de la salle d'urgence, pour son enthousiasme et son aide précieuse pour aplanir les difficultés; le personnel infirmier et médical de la salle d'urgence, pour l'encouragement donné aux patients à participer à l'étude; Mme Rita Contardi, mon assistante de recherche, dont la minutie et la persévérance a permis d'obtenir des questionnaIres complets et de connaître l'évolution chez tous les participants; Dr Stephen Hulley, directeur du PreventIve SCiences Center de l'Université de Californie à San Francisco, pour son amitié et son support technique; Dr Tom Newman, pédiatre épldémiologlste à l'Umversité de Califorme à San Francisco, pour ses commentai res constructIfs; M. Dennis Black, biostatisticien du Preventive Sciences Center de l'UnIversité de Californie à San Francisco, pour son aide statistIque. Je remercie tout particulièrement le Dr Michael S. Kramer, mon ami et directeur de thèse, qUI m'a guidé par ses précieux conseils, tout au lor.g de ce projet Et enfin, je SUIS
redevable à mon époux François Bénard, ma fille Stéphanie et mon fils Philip, pour leurs encouragements soutenus.
TABLE DES MATIERES
(
ll\l'TRODUCTION ... 9
REVUE DE LA LITTERATURE ... 12
Prédiction d'une rechute chez les enfants ... 12
Prédiction d'une rechute chez les adultes ... 15
Dérivation d'un index prédictif.. ... 18
Validation d'un index prédictif ... 20
MATERIELS ET METHODES ... 22
A. Méthodologie ... 22
1. Idenufication des vélriables prédictives ... 22
a Analyses bivariées .. , ... 22
b. Analyses stratifiées ... 23
i Analyse stratifiée simple ... 23
iL Analyse de segmentation ... 24
c. Analyses multivariées ... 25
i. Analyse discriminante ... 26
iL Analyse de régression logistique ... 26
(
2. Elaboration d'un index prédictif.. ... 273. Validation d'un index prédictif ... 29
4. Méthodologie choisie ... 31 B. Protocole ... 32 1. Etude rétrospective ... 32 2. Etude prospective ... 35 i. Hypothèse ... 35 iL Population ... 35
iii. Définitions opérationnelles ... 36
iv. Critères d'inclusion ... 36
v. Procédures ... 37
vi. Description du traitement ... 37
vii. Traitement des données ... 38
viii. Analyses des données ... 38
ix. Détermination de la taille de l'échantillon ... 40
x. Intérêts et limitations de l'étude ... 41
xi. Ethique et confidentialité ... 43
TABLE DES MATIERES (SUITE)
RESULTATS ... 44
Sélection de l'échantillon ... 44
Caractéristiques ùes participants et des non-participants ... 44
Description de l'échantillon ... 46
Analyses bivariées ... 60
Analyses factorielles ... 67
Analyses multivariées ... 69
Valida tion des scores prédictifs ... 74
DISCUSSION ... 80
Discussion des résultats ... 80
Signification des résultats ... 87
Généralisation des résultats ... 89
Implications pour la recherche ... 92
CONCLUSION ... 93
LISTE DES ANNEXES
(
Annexe 1. Description des variables étudiées ... 99
Annexe 2. Questionnaire des parents ... 105
Annexe 3. Dossier de l 'urgl~nce ... 111
Annexe 4. Carte-réponse ... -... 113
Annexe 5. Feuillet explicatif ... 114
Annexe 6. Formule de consentement ... 115
Annexe 7. Environnement et facteurs précipitants ... 117
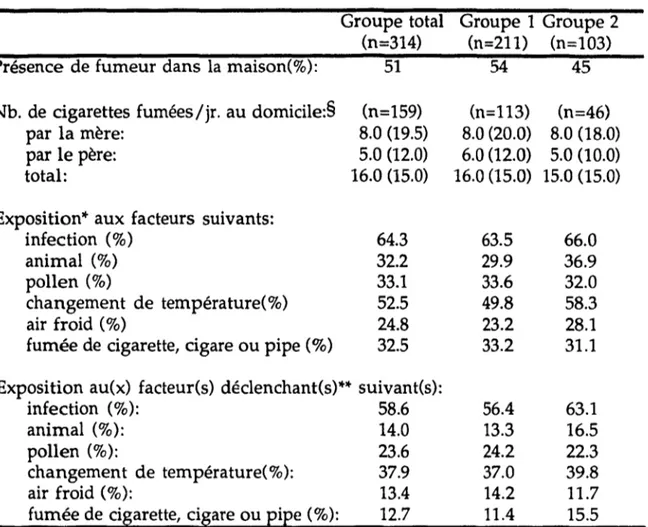
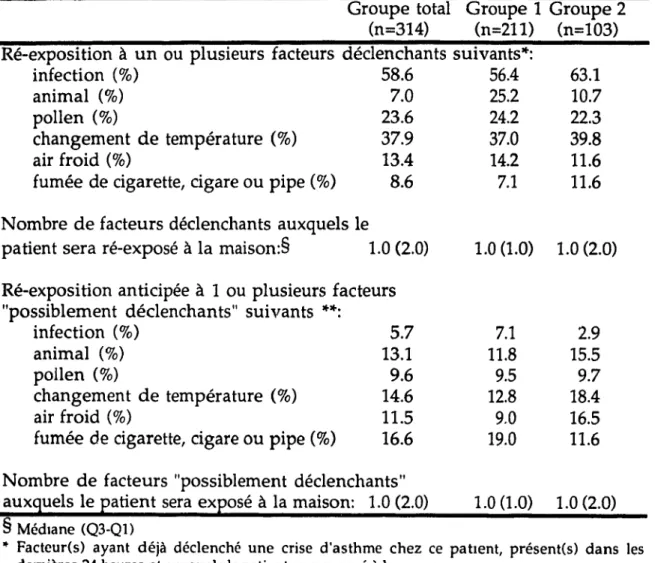
Annexe 8. Ré-exposition aux facteurs déclenchants/irritants lors du retour à la maison ... 118
Annexe 9. Analyses bivariées des variables originales ... 11~
Annexe 10. Analyses bivariées des variables transformées ... 129
(
INTRODUCTION
L'asthme pédiatrique est la maladie chronique la plus fréquente, en terme de prévalence, chez l'enfant. Entre 10 et 12% df's enfants présenteront durant leur enfance des signes et symptômes compatibles avec le diagnostic d'asthme. 1 Depuis le mi heu des années 1960, les taux d'hospllahsatlOn t'l de mortalité reliées à l'asthme ont augmentP de façon sigmf!cative dans plusieurs pays Industrialisés 2-5 Au Canada, les tallX d'hospitalisation/séparatlOn pour asthme ont augmenté de plus de SOC/(· entre les périodes 1970-72 et 1980-82 Les pbs touchés sont ies individus âgés de moins de 25 ans, particulièrement les mom~ de 15 ans. Parallèlement, les taux de mortalité ont augmenté de 9% chez le sexe mascuhn et Je 44% chez les sujets féminins entre les periodes 1970-72 et 1982-84, touchant notamment les individus de 15 à 34 ans.6
Plusieurs hypothèses ont été proposées pour exphquer ce phénomène Une étude transversale récente suggère une forte augmentatIOn de la prévalence de l'asthme chez les enfants montréalals de ') et de 7 ans (passant de 3.8% en 1980 à 6.5% en 1983) et du taux d'hospltahsdnon entre 1980 et 1985, et ce, sans évidence d'aggravatlOn de la sévénté de l'asthme 7 En absence de donnée comparative concernant la durée de cette affection, il n'est pdS clair si l'augmentation de la prévalence de l'asthme reflète ~urtou tune augmentatlOn de la durée ou de l'mCldence de la maladie D'autres auteurs, n'ayant pas documenté de changement dans la prévalence, crownt plutôt en l'aggravation de la sévénté de la maladie pour exphquer l'augmentatIOn du taux d'hospitalisation.8,9 Cette question n'est pas encore tranchée Par ailleurs, l'étiologie de cette augmentation de morbidité et mortalIté de l'asthme n'est pas établie. Il est plus plausible d'attribuer une modificatIOn SI récente dans
l'épidémIOlogie de la maladie à une modifIcatIOn de l'enVironnement qu'à un changement dans la dlstnbutlOn ,les facteurs génétlquF!..- ou allergiques 1 () Dans cette optique, une étude cas-témoin recherche présentement la possibilIté d'une aSSOClatIOn entre la concentration dOinInhaire du blüxlde
d'azote et de particules et les manifestatlOns asthmatiques .::hez les enfants montréalais (Dr. Claire Infante-Rivard, communication personnelle, mars
t
Cette a~.1gmentation de la morbidité de l'asthme pédiat.ique se reflète surtout dans les urgences où la plupart des jeunes asthmatiques en crise se retrouvero~lt. Les ~nfants y seront examines, traités puis réévalués pour déterminer s'Ils pourront retourner à la maison ou s'.ils devront être hospitùlisés et recevoir des traitements plus intensifs et prolongés.
Malgré une chentèle accrue, la ligne de cor.dUlte pour décider de congédier ou d'hospitaliser un patIent ayant reçu un traitement d'urgence n'est pas claIrement défiI1le Il En général, la décisior. d'admettre un patient se base sur l'absence d'amélioratIOn clmique après un essaI de bronchodilatateur, alors qu'un congé sera autorisé s'il y a régreSSIOn de la dyspnée, des si!::>ilances et de l'pffort respuat01re Malheure\l~~!11ent, certainS de ces signes et symptômes peuvent régresser conSIdérablement en l'absence d'amélioration substantielle des tests de fonctIOn pulmonaires 12,13 Les critères décisionnels actuels sont madéquats pUisque, selon les études publIées, Jusqu'à 23% des enfants nécessiteront une séconde visite à l'urgence 2,14-16 A l'Hôpital de Montréal pour Enfants, une étude :étrospective récente a identIflé un taux de rechute de 16% dans les 7 JOurs SUivant la première consultation Or les patients qui récidIvent, répondent moins bien au traitement lors de leur seconde visIte; prèf' de 50% requéront une hospitalisation, suggérant une progression de la sévénté entre la premiÈ're et la seconde visite à l'urgence. Dans ce contexte, une rechute peut être la conséquence d'une mauvaise décision médIcale au départ, ou d'un échec de traitement
Nous avons entrepris la présente étude afin de détermmer s'il est possible de prédirp. à parhr de données disponibles à l'urgence, quels patients rechuteront dans les 10 jours suivant la première consultation pour asthme. L'identificatIOn des déterminants d'une rechute permet sa prévention, soit par l'éhmination des facteu"s de risque modIfiables, soit par l'application de stratégies thérapeutIques plus agressives chez les patients dont les facteurs de risque sont non modifiables
Plusieurs chercheurs se sont déjà penchés sur la Question 11-20 Ils ont
principalement étudié les rôles de la sévérité de l'obstruction bronchique à l'arrIvée à l'urgence et au congé (évaluée de façon clinique et/ou au moyen des tests de fonction pulmonaire~), l'agressivité du traitement donné ainsi que
1
l
la réponse à la médication. Fbchl et al proposèrent un index pouvant prédire, avec une validité ([vraIs positifs + vrais négatlfsJ/total des patients) de 95%, le risque de rechute 17 Mdlheureusement deux tentatIves de validation de cet index par des auteurs ~ndépendants s'avéra mfructueusc, en partie à cause d'un biaIS de sélechon et possiblement parce ce que les aSsoCIatIOns décntes par Fischl et al étaient fictives et dues à la chance. 18,l<J Jusqu'à présent, nul n'a réUSSI à prédire de façon satisfaIsante et reproductIble les patients-réCIdIvIstes, ni à identifier les détermmants d'une rechute
La présente étude cherche à identiflN prospectlvement les prinCIpales variables implIquées dans une rechute, chez les enfants asthmatiques se présentant à l'urgence en crise algue, et à élaborer un modèle pouvant prédire une rechute dans If;?s 10 Jours suivant la première VISÎtP à l'urgence En sc basant sur l'hypothèse que le phénomène de rechute est multifactonel, outre la sévérité de la crise, le type de traItement et la réponse à la médIcatIOn, plusieurs variables additionnelles seront étudIées AIn!:li les antécédcnts personnels médicaux, les facteurs précipItant la crise actuelle, les médicaments reçus avant l'arrivée à l'urgence, la prescriptIOn remise au congé, l'environnement à la maison, l'anXIété des parents devant l'asthme, la po~sibilité d'une ré-expOSItion aux facteurs déclenchants ainsi que ccrtams fat:teurs socio-démographiques seront étudIés Le meilleur modèle prédictif sera ensuite testé pour sa valeur prédictive sur un se..:onè. échantillon dlstmct de patients, afm d'éVIter la surévaluation de la performanœ du :nodèle, S'Il est validé sur la population-même dont il fut Jf:l i vé
liliiii---..
" $
REVUE DE LA LITIERA TURE
Plusieurs auteurs se sont intéressés à améliorer notre pouvoir décisionnel lorsque vient le temps de congédier ou d'hospitaliser un enfant en crise d'asthme. Actuellement la décision d'admettre un enfant se base sur une réponse clinique inadéquate suite à un essai thérapeutique de bronchodilatateur parentéral, alors qu'un congé est autorisé lorsqu'il y a diminution significative des signes de bronchospasme. Cependant, ces critères semblent inadéquats puisque jusqu'à 23% de rechutes surviennent suite à une consultation médicale pour crise d'asthme dans la population pédiatrique. Plusieurs auteurs se sont penchés sur la question. Considérant l'évolution de ces patients comme un échec de décision ou de traitement, ils ont cherché à identifier précocement deux groupes de patients: 1. ceux qui seront hospi talisés à la suite de leur traitement à l'urgence, et 2. ceux qui recevront leur congé mais récidiveront dans les quelques heures ou jours suivants. Même si le premier groupe ne fait pas l'objet de la présente étude, on y fera référence dans la rf'vue de littérature lorsqu'indiqué.
Prédiction d'une rechute chez les enfants
Dans une étude rétrospective portant sur 242 visites consécutives faites par 85 enfants asthmatiques âgés de 3 1/2 à 22 ans, recevant de la théophylline orale en dose thérapeutique, Lulla and Newcomb21 ont étudié l'importance, dans l'évolution du patient, de la médication prise dans les 48 heures précédant la vislte à l'urgence, de la durée des symptômes avant la consultation, des SIgnes cliniques de bronchospasme et du flot expiratoire maximal (FEM) à l'arrivée à l'urgence et après chaqu~ injection d'épinéphrine sous-cutanée. Vingt-trOis pourcent des visites (n=55) se sont soldées par une admission, 61 % (n=148) par un congé réussi, et 16% (n=39) par une rechute dans les 48 heures SUlvant le congé. Des analyses bivariées ont identifié trois facteurs significativement associés avec une admission; (1) une durée des symptômes de plus de 12 heures avant la consultation médicale; (2) la présence de signes sévères d'obstruction à l'examen initial; et (3) une faible réponse à la première injection d'épinéphrine (telle que démontrée par un flot expiratoire maximal de moins de 40% de la valeur prédite). Malheureusement aucun facteur n'a été associé à une rechute .
r
t..Lors d'une étude prospective portant sur 200 visites consécutives faites par 114 patients asthmatiques âgés de 5 à 16 ans, Ownby et al22 ont examiné l'association potentielle des variables suivantes avec l'évolution de l'épisode asthmatique (admission, congé, congé avec rechute): le délai entre le début de la crise actuelle et l'arrivée à l'urgence, le traitement reçu dans les 48 heures précédant la visite, les antécédents médicaux asthmatiques du patient, l'examen physique tel que décrit par un score clinique (non validé) ainsi que le flot expiratoire maximal à l'arrivée, après la première et la dernière injection d'épinéphrine. L'échantillon fut divisé en deux; le premier servant à
l'élaboration d'un modèle prédictif, le second, à sa validation. Sur les 100 premières visites, 82% furent congédiés de l'urgence mais l'information sur le devenir de l'épisode n'e&t disponible que pour 65% d'entre eux (n=53), parmi lesquels seulement deux nécessitèrent une seconde visite dans les 48 heures suivantes.
Parmi les variables disponibles dès l'arrivée à l'urgence, seulement celles qui étaient significativement associées avec l'évolution (p~0.10) furent retenues dans l'analyse multivariée discriminante basée sur ces 100 premières visites. La fonction discriminante prédisant le mieux l'évolution pour le plus grand nombre de patients comprenait quatre variables: (1) le flot expiratoire maximal; (2) un traitement d'urgence pour asthme dans les 48 heures précédant la visite actuelle; (3) l'âge au moment du premier épisode de wheezing; et (4) le nombre d'hospitalisations antérieures pour asthme. Ce modèle, testé sur le second groupe de 100 visites, démontra une sensibllité de 84% et une spécificité de 0% pour prédire l'admission des patients. Vu le petit nombre de cas (n=2), il fut impossible de proposer un modèle prédlctif d'une rechute. Les auteurs concluent que l'usage du flot expiratoire maximal initial, même lorsque combiné avec d'autres variables, ne prédit pas de façon adéquate l'évolution d'une crise d'asthme et qu'un meilleur indice de réponse thérapeutique est requis à cette fin.
De leur côté, Sil ver et Ginsburg23 ont essayé de déterminer si certains tests de spirométrie corrélaient avec l'évolution d'un épisode asthmatique (admission, congé et congé avec rechute dans les 4 jours suivants) Dans une étude prospective portant sur 133 enfants asthmatiques connus, âgés de 4 à 17
ans, trois variables ont été étudiées: (1) le score clinique de Downes et Wood24 (échelle de a à la), (2) la capacité vitale forcée (CVF) et le volume expiratoire forcé à 1 seconde (VEM1) dès l'arrivée à l'urgence; et (3) la durée du traitement à l'urgence avant la décIsion d'admettre ou de congédier le patient. Chaque variable fut dichotomisée, afin de maximiser son association avec l'évolution de la crise, puis combinée de façon additive, en donnant un poids égal à chacune d'elles, pour obtenir un score prédictif. Sur les 133 patients étudiés, Il % (n=14) furent hospitalisés, 12% (n=16) furent congédiés mais rechutèrent et 77% bénéficièrent de leur congé. Les sensibilité et spécificité de ce score (score clinique> 3 et FVC < 30% + FEV1 < 26% de la valeur prédite) dans la prédiction d'une hospitalisation ou d'une rechute étaient de 43% et 97% respectivement mais ne furent pas validés sur un deuxième échantillon de patients. En fait l'ajout des épreuves de spirométrie initiales ou subséquentes, n'améliora pas de façon significative le pouvoir de prédiction du score de Downes et Wood utilisé seul.
Enfin Skoner et al25 ont entrepris une étude prospective portant sur 156 enfants asthmatiques, âgés de 5 à 18 ans, afin de développer un index prédictif de l'évolution (admission, congé, congé avec rechute) d'une crise d'asthme suite à un traitement à l'urgence. Plusieurs variables furent étudiées: la durée de la crise actuelle, les circonstances précipitant la crise, la date de la dernière hospitalisation, la présence de fièvre ou de vomissement, le nombre d'admissions antérieures, la médication prise avant l'arrivée à l'urgence, les signes cliniques et le flot expiratoire maximal à divers moments pendant le séjour à l'urgence ainsi que les médicaments prescrits au départ. Sur 193 consultations à l'urgence, 68% (n=130) se sont terminées par un congé réussi, 20% (n=39), par un congé suivi d'une rechute, et 12% (n=24), par une hospitalisation. En absence de différence significative dans la distribution des variables entre les patients avec congé réussi et les enfants-récidivistes, les données de ces deux groupes furent combinés pour être comparées avec celles des patients hospitalisés. Toutes les variables cliniques et les épreuves de spirométrie disponibles à l'arrivée et après le premier traitement furent ensuite soumises à une analyse de régression logistique multivariée. La meilleure fonction logistique regroupait trois variables: (1) le murmure vésiculaire avant le traitement (O=normal, l=diminué); (2) la présence de wheezing après le premier traitement (2=modéré ou sévère); et (3) la
, '
différence entre la fréquence respiratoire pré et post-traitement (multipliée par 0.2 et ajouté au score précédent). Un index prédictif d'admission développé à partir de cette analyse montra une sensibilité et une spécificité insuffisantes lorsque validées sur cette même population, et ce, quelque soit le choix de la limite du score. Les auteurs conclurent donc à l'incapacité de prédire le risque de rechute et d'hospitalisation à l'aide des variables présentement mesurées ou observées, chez les patients en crise d'asthme aiguë.
Sur le plan méthodologique, ceci est une des meilleures études publiées sur le sujet en pédiatrie, utilisant un protocole de traitement et des critères d'admission standardisés, des mesures de flot expiratoire maximal dont les résultats ne furent pas communiqués au médecin-urgentiste prenant la décision de congédier ou d'admettre le patient, et une analyse multivariée discriminante pour développer un index prédictif. L'évolution fut connue pour tous les patients. Malheureusement, en réduisant à un seul groupe tous les patients recevant un congé, les auteurs annulèrent toute chance de trouver des facteurs prédictifs de rechute. L'absence de différence statistique entre le groupe avec congé réussi et les rechuteurs était probablement attribuable, au moins pour certaines variables, à un manque de pouvoir, bien qu'aucun intervalle de confiance ne soit présenté dans ce rapport pour supporter ceci. Enfin, une validation sur un deuxième échantillon ne fut pas tentée.
Ainsi, parmi toutes ces études, aucune n'a pu isoler de variable permettant de prédire l'évolution d'un enfant suite à une consultation d'urgence pour crise d'asthme aiguë. Non seulement il est difficile de prédire dès l'arrivée ou même après le premier traitement à l'urgence, quel patient nécessitera une hospitalisation, mais il semble encore plus difficile de distinguer parmi les patients congédiés, ceux qui nécessiteront une deuxième consultation médicale.
Prédiction d'une rechute chez les adultes
La littérature adulte est plus abondante que les études pédiatriques sur le sujet. L'étude la plus consultée est celle de Fischl et al26 qui développèrent un index prédictif de l'évolution de la crise. Deux cent cinq patients asthmatiques en crise aiguë, âgés de 15 à 45 ans, furent suivis
(
prospectivement; 22% (n=45) furent hospitalisés alors que 20% (n=40) reçurent leur congé mais recidivèrent dans les quelques jours suivants. La distribution des antécédents personnels d'asthme, des signes physiques, du flot expiratoire maximal et des gaz artériels mesurés à l'arrivée et pendant le séjour à l'urgence, furent comparés, à l'aide une analyse de variance, entre les trois groupes d'évolution (admission, rechute, congé réussi). Les données du groupe des patients-récidivistes et des patients congédiés avec succès furent étudiées à l'aide d'une analyse discriminante multivariée afin d'identifier les variables contribuant le plus à la prédiction d'une rechute. Les facteurs ainsi sélectionnés furent correlés avec l'évolution afin de déterminer individuellement la dichotomisation qui optimiserait la valeur prédictive de chacun. Un index prédictif de rechute fut développé à partir de sept facteurs ainsi dichotomisés; la fréquence cardiaque, la fréquence respiratoire, le pouls paradoxal, le flot expiratoire maximal, la dyspnée, l'usage des muscles accessoires de la respiration et la présence de wheezing.
Aucun facteur isolé ne prédisait de façon adéquate la rechute. Mais l'index prédictif, basé sur ces 7 variables mesurées à l'arrivée à l'urgence, démontra une sensibilité de 95%, une spécificité de 97% et un pouvoir prédictif positif de 90% dans la prédiction d'une rechute chez l'ensemble des patients congédiés de l'urgence suite à un traitement pour asthme. Les propriétés de cet index furent néanmoins calculées à partir de la population-même de patients dont il fut dérivé. Or plusieurs auteurs par la suite tentèrent sans succès de valider cet index dans leur propre population. Citons en particulier, les articles de Centor et al27 et de Rose et a1.28
Dans une étude prospective de 114 asthmatiques en crise aiguë, dont 66% (n=57) bénéficièrent d'un congé réussi et 13% (n=15) reçurent un congé mais rechutèrent dans les 10 Jours suivants, Centor et al, en appliquant l'index de Fischl et al, obtinrent une sensibilité de 18.1 %, une spécificité de 82.4% et un pouvoir prédictif positif d'une rechute de 17%. De plus, ils furent incapables de distinguer les futurs rechuteurs des autres patients congédiés, malgré une analyse logistique des 7 signes et symptômes inclus dans l'index de Fischl et al, soi t l'âge, la race, le sexe, la durée du traitement à l'urgence ainsi que la présence d'une prescription de corticostéroides au congé. Deux hypothèses furent émises pour expliquer cette divergence. La première relève
de la fréquence élevée des prescriptions de corticostéroides au congé chez les patients de Centor et al, alors que cette variable n'est pas explicite dans l'étude de Fischl et al. Si la prescription de corticostéroides au départ a un effet préventif, ce facteur devient une variable confondante non identifiée puisqu'il est associé à la fois à la sévérité de la crise, telle qu'identifiée par le score clinique, et à l'évolution. La seconde raison est l'absence de standardisation de leur protocole à l'inverse de celui de Fischl et al. Ces derniers concluent à l'invalidité de l'index de Fischl et al dans la prédiction d'une rechute dans leur population. Ils postulent que le phénomène de rechute est relié en partie à la sévérité de la crise mais également au traitement, à la prescription remise au départ, à la compliance, à la ré-exposition à des allergènes et à des facteurs psycho-sociaux. Si ceci est vrai, une distribution différente de ces facteurs entre deux populations étudiées peut expliquer à elle seuie, la divergence des résultats.
Rose et al tentèrent, également en vain, de reproduire les résultats de Fischl et al. Sur 107 visites pour asthme aigu, 14% (n=15) se soldèrent par une admission, 21 % (n=22) par un congé suivi d'une rechute et 65% (n=70) par un congé couronné de succès. Rose et al comparèrent la distribution des 4 variables continues de l'index de Fischl et al, en les stratifiant selon l'évolution. Aucune différence significative ne fut apparente dans la distribution de la fréquence cardiaque, de la fréquence respiratoire, du pouls paradoxal et du flot expiratoire maximal entte les récidivistes et les non-récidivistes. De plus, à l'inverse de Fischl et al qui observèrent une progression de la valeur du score moyen des patients avec congé réussi, aux patients-récidivistes et aux patients hospitalisés, Rose et al notèrent que les patients récidivant avaient le plus petit score moyen. Dans sa population, la sensibilité de l'index pour prédire une rechute fut de 40%, la spécifIclté, de 71 % et le pouvoir prédictif positif, de 43%. La surface sous la courbe caractéristique de performance de l'index était de 0.54, indlquant que l'index ne valait pas mieux que le hasard pour prédire une rechute et ce, quelque soit le point-limite choisi pour diviser en deux l'index Les aUteurs postulent que la faible performance de l'index de Fischl et al dans leur étude est peut-être reliée à des différences dans la population de patients ou dans le mode de traitement D'autres facteurs non mesurés, mais possiblement associés à une exacerbation ou une rechute de l'asthme, peuvent également avoir été
(
(
(
distribués de façon inégale dans leur deux populations. Il n'est pas surprenant qu'un modèle ne considérant pas des facteurs aussi importants, ne donne pas des résultats similaires dans des populations différentes. Enfin ils soulignent que la subjectivité de trois variables de l'index, l'absence de standardisation des critères d'admission et le fait qu'une rechute est en partie déterminée par le patient lui-même, sont trois facteurs augmentant la variabilité de l'index.
Ainsi, jusqu'ici le phénomène de rechute, suite à un traitement à l'urgence pour asthme aigu, nous élude. Les seuls auteurs ayant proposé un index prédictif fiable n'ont pas vu leurs résultats reproduits par d'autres chercheurs. La raison de notre incapacité à prédire une rechute nous échappe. Deux hypothèses sont permises. Ou bien, le phénomène de rechute est multifactoriel et le pouvoir des études publiées était insuffisant pour identifier les vanables sigmficativement associées à une rechute. Ou bien, le(s) facteur(s) déterminant(s) n'a(ont) pas encore été étudié(s) Nous croyons à une combinalson de ces deux hypothèses. Outre la médication prise dans les dernières 48 heures, le degré d'obstruction bronchique à l'arrivée, le traitement reçu à l'urgence et la réponse au traitement, d'autres facteurs sont potentiellement importants: les antécédents médicaux asthmatiques (indice de la sévérité de l'atteinte asthmahque de chaque individu), les facteurs déclenchant la crise, l'environnement à la maison incluant l'exposition à la cigarette, la possibihté de ré-exposition aux facteurs déclenchants, le degré d'anxiété des parents face à la maladie, les médicaments prescrits au départ en particulier les corticostéroides, la compliance au traitement, la scolarité des parents et des facteurs psycho-sociaux peuvent tous contribuer à exacerber une crise d'asthme et/ou prédisposer un patient à revenir à l'urgence.
Dérivation d'un index prédictif
La façon dont les données récoltées sont traitées influence les résultats d'une étude. Plusleurs stratégies ont été employées dans la littérature pour identifier les facteurs prédictifs.
Lulla et Newcomb21 et Silver et Ginsburg23 se sont limités à identifier, à l'aide d'analyses bivariées, les associations entre chaque variable indépendante et la variable-réponse. Ownby et al22, Skoner et al23, Fischl et
a126, et Centor et al27 furent plus rigoureux en ne retenant, comme variables prédictives, que celles présentes dans le meilleur modèle prédictif dérivé d'une analyse multivariée (discriminante ou logistique). Par la suite, plusieurs choisirent de transformer les variables retenues pour fins de simplicité. Ainsi, il fut fréquent de dichotomiser les variables indépendantes polychotomiques ou continues. Le plus souvent, la valeur-limite divisant une variable en deux catégories, fut choisie en observant la distribution de la variable-dépendante selon les valeurs de la variable indépendante (Lulla et Newcomb21 et Silver et Ginsburg23, Skoner et a}23, Fischl et aI26). Bien que
souvent le meilleur choix de la valeur-limite soit évident, il est arbitraire et est influencé par la population étudiée et par la précision des données originales (surtout lorsque catégoriques), d'où la nécessité d'une validation externe de l'index.
Une fois les variables prédictives identifiées et transformées, l'élaboration de l'index se fit de façon variable. Lulla et Newcornb n'ont fait qu'identifier les facteurs statistiquement et sigmficativement aSSOCIés avec une hospitalisation, sans se soucier d'élaborer un score prédictif. D'autres ont élaboré un index prédictif en assignant un chiffre à chaque valeur des variables catégoriques retenues (0 à n-l pour une variable avec n catégories) et en les additionnant simplement. Suivant ce modèle, Silver et Ginsburg ont dichotornisé les trois facteurs significativement associés avec une évolution défavorable (admission ou rechute) et leur ont donné un poids égal
0/3)
pour construire leur index prédIctif. De façon similaire, Fischl et al ont donné un poids égal à chacune des 7 variables significatives identifiées. Skoner et al ont raffiné ce principe en ajustant le poids de leurs 3 variables prédictIves selon le coefficient de chacun obtenu dans la régression logistique. Un murmure vésiculaire diminué obtenait un score de l, la présence de wheezing après le premier traitement un score de 2, et la dIfférence absolue entre le rythme respiratoire pré et post-traitement était multipliée par 0.2. Leur index final était la somme de ces trois scores.L'application de l'mdex ainsi établie doit permettre de classifier aisément les patients récidivistes des non-réCIdIvIstes. Ainsi on choisit une valeur-limite de l'index au-delà de laquelle le risque de rechute est grand et au-dessous de laquelle, il est minime. Le processus employé pour choisir cette
(
valeur limitrophe n'est pas expliqué dans l'article de Silver et Ginsburg, ni dans celui de Fischl et al. Centor et al, et Rose et al testèrent en vain, à l'aide de la courbe caractéristique de performance d'un test (anglais: ROC curve), l'hypothèse que la pauvre précision de l'index de Fischl et al dans leur population respective était due à une mauvaise sélection de C<:l '''''
valeur-limite. Skoner et al utilisèrent probablement aussi cette courbe mais furent également incapables d'identifier une valeur limitrophe ayant des sensibilité et spécificité satisfaisantes. Ownby et al furent les plus rigoureux en appliquant, de façon intégrale, la fonction discriminante choisie avec ses coefficients pour prédire l'évolution après le congé de l'urgence. De cette façon, chaque variable recevait un poids égal à son coefficient. La valeur discriminante L, au-delà de laquelle un patient est assigné au groupe de rechuteurs plutôt que des non-rechuteurs, peut être fournie automatiquement par le programme statistique ou encore être choisie par l'investigateur. Dans le cas de Ownby et al, le choix de la valeur discriminante n'était pas expliqué. Validation d'un index prédictif
La plupart des chercheurs, tels Fischl et al26, Silver et Ginsburg23, et Skoner et al25, se sont limités à proposer leur index respectif, présentant leurs propriétés telles que calculées sur la population-même dont il fut dérivé. Or tel que mentionné plus haut, ceci conduit souvent à une surévaluation de la performance d'un test, surtout lorsque la dichotomisation des variables et la définition de l'index est faite après examen des données. En effet, la chance seule peut amener une combinaison des variables à partager les sujets en deux groupes, ouvrant ainsi la porte à des erreurs de classification (anglais: random error). Ce phénomène est probablement en grande partie responsable de l'incapacité de Centor et al27 et de Rose et al28 à valider l'index de Fischl et al, le seul qui présentait des propriétés intéressantes.
Ownby et al poussèrent le plus loin la rigueur, en utilisant comme validation, la méthode de l'échantillon divisé (anglais: split technique). Ils appliquèrent sur un deuxième échantillon de 100 patients, la fonction discriminante élaborée sur leur premier échantillon de 100 patients. Or les caractéristiques de cet index régressèrent de façon importante puisque sa spécificité pour prédire une admission chuta à 0%. Ainsi la chance, plutôt que
la réalité, était en grande partie responsable de l'association de facteurs qu'ils avaient notés dans leur premier échantillon de patients.
Une meilleure prédiction d'une rechute requiert donc l'investigation de plusieurs variables additionnelles possiblement importantes en plus de la sévérité de la crise, un échantillon de patients suffisant pour détecter les associations significatives et la validation de l'index prédictif avant son adoption en clinique.
:(
MATERIELS ET METHODES
Cette section comporte deux volets. Le premier, intitulé méthodologie, est une revue des techniques existantes de dérivation et de validation d'index prédictif, et se termine par le choix de la méthodologie pour la présente étude. Le second volet, nommé protocole, décrit d'abord le plan et les résultats de l'étude rétrospective ayant servi à l'élaboration de l'étude actuelle, puis les procédures de l'étude prospective faisant l'objet du présent rapport.
A. Méthodologie
1. Identification des variables prédictives
Lorsque, comme dans la présente étude, la variable dépendante est binaire (rechute vs absence de rechute), plusieurs méthodes peuvent être employées pour prédire l'évolution. La description qui suit, part de la technique la plus simple, l'analyse bivariée, à la plus élaborée, l'analyse multivariée.
a. Analyses bivariées
Cette méthode consiste à analyser individuellement la distribution de chaque variable indépendante avec la variable dépendante. Lorsque la variable indépendante est continue, on compare en général l'exposition moyenne au facteur de risque entre les deux groupes de la variable-r(ponse. La différence peut être testée à l'aide d'un t-test ou d'un test non-paramétrique selon la distribution de la variable indépendante. Il est souvent intéressant de catégoriser (ou plus simplement de dichotomiser) cette variable continue, lorsque notre but est de construire un index prédictif. Dans le cas d'une variable indépendante catégorique, on analyse son association avec la variable réponse à l'aide d'un tableau de contingence "2 x n", pour l'exprimer sous forme de risque relatif (RR) ou de rapport de cotes (RC); le chi-deux permet de tester la signiflcaticn statistique alors que l'estimation de l'intervalle de confiance permet en plus d'évaluer la direction et la force de cette association ainsi que l'influence de la taille de l'échantillon.29,30
...
Les avantages de cette technique sont la simplicité et la facilité de visualiser et de diffuser les résultats. Les désavantages majeurs se retrouvent dans l'omission de la recherche d'interactions et d'effets confondants, la nécessité de catégoriser les varIables continues pour fins de tabulation, résultant potentiellement à une perte de pouvoir analytique et, lors de la construction d'un index prédictif, l'attribution d'un poids tout à fait arbitraire à chacune des variables.
b. Analyses stratifiées i. Analyse stratifiée simple
L'analyse stratifiée simple constitue un progrès indéniable sur l'analyse bivariée simple puisqu'elle permet l'investigation de l'effet simultané de deux ou plusieurs variables indépendantes sur la variable-réponse, en permettant la recherche d'effet confondant ou d'interactIon. Pour ce faire, les données sont divisées en strates successives, chaque tranche examinant l'effet d'un nouveau facteur sur l'association entre la(les) vanable(s) indépendante(s) primalre(s) avec la variable-réponse Comme pour l'analyse bivariée, les facteurs prédIctifs peuvent receVOIr un poids et être combinés en un score prédictif. Cependant, plus le nombre de facteurs conSidérés successivement est grand, plus le calcul est laborieux, plus les nombres retrouvés dans les tables terminales deviennent petits, et mOInS l'analyse est efficace pour détecter association, interaction et effet confondant
Par exemple, si le degré de sévérité de la crise asthmatique est associé au sexe du patient ainsi qu'à son évolution (rechute), il est possible d'évaluer la direction et la force de cet eÎfet confondant en examinant l'associatIOn entre le sexe et la variable-dépendante dans chaque sous-groupe de sévénté SI la mesure d'association est homogène dans les trois catégones de sévénté mais différent de la mesure originale, la sévérité est défmitIvement un facteur confondant pour cette association. Si la mesure d'association vane entre les sous-groupes de sévérité, il s'agit alors d'une interaction entre la sévénté de la crise et le sexe du patient.
(
(
(
Les avantages de cette technique sont (1) la simplicité, (2) la possibilité d'identifier effets confondants et interactions et (3) la facilité de visualiser et de diffuser les résultats lorsque le nombre de facteurs étudiés est petit. Les désavantages majeurs sont: (1) la complexité et l'inefficacité, qui augmentent avec le nombre de variables indépendantes, pour évaluer et détecter associations, interactions et effets confondants et (2) la nécessité de catégoriser les variables continues résultant potentiellement à une perte de pouvoir analytique.31 ,32
ii. Analyse de segmentation
Une autre alternative est l'analyse de segmentation (anglais: recursive partitioning analysis), hybride entre le tableau de contingence et l'analyse discriminante.33 Elle consiste à élaborer un arbre de décision où le meilleur prédicteur constitue la première fourche qui sépare l'échantillon de patient en deux groupes Pour chaque branche de cette fourche, les deuxièmes meilleurs prédicteurs sépareront de nouveau les patients, et ainSI de suite, jusqu'à ce que tous les prédIcteurs aient été utilisés. Le but de cette segmentation est de construire des sous-groupes de patients h~mogènes, qui idéalement ê.uront la même évolution.
L'avantage de cette méthode sur les deux précédentes est que la sélection, l'ordre et la dichotomisation des variables choisies sont faites 3tatistiquement de fë. çon à optlmlser le rapport de discrimination Ce processus de segmentatlOn tlent compte des cotes a priori pour chaque valeur de la variable-réponse et des couts relatifs aux mauvais classements (faux positifs et faux négatlfs) C'est une méthode intuitive et slmple pour classiher les patients et elle permet d'ldentifier les interactions synergishques entre les facteurs. De plus, à l'instar des méthodes d'analyses multivariées, elle peut déceler des relations non-linéaires avec la variable-réponse.
Les désavantages sont les suivants: (1) parce que cette méthode segmente l'échantillon en groupes de plus en plus petits, elle perd de l'effIcacité à
identifier les variables sigmficahves à la fin de son processus de sélection, (2) elle peut magmfier le problème de "tests multiples" (anglais: multiple testing) particulièrement lorsqu'il s'aglt de partager en deux une variable continue, (3)
elle risque d'engendrer le problème de "sur-entraînement" (anglais: over-training), où l'homogénéité des patients dans les branches terminales est reliée à leur petit nombre plutôt qu'à la validité de la dernière segmentation, et (4) ce processus de segmentation binaire risque de réduire la valeur prédictive d'une variable continue qui a du être dichotomisée
Notons que cette dernière méthode permet directement la prédiction de la variable-réponse. L'analyse de segmentation attribue une probabilité de rechute à chaque branche terminale représentant un groupe homogène de patients. Comme pour le choix du score-limite d'un mdex, le clinicien a l'opportunité de décider de son propre "seuil de tolérance" dans l'interprétation de cette probabilité.
c. Analyses multivariées
Devant le problème commun aux analyses décrites ci-haut, où la segmentation successive en sous-groupes de plus en plus petits conduit à une perte d'efficacité stati~tique, une analyse multivariée deVIent très intéressante lorsque le nombre de van ables prédictives est grand Plutôt que de chercher un compromis entre la taille et l'homogénéIté des sous-groupes, une analyse multivariée permet l'analyse sImultanée d'un grand nombre de facteurs, le contrôle de variables confondantes et l'évaluation d'mterachons avec une grande efficacité statistique.3 4-35 Ceci est possible grâce à l'emploi d'un modèle mathématique qui tIent compte des mterrelations entre les vaL.]bles prédictives en se basant sur l'échantillon entIer plutôt que sur des sous-groupes de patients. La disponibilité des programmes statIstIques sur ordinateur a grandement contribué à populanser ce type d'analyse. Les principaux désavantages résultent de l'usage même du modèle mathématique qui requiert certaines assomptIOns quant à la distribu tlOn des varIables, et étant moins intuitif qu'un tableau de contingence, se dresse comme une barrière entre l'investigateur et les données pendant l'analyse en compliquant la diffusion des résultats, particulièrement aux clil1lClcns non-chercheurs Devant une variable-réponse binaire, deux types prinCipaux d'analyse multivariée sont disponibles: l'analyse dlscrIminante et l'analyse de régression lugistique.
i. Analyse discriminante
L'analyse discriminante consiste à identifier les variables les plus significatives et à élaborer un modèle linéaire (par ses coefficients) où les coefficients de chaque variables sont choisis de façon à maximiser le pouvoir discriminant de la fonction dans la prédiction de la variable-réponse31 . Le modèle est symbolisé par L= 150+151xl +152x2+ ... +15nxn, où L est le score de chaque individu dans chacune des deux catégories de la variable-réponse, 150 est une constante, et 15n sont les coefficients des variables respectives (xi). Le but est de dériver une combinaison de variables où le ratio de la variance des scores L entre les deux groupes par rapport à la variance de L à l'intérieur de chaque groupe est optimisé. Deux types d'erreur de mauvais classement sont calculés pour chaque groupe (faux positifs et faux négatifs). Lorsque les variables Xl.. .Xn ont une distribution multivariée normale et des matrices de covariance égales, les coefficients 15 de la fonction logistique sont égaux à ceux de la fonction discriminante linéaire.37
ii. Analyse de régression logistique
L'analyse de régression logistique est très semblable, en principe, à
l'analyse discriminante. La fonction logistique, définie par
ln (p!(1-p»=150+151xl +152x2+· .. +15nxn est également une fonction linéaire du logit où p!(1-p) représente la cote d'obtenir la variable-réponse donnée.38 L'avantage de la régression logistique sur l'analyse discriminante lorsque le but est de prédire un événement, est qu'elle fournit une probabilité de rechute plutôt qu'un score [Pr=1/(1+e150+151xl+152x2+ ... +15nxn)]. Un autre avantage du modèle logistique est l'obtention directe d'une estimation du rapport de cotes
(Re) dans le cas d'une variable indépendante binaire, en prenant l'antilogarithme du coefficient (ef5X ). Enfin aucune assomption relative à la distribution des variables indépendantes n'est requise. Parmi les désavantages relatifs à cette méthode, notons les suivants. (1) Toute variable continue ou ordonnée, représentée par un seul terme dans le modèle, assume automatiquement une relation exponentielle avec la cote de la variable-réponse, puisque que chaque unité d'augmentation (x) de cette variable multiplie le rapport de cote par un facteur constant [e15(x)]. Il est important de
tester la validité de cette assomption en catégorisant ces variables et en les traitant comme des variables nominales à l'aide de termes-indicateurs. Si une relation exponentielle est confirmée, le retour à un seul terme est adéquat. (2) Toute interaction, testée dans cette fonction, assume le modèle molltiplicatif ce qui, dans bien des cas, est inapproprié.39
Un avantage commun à ces deux modèles est le bénéfice conféré par l'usage d'une variable prédictrice continue, augmentant ainsi la précision de la fonction. De plus, la grande efficacité de ces modèles statistiques repose sur la possibilité de contrôler simultanément l'effet de x variables, en ajoutant x termes au modèle (alors que l'addition de 2X strates serait requise dans une
analyse stratifiée) et ce, sans perte de degré de liberté. 2. Elaboration d'un index prédictif
Toutes les méthodes énoncées ci-haut permettent, avec plus ou moins de précision et d'acuité, d'identifier les variables significativement associées avec la variable-réponse. L'étape suivante (intégrée dans les analyses multivari~es)
consiste à attribuer un poids (u) à chaque variable (x) associée à la variable-dépendante, et de combiner ces termes (ux), pour obtenir un score prédlctif
Seules les techniques multivariées proposent à la fois des poids spécifiques (coefficients) pour chaque variable et un modèle mathématique (logistique ou discriminant) régissant la combinaison des variables, dans le but de maximiser la prédiction ou la discrimination entre les deux valeurs de la variable-réponse. Dans les analyses bivariées ou stratifiées, on peut attribuer, aux variables significatives, un poids aléatoire, et les combiner, en général, selon le modèle additif .. en un score prédictif. Mais la performance de l'index final est souvent moindre que celui dérivé d'une analyse multivariée, puisqu'il ne tient pas compte de la contribution relative de chaque variable dans la prédiction de la variable-réponse. L'attribution de ces poids n'est possible que si la variable est catégorisée, limitant d'autant plus le rendement lorsque qu'une variable significative est continue.
L'étape suivante consiste à identifier une valeur-limite de l'index pour classifier les patients. De façon très simpliste, le choix de cette limite peut
(
(
(
s'opérer en examinant la distribution de chaque valeur du score avec la variable-réponse. Visuellement, cette simple inspection peut révéler un seuil au-delà duquel les chances de rechute, par exemple, s'accroissent subitement. Plus scientifiquement, chaque seuil possible peut être testé pour sa sensibilité, sa spécificité et ses valeurs prédictives et être tracé sur une courbe caractéristique de performance (ROC curve).31,40 Cette représentation visuelle aide à entrevoir la valeur avec le meilleur rapport sensibilité/l-spécificité (vrais positifs/faux positifs), qui se retrouvera en général dans la partie supérieure gauche de la courbe. Ce seuil optimal doit tenir en ligne de compte le "coût" de classification erronée dans les deux directions ie. faux-positifs et faux-négatifs, qui diffère selon la variable-réponse et l'intervention proposée. Ainsi, si les faux-positifs doivent être éviter, le seuil-limite sera choisi pour maximiser la spécificité alors que si les faux-négatifs doivent être éviter, on veillera à maximiser la sensibilité du test.
Dans le cas d'une analyse discriminante, le choix de la valeur de L au-dessus de laquelle, un individu sera assigné au groupe 1 plutôt qu'au groupe 0, représente généralement la moyenne entre les scores L de chaque groupe (L> 1/2 (L 1 + L 2».31 Cependant, il est possible de prendre en considération la probabilité a priori pour un individu d'avoir été sélectionné de la population 1 et les coûts relatifs à un mauvais classement s'ils sont groupe-dépendants. Ainsi l'investigateur, se basant sur ces informations, pourra décider de son propre seuil comme guide dans la prédiction.
Dans le cas d'une étude de cohorte, l'analyse logistique peut fournir une probabilité de rechute. Cependant la fonction logistique peut être utilisée comme index si un seuil-limite est choisi. Pour ce faire, les probabilités de rechute prédites par le modèle pour chaque individu pourront être catégorisées et le seuil de tolérance déterminé en examinant successivement les sensibilité, spécificité et pouvoirs prédictifs selon différentes limites. Ceci nous permet donc en connaissant les coefficients de la fonction logistique choisie et les caractéristiques d'un patient, d'estimer la probabilité de rechute de chacun et de prendre les actions préventives ou curatives qui s'imposent si cette probabilité de rechute excède notre seuil de tolérance.
3. Validation d'un index prédictif
Un index prédictif permet la classification des patients; dans le cas présent, il permet d'identifier les patients qui devront revenir consulter pour exacerbation des symptômes d'asthme, de ceux qui n'auront pas de rechute. Cependant, aucun index n'est parfait et si un patient n'est pas bien classé par l'index, il risque de recevoir des tests ou des interventions médicales inutiles ou encore de ne pas être traité adéquatement. Or la chance seule peut être responsable d'une association (ou de la force d'une association) apparente d'une combinaison de variables avec la variable-réponse. En effet, lorsqu'un investigateur définit un index après l'étude, la chance permet souvent à une combinaison de variables de séparer relativement bien les patients en deux groupes. Ceci se traduit par une surestimation de la sensibilité et de la spécificité par rapport à leur valeur réelle dans la pratique clinique. Il est donc essentiel de valider un index avant de l'adopter dans la pratique clinique.
La probabilité de prédire incorrectement une évolution chez un nouveau patient est "l'erreur vraie" de l'index. Une estimation optimlste est "l'erreur apparente", qui est le taux de classification erronée (faux positifs et faux négatifs) mesuré dans l'échantillon original de patients. Or ce dernier taux est presque toujours sous-estimé lorsque la performance de l'index est évaluée sur la population même dont il fut dérivé.
Il existe deux principaux types de validation, pour estimer la performance de l'index prédictif s'il était appliqué dans un nouveau contexte clinique: (1) les techniques statistiques de validation interne et (2) les techniques de validation externe.36 Le meilleur moyen de tester un index est de mesurer son taux de classification erronée dans un nouveau contexte chnique. Si essentielle soit-elle, une telle validation prospective est couteuse en temps, en effort et en argent. Aussi, beaucoup d'auteurs préféreront-ils utiliser d'abord une validation interne, avant de s'engager dans une nouvplle étude prospective.
Les techniques de validation interne consistent à diviser au hasard l'échantillon en deux groupes; le premier groupe sert à l'élaboration du modèle (groupe-test), le second à sa validation (groupe de validation).41 La
{
(
(
forme la plus simple est celle de "l'échantillon divisé" où la taille relative des deux groupes est arbitraire et la validation n'est que l'application du modèle élaboré sur le deuxième groupe. L'avantage de cette méthode sur la validation prospective est qu'une seule planification est requise, les données des deux groupes de patients étant récoltées ensemble ou successivement. Puisque deux populations différentes sont utilisées, les résultats de la prédiction ressembleront plus à ce qui aurait été obtenu dans un nouveau contexte clinique. Cependant en raison des effectifs réduits, le pouvoir de l'analyse pour identifier des facteurs importants sera moindre que si l'échantillon entier avait servi à l'élaboration du modèle.
Le deuxième type de validation interne regroupe les techniques statistiques de validation croisée qui se servent de la variabilité de l'échantillon initial pour simuler la performance de l'index dans une nouvelle population.41 Elles fournissent une estimation de l'excès d'erreur entre l'erreur vraie (probabilité d'une prédiction incorrecte de l'évolution d'un patient) et l'erreur apparente (proportion de prédiction incorrecte dans l'échantillon original de patients).42 Plusieurs techniques statistiques sont disponibles où, à tour de rôle, un ou plusieurs patients sont retirés à la fois de l'échantillon. Le modèle est dérivé des patients restant et on évalue comment le modèle prédit le(s) patient(s) exclus(s). Trois techniques statistiques sont utilisées, fournissant trois e&timations différentes de l'excès d'erreur: (1) la technique de validation croisée ou "leave-k-out" (k étant un nombre arbitraire), (2) le "jackknife" et (3) le "bootstrap".
Dans la technique de validation croisée, un nombre k de patients sont retirés de l'échantillon original; l'index prédictif est redérivé puis utilisé pour classifier les patients exclus. La méthode de "Jackknife", bien que mathématiquement différente, est conceptuellement similaire à celle-ci. Cependant un seul patient à la fois est retiré de l'échantillon original; l'index prédictif dérivé sur l'échant;llon restant est alors utilisé pour classifier le patient exclus. Cette prédiction est comparée avec le devenir réel du patient. Ce processus est répété systématiquement pour déterminer la fréquence à laquelle les patients successivement exclus sont mal classifiés. Le taux de classification erronée est la fraction des patients qui auront été mal classifiés.
,
1 ,De son coté, la méthode de "bootstrap" fournit deux estimations d'erreur. Le premier est obtenu en appliquant l'index prédictif original sur un échantillon, tiré au hasard, de la population initiale. Le second taux d'erreur est obtenu en utilisant ce même échantillon pour dériver un nouvel index, qui sera de nouveau appliqué à lui-même. Ceci est répété de nombreuses fois sur de nouveaux échantillons tirés au hasard. On fait alors la moyenne des différences entre les deux erreurs dans chaque population pour obtenir une estimation de la stabilité de l'index original.
L'interprétation des résultats de ces techniques n'est pas clairement établie. D'un coté, le "jackknife" met l'emphase sur la perturbation causée au modèle lorsque qu'un individu est retiré plutôt que sur la validité de la prédiction. D'autre part, il n'y a pas de consensus sur l'interprétation des disparités entre le modèle prédictif original et les règles dérivées des échantillons successifs par la méthode du "bootstrap". Enfin, puisqu'avec ces trois techniques, la validation de la prédiction se fait sur les mêmes patients dont fut dérivé le modèle, les biais de sélection et d'observation ne sont pas éliminés. Ceci est également vrai pour la techmque de l'échantillon divisé.
La méthode la plus rigoureuse pour tester une règle prédictive est vraiment d'en mesurer le taux de classification erronée, dans un nouveau contexte clinique. Si l'exactitude du modèle dépend d'une relation entre les variables prédictives et la variable-réponse, qui est particulière à l'échantillon original (soit à cause d'un biais de sélection, d'observation ou du hasard), le
taux de classification erronée sera différent dans un autre contexte clinique. 4. Méthodologie choisie
Compte tenu du budget et du temps disponibles, des avantages et désavantages de chaque technique d'analyse et de validation, la méthodologie choisie pour la présente étude fut la suivante Les données de cette étude recueillies prospectivement, furent analysées et validées selon la technique de l'échantillon divisé. L'échantillon total de patients fut scindé, de façon randomisée, en deux groupes, pour éviter que des facteurs liés au mois de présentation à l'urgence soient répartis inégalement entre les deux groupes Le premier groupe regroupant les deux tiers des patients servit à J'élaboration du
\
,(
modèle prédictif selon les spécifications énoncées ci-après. Le second groupe, comportant le tiers restant des patients, servit à la validation de ce modèle. B. Protocole
1. Etude rétrospective
Dans la planification de cette recherche prospective, une étude rétrospective a été entreprise afin d'identifier les variables possiblement importantes mais non couramment enregistrées dans le dossier médical de l'urgence de l'Hôpital de Montréal pour Enfants lors d'une consultation pour asthme. L'identification de ces variables permit alors le développement d'une stratégie pour les récolter.
Tous les dossiers médicaux des patients consultant l'urgence pour asthme, entre le 13 et le 21 octobre 1986, furent révisés. Pour chaque patient, 122 variables furent relevées; certaines furent codées selon leur valeur, d'autres selon le fait que leur absence ou leur présence était identifiée sur la feuille d'urgence. Dans cette dernièr~ catégorie se retrouvent le numéro de dossier, la date de naissance, les date et heure de la présentation à l'urgence, le sexe, les antécédents médicaux, les facteurs précipitant la crise actuelle, les médicaments pris dans les dernières 48 heures, les signes cliniques d'asthme, le poids et la température corporelle.
Durant cette période, 124 enfants consultèrent à 155 reprises pour asthme. Vingt pourcent des visites (n=31) se soldèrent par une admission, 67% (n=104) par un congé réussi et 13% (n=20) par une rechute à l'Hôpital de Montréal pour Enfants dans les 7 jours suivants la première visite. Un patient présenta deux rechutes successives. Le pourcentage de rechute est sous-estimé puisque les visites-récidives dans une autre institution ou dans un bureau privé, ne furent pas comptabilisées.
Les variables démographiques (d'identification) étaient uniformément enregistrées dans tous les dossiers. Mais l'absence ou la présence des antécédents médicaux pertinents était notée de façon très variable. Ainsi une annotation relative à un diagnostic antérieur d'asthme était présente dans