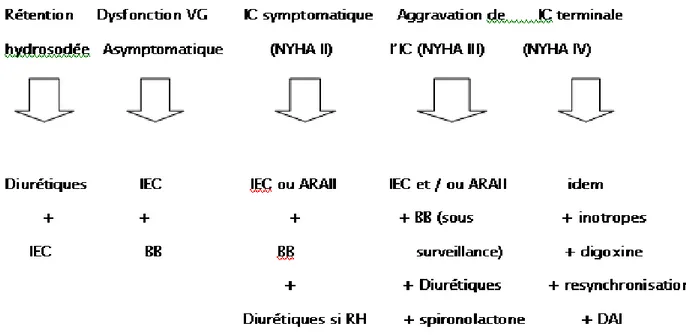
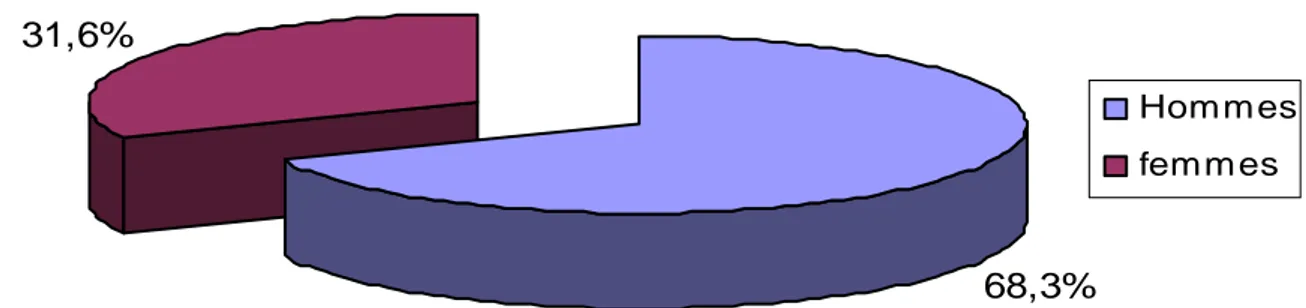
Diagnostic étiologique de l'insuffisance cardiaque
Texte intégral
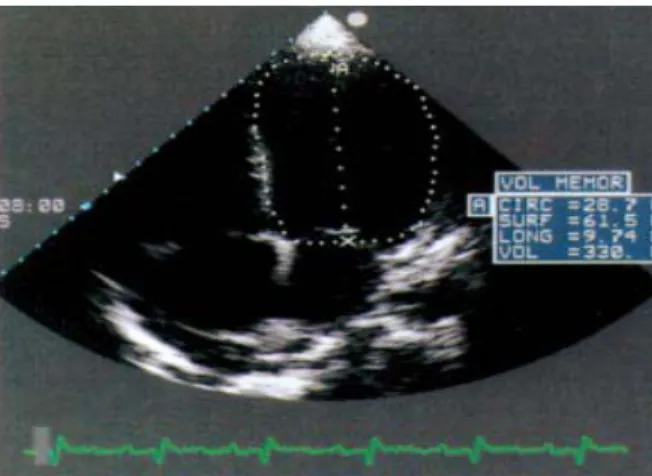
Figure



Documents relatifs
Le diagnostic d’insuffisance cardiaque à fraction d’éjection préservée est difficile, et il est possible que certains patients inclus dans les essais revus ci-dessus n’aient
Cette étude est le premier essai randomisé multicentrique visant à établir le bénéfice d’un traitement par agonistes de GLP-1, dans une population d’insuffisants
Exercise training improves exercise capacity and diastolic function in patients with heart failure with preserved ejection fraction:. results of the Ex-DHF (Exercise training
Alors qu’on a conservé la même concentration de protéines dans le sang donc on est à 25 mmHg de pression oncotique qui tend à retenir le liquide et la différence entre 25 et
Problem Solving Male and Female Differences in Long Lasting Mar riages and Very Lon g Las t in g Marriages ••• • ••• 101 Table 18 Var iable 84 and Variable 203:.. Male
transported to different places by city sanitary workers on different days for disposal. The non-combustibles which mainly consist of coal ash can be used as
Au total, elle a déjà 3 point de retard… qu’elle doit rattraper au dernier devoir, donc elle doit avoir 10+3=13. Elle avait promis à ses parents d'avoir 12 de moyenne
Démontrer que les vecteurs −→ AB et −→ AC sont orthogonaux.. Quelle est la nature de